Доброго времени, многим будет интересно разобраться в своем здоровье и близких, и поведую Вам свой опыт, и поговорим мы о Панкреатодуоденальная резекция. Скорее всего какие-то детали могут отличаться, как это было с Вами. Внимание, что всегда нужно консультироваться у узкопрофильных специалистов и не заниматься самолечением. Естественно на самые простые вопросы, можно быстро найти ответ и продиагностировать себя. Пишите свои вопросы/пожелания в комменты, совместными усилиями улучшим и дополним качество предоставляемого материала.
Показания к панкреатодуоденальной резекции: злокачественные новообразования головки поджелудочной железы и большого сосочка двенадцатиперстной кишки.
Техника панкреатодуоденальной резекции
Выделяют два основных этапа операции: 1) резекция патологически измененной части железы и близлежащих органов; 2) реконструкция пищеварительного канала, общего желчного протока и протока поджелудочной железы.
1 этап панкреатодуоденальной резекции. Для экспозиции передней поверхности поджелудочной железы желудок отводят вверх. Мобилизуют двенадцатиперстную кишку по Кохеру, рассекая брюшину сбоку от ее первой, второй и третьей частей. Мобилизацию и выделение продолжают в медиальном направлении, рассекая брюшину передней поверхности печеночно-двенадцатиперстной связки, чтобы было хорошо видно общий желчный проток и печеночную артерию. Двенадцатиперстную кишку и опухоль мобилизуют от забрюшинного пространства путем тупой диссекции позади головки поджелудочной железы, общего желчного протока и передней части кишки. Общий желчный проток выделяют тупо с помощью тупфера с медиальной стороны до латеральной. При этом в сальниковое отверстие позади протока вводят палец для создания противодавления, что облегчает его выделение.
Желудочно-двенадцатиперстную артерию пересекают между двумя зажимами и перевязывают шелковой лигатурой. Так же между зажимами пересекают и перевязывают правую желудочную артерию возле места ее отхождения от собственной печеночной артерии. Общий желчный проток отводят в сторону, оголяя воротную вену. На этом этапе определяют возможность проведения радикальной операции.
Удаляют желчный пузырь с перевязыванием пузырного протока. Супрадуоденальный отдел общего желчного протока пересекают между сосудистым зажимом сверху и раздавливающим зажимом снизу. Дистальную культю протока перевязывают шелковыми нитями. Поперечно на желудок на уровне его угла накладывают жом Пайра. Параллельно и немного дистальнее него с помощью прошивочного аппарата прошивают стенку желудка. Между жомом Пайра и аппаратом желудок пересекают с помощью электрокаутера. После этого дистальный отдел желудка и двенадцатиперстную кишку отодвигают вправо, обнажая перешеек поджелудочной железы, на уровне которого вертикально пересекают орган.
Тонкую кишку вблизи подвешивающей связки (Трейтца) пересекают между линейным прошивочным аппаратом, наложенным проксимальнее, и нераздавливающим зажимом — дистальнее. Проксимальную культю дополнительно перевязывают лентой. Проксимальный отдел брыжейки тонкой кишки пересекают между зажимом и перевязывают так, чтобы сохранить достаточное кровоснабжение кишки. Мелкие соединительные ветви верхней брыжеечной артерии и воротной вены пересекают справа от последней. Препарат удаляют и направляют на гистологическое исследование.
2 этап панкреатодуоденальной резекции. Дистальную культю тонкой кишки с помощью эластичного зажима проводят под верхними брыжеечными сосудами в сальниковую сумку. В проток поджелудочной железы вводят конец пластикового катетера длиной 15—20 см с боковыми отверстиями. Такая длина катетера необходима для того, чтобы панкреатический сок не попадал к месту холедохоеюноанастомоза.
Панкреатикоеюностому формируют так, чтобы укрыть концевые 2 см железы кишкой. Катетер из протока железы вводят в просвет кишки, выворачивают наружу слизистую оболочку с подслизистым слоем концевых 3 см кишки. Край среза поджелудочной железы пришивают к вывернутой слизистой оболочке кишки узловыми полигликолевыми швами, в которые захватывают слизистую оболочку, подслизистый и мышечный слои тонкой кишки. Затем кишку расправляют, укрывая ее концом поджелудочную железу. Накладывают второй ряд узловых полигликолевых швов, в которые захватывают капсулу железы и края среза кишки, сначала по задней, а затем и по передней поверхности органа.
Холедохоеюноанастомоз формируют там, где срез общего желчного протока расположен напротив кишки, обычно на расстоянии 7—10 см от места панкреатикоеюностомы.
Гастроеюностомию проводят на расстоянии 45 см от холедохоеюностомы. Анастомоз образуют на всю ширину просвета культи желудка двурядными швами. Задний ряд серозно-мышечных швов формируют в виде непрерывного шва, который накладывают после снятия жома Пайра.
Напротив просвета культи желудка выполняют энтеротомию. Накладывают непрерывный обвивной шов, который является внутренним швом задней и передней губ анастомоза. Внутренний ряд швов передней губы завершают связыванием нитей в точке, из которой его начали накладывать. Нить, которой накладывали задний серозно-мышечный ряд швов, выводят на переднюю стенку и выполняют передний ряд серозно-мышечных швов, завершая формирование гастроэнтероанастомоза.
В конце панкреатодуоденальной резекции через просвет анастомоза проводят назогастральный зонд. Петлю тонкой кишки пришивают к окну брыжейки поперечной ободочной кишки полигликолевыми швами, которые можно накладывать как с нижней, так и с верхней стороны брыжейки.
Панкреатикоеюностому формируют так, чтобы укрыть концевые 2 см железы кишкой. Катетер из протока железы вводят в просвет кишки, выворачивают наружу слизистую оболочку с подслизистым слоем концевых 3 см кишки. Край среза поджелудочной железы пришивают к вывернутой слизистой оболочке кишки узловыми полигликолевыми швами, в которые захватывают слизистую оболочку, подслизистый и мышечный слои тонкой кишки. Затем кишку расправляют, укрывая ее концом поджелудочную железу. Накладывают второй ряд узловых полигликолевых швов, в которые захватывают капсулу железы и края среза кишки, сначала по задней, а затем и по передней поверхности органа.
Технология панкреатодуоденальной резекции
Кому может быть рекомендована панкреатодуоденальная резекция? Хирургическое вмешательство показано лишь для тех пациентов, у которых раковые опухоли имеют четкую локализацию в пределах поджелудочной железы. Такая хирургия выступает в роли лечебного процесса.
Перед началом операции лечащий врач проводит полную диагностику пораженного органа. Благодаря ультразвуковому обследованию и множеству анализов картина заболевания указывает на вид оперативного вмешательства.
Если раковая опухоль располагается в головной части поджелудочной железы или в районе отверстия панкреатического протока, то врачи проводят операцию Уиппла. При наличии злокачественного процесса в области тела или хвостовой части поджелудочной хирурги проводят панкреатэктомию.
Операция (панкреатодуоденальная резекция или операция Уиппла) впервые была проведена в начале 1930 года врачом Аланом Уипплом. В конце 60-х годов смертность от такого вмешательства имела достаточно высокую статистику.
На сегодняшний день панкреатодуоденальная резекция считается совершенно безопасной. Показатели смертности снизились до уровня 5 %. Окончательный результат проведенного вмешательства напрямую зависит от профессионального опыта хирурга.
Когда необходима операция Уиппла
Существует целый ряд показателей, при которых операция способна полностью исправить состояние больного. К ним относятся:
- Раковое поражение головного отдела поджелудочной железы (проводится панкреатодуоденальная резекция поджелудочной железы).
- Злокачественное новообразование в районе двенадцатиперстной кишки.
- Холангиокарцинома. В этом случае опухоль поражает здоровые клетки желчных проходов печени.
- Ампулярный рак. Здесь злокачественное новообразование располагается в районе панкреатического протока, который выводит желчь в двенадцатиперстную кишку.
Хирургическое вмешательство такого рода также применяют при расстройствах доброкачественных опухолей. К ним относят такое заболевание, как хронический панкреатит.
Примерно 30 % пациентов подвергаются такого рода лечению. У них диагностируют локализацию опухоли в пределах поджелудочной железы. Из–за отсутствия точной симптоматики в большинстве случаев у больных происходит процесс метастазирования других органов. Проводить операцию при таком течении заболевания не имеет смысла.
Панкреатодуоденальная резекция начинается с точной диагностики пораженных отделов органа. Сдача соответствующих анализов покажет картину течения болезни.
Небольшие размеры раковой опухоли позволяют проводить лапароскопическое вмешательство. В результате хирургам удается полностью убрать пораженный участок, при этом не навредив другим органам брюшной полости.
Большинство пациентов задают один и тот же вопрос: какие последствия панкреатодуоднальной резекции? За последние 10 лет уровень смертности пациентов снизился до 4 %. Дело в том, что положительный результат достигается при наличии огромного опыта хирурга, проводящего операцию.
При аденокарциноме поджелудочной операция Уиппла позволяет сохранить жизнь примерно 50 % больным. При полном отсутствии опухолей в лимфатической системе такие мероприятия повышают выживаемость больных в несколько раз.
По окончании операции больному назначается курс радио- и химиотерапии. Это необходимо для того, чтобы уничтожить распространение раковых клеток на другие органы.
Дальнейшее лечение после оперативного вмешательства противопоказано пациентам с наличием доброкачественной опухоли, а также с нейроэндокринными изменениями.
В чем заключается процесс
Рассмотрим подробнее, как производится панкреатодуоденальная резекция. Этапы операции изложены ниже. В процессе проведения такого рода операции пациенту выполняют удаление головного отдела поджелудочной. При тяжелом течении болезни проводят частичное удаление желчного протока и двенадцатиперстной кишки. Если злокачественная опухоль локализуется в области желудка, то выполняется его частичное удаление.
После панкреатодуоденальной резекции врачи соединяют оставшиеся сегменты поджелудочной железы. Желчный проток напрямую соединяют с отделом кишечника. Время проведения такой операции составляет порядка 8 часов. После проведения операции больной находится на амбулаторном лечении, которое занимает около 3 недель.
На сегодняшний день рак поджелудочной железы является распространенным видом онкологического заболевания. В большинстве случаев прогноз имеет довольно плохие последствия. Во время обследования врачи обнаруживают присутствие вторичных метастазов, которые поражают здоровые ткани других органов.
Основной недостаток этого заболевания заключается в том, что не наблюдаются какие-либо симптомы проявления недуга. При этом раковые клетки начинают разрастаться с огромной силой. При обнаружении большого количества метастазов больным не проводят хирургические манипуляции.
Операция (панкреатодуоденальная резекция или операция Уиппла) впервые была проведена в начале 1930 года врачом Аланом Уипплом. В конце 60-х годов смертность от такого вмешательства имела достаточно высокую статистику.
Подготовка к операции ГПДР
Операция выполняется в плановом порядке и требует тщательной подготовки и точной диагностики. Больной проходит полное стандартное обследование, включающее в себя комплекс лабораторных анализов, компьютерную томографию и УЗИ органов брюшной полости и грудной клетки, исследование на онкомаркеры, консультацию онколога, хирурга, кардиолога, стоматолога, терапевта и, в случае других хронических заболеваний, иных узких специалистов.
Мы предлагаем пройти все обследование в нашем центре, где оно займет 1-2 дня.
Больной госпитализируется в клинику накануне операции.

Преимущества операции ГПДР в Центре хирургии «СМ-Клиника»
Высококвалифицированные специалисты с большим опытом клинической практики в данной области хирургии, применение европейских методик.
Современное оснащение клиники оборудованием и хирургическим инструментом лучших производителей.
Комфортные условия, возможности проведения полного комплекса послеоперационной восстановительной терапии.
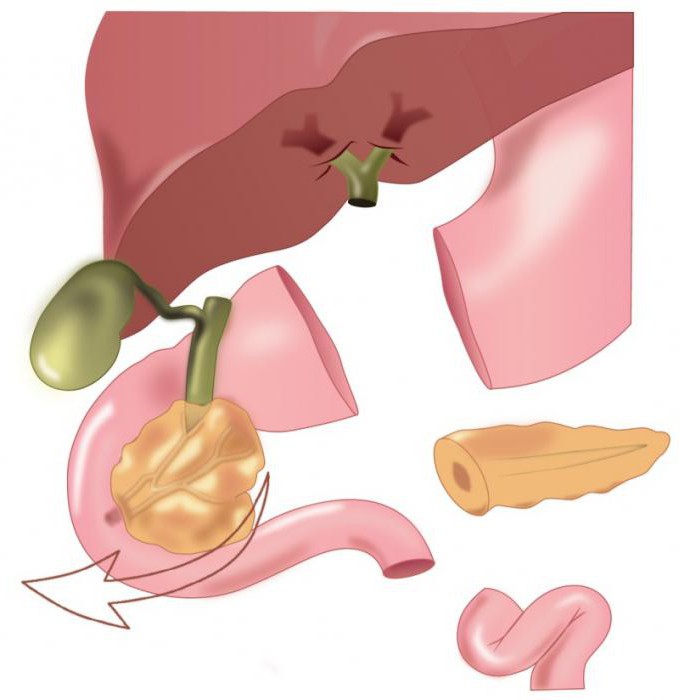
Гастропанкреатодуоденальная резекция (ГПДР) представляет собой операцию, суть которой состоит в одновременном удалении целого органокомплекса: головки поджелудочной железы, нижнего отдела желудка, двенадцатиперстной кишки, входящего отдела тонкой кишки, желчного пузыря, частично — желчных протоков и расположенных в данном сегменте лимфатических узлов. Целью операции чаще всего является (лечение) злокачественного процесса данной локализации.
ГПДР — сложное хирургическое вмешательство, результаты которого долгие годы были малоутешительными. В настоящее время техника операции тщательно отработана, что, наряду с современным оснащением и высокой профессиональной подготовкой хирургов, позволяет значительно снизить возможные осложнения и получать хорошие результаты выживаемости и качества жизни пациента в отдаленной перспективе.
Показания к операции
Последовательность выполнения 2 этапа:
Панкреатодуоденальная резекция
Решение о выполнении панкреатодуоденальной резекции принимают исходя из результатов клинического обследования больного и визуализационных методов исследования, позволяющих установить стадию рака. Операцию усложняет ограниченный доступ к поджелудочной железе, которая расположена на задней стенке брюшной полости вблизи oi жизненно важных органов. Лишь небольшая часть больных оказываются операбельными.
Классическим вариантом панкреатодуоденальной резекции является операция Уиппла, которую производят одномоментно, удаляя решонарные лимфатические узлы, всю двенадцатиперстную кишку и дистальную треть желудка. В 1978 г. эту операцию модифицировали |42|, чтобы сохранить функцию привратника и антрального отдела желудка (пилоросохраняющая панкреатодуоденальная резекция). Благодаря этому уменьшаются клинические проявления постгастрорезекционного синдрома и частота образования язв, а также улучшается пишеварение |23|. Выживаемосгь не отличается oт таковой после классической операции. Для восстановления пассажа жёлчи общий жёлчный проток анастомозируют с тощей кишкой. Проток оставшейся части поджелудочной железы также анастомозируют с тощей кишкой. Проходимость кишечника восстанавливают путём дуоденоеюностомии.
Обязательно следует проводить исследование замороженных срезов краёв резецированных органов.
Прогноз определяется размерами опухоли, гистологически выявляемой инвазией кровеносных сосудов и состоянием лимфатических узлов. Наиболее важна гистологическая картина при исследовании лимфатических узлов. Если в них нет метастазов, пятилетняя выживаемость составляет 40—50%, а в случае их выявления — 8% [7]. Прогноз зависит также от гистологических признаков инвазии сосудов (в случае их выявления продолжительность жизни в среднем составляет 11 мес, при их отсутствии — 39 мес).
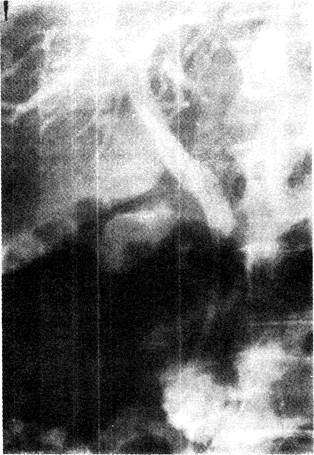
Рис. 33-4. Эндопротез из полиэтилена 10 F . установленный эндоскопически в суженном дистальном отделе общего желчною протока, обеспечил свободное прохождение контрастного вещества в двенадцатиперстную кишку и декомпрессию жёлчных путей.
Методом выбора при раке ампулы также является панкреатодуоденальная резекция. В ряде случаев у таких больных производят локальное иссечение опухоли (ампулэктомию) [3|. У неоперабельных больных иногда удаётся добиться ремиссии или уменьшения размеров рака ампулы эндоскопической фотохимиотерапией 11 j. Этот метод заключается в эндоскопическом облучении опухоли, сенсибилизированной внутривенным введением гематопорфирина, красным светом (длина волны 630 нм).
Паллиативные вмешательства
К паллиативным вмешательствам относятся наложение обходных анастомозов и эндоскопическое или чрескожное чреспечёночное эндопротезирование (стентирование).
При появлении на фоне желтухи рвоты вследствие обструкции двенадцатиперстной кишки выполняют холедохоеюностомию и гастроэнтеростомию. При изолированной обструкции жёлчного протока некоторые авторы рекомендуют во время наложения билиодигестивного анастомоза профилактически наложить также гастроэнтероанастомоз. Однако большинство хирургов решают этот вопрос исходя из размеров опухоли и проходимости двенадцатиперстной кишки во время интраоперационной ревизии.
Выбор между хирургическим и нехирургическим методом лечения зависит от состояния больного и опыта хирурга.
Эндоскопическое стентирование (рис. 33-4) оказывается успешным в 95% случаев (в 60% с первой попытки); при этом летальность в течение 30 дней после вмешательства оказывается ниже, чем при наложении билиодигестивного анастомоза [38]. Если эндоскопическая процедура оказывается безуспешной, можно выполнить чрескожное или комбинированное чрескожное и эндоскопическое стентирование [34] (см. главу 29).
Результаты чрескожного стентирования (рис. 29-20), летальность, частота осложнений аналогичны результатам паллиативных операций; при этом средняя продолжительность жизни больных после этих вмешательств составляет соответственно 19 и 15 нед. К осложнениям стентирования относятся кровотечение и жёлчеистечение [5]. Эндоскопическое эндопротезирование реже сопровождается осложнениями и смертью больных, чем чрескожное [40].
У 20—30% больных в течение 3 мес после установки пластмассовые стенты приходится заменять вследствие обструкции их сгустками жёлчи [39]. Расправляющиеся стенты из металлической сетки вводят как эндоскопически, так и чрескожно (см. рис. 29-16). Эти стенты остаются проходимыми дольше, чем пластмассовые (в среднем 273 и 126 дней соответственно) [11]. Но, учитывая высокую стоимость таких стентов, их устанавливают в основном у тех больных с нерезектабельным периампулярным раком, у которых во время замены пластмассового стента в связи с закупоркой констатируют медленный рост опухоли и предполагают относительно большую продолжительность жизни [29].
Стентирование жёлчных протоков без вскрытия брюшной полости особенно показано пожилым больным из групп высокого риска, у которых выявлены крупная нерезектабельная опухоль поджелудочной железы или обширные метастазы. У более молодых больных с нерезектабельной опухолью, у которых предполагается большая продолжительность жизни, можно прибегнуть к наложению билиодигестивного анастомоза.
Согласно современным подходам к лечению рака головки поджелудочной железы, больной не должен умереть с неустранённой желтухой или страдая от невыносимого зуда.
Вспомогательные методы лечения
Результаты предоперационной химио- и рентгенотерапии неутешительны. В некоторых случаях улучшения удаётся добиться, применяя после радикальной резекции комбинированную рентгено-и химиотерапию [16]. При нерезектабельных опухолях никакие схемы лучевой или химиотерапии не дали положительных результатов.
Блокада чревного сплетения (чрескожная под рентгенологическим контролем или интраоперационная) позволяет на несколько месяцев уменьшить боли, однако более чем в половине случаев они появляются вновь [24].
Доброкачественная ворсинчатая аденома фатеровой ампулы [36]
Эта опухоль вызывает жёлчную колику и обструктивную желтуху. ЭРХПГ позволяет выявить опухоль ампулы и выполнить биопсию.
При исследовании полученной ткани выявляют дисплазию, карциноэмбриональный антиген и онкомаркёр СА19/9 [48]. Эти изменения следует трактовать как предрак. При ворсинчатой аденоме ампулы производят панкреатодуоденальную резекцию [3]. Если радикальная операция невозможна, прибегают к паллиативной мере — установке стента. В настоящее время изучается эффективность эндоскопической фотохимиотерапии [1].
Кистозные опухоли поджелудочной железы [45]
Кистозные опухоли поджелудочной железы могут быть доброкачественными или злокачественными. К ним относят цистаденокарциному, простую (серозную или слизистую) и папиллярную цистаденому. Их можно принять за псевдокисты. В 40% случаев они протекают бессимптомно. Программа обследования должна включать КТ, ангиографию и ЭРХПГ. Диагностике может помочь исследование содержимого кисты (цитологическое и иммуногистохимическое для выявления онкомаркёров) [22]. Опухоль бывает злокачественной в 44% случаев. Методом выбора является панкреатодуоденальная резекция. Результаты исследования свежезамороженных срезов и даже результаты обычного гистологического исследования могут быть ошибочными. Все слизистые кистозные новообразования следует считать потенциально злокачественными.
Эндокринные опухоли поджелудочной железы [37]
К эндокринным опухолям поджелудочной железы относят инсулиному, карциноидную опухоль, гастриному, ВИПому, ППому и соматостатиному. Для клинической картины этих опухолей характерны признаки объёмного образования в эпигастральной области, боль, желтуха, а также системные проявления действия выделяемого ими гормона. Частота малигнизации зависит от типа опухоли. Лечение заключается в иссечении опухоли или резекции поджелудочной железы, а также в назначении лекарственных средств для нейтрализации эффектов выделяемых опухолью гормонов. Пятилетняя выживаемость в целом составляет 40-60%.
Панкреатит, обычно алкогольной этиологии, может вызывать сужение внутри панкреатической части общего жёлчного протока [2]. При обострениях панкреатит может возникать преходящий холестаз, который обусловлен преимущественно отёком поджелудочной железы. Более длительно сохраняющийся холестаз наблюдается при сдавлении общею желчною протока фиброзно-изменённой тканью поджелудочной железы на фоне прогрессирующего панкреатита. Обструкция общего желчного протока и стойкий холестаз могут наблюдаться также при сдавлении его псевдокистой пли абсцессом головки поджелудочной железы.
Стеноз общего жёлчного протока развивается примерно у 8% больных с хроническим алкогольным панкреатитом: если чаще проводить холангиографию. лот показатель, по-видимому, окажется ещё выше. Заподозрить стеноз общего жёлчного протока можно при более чем двукратном повышении активности ЩФ на протяжении более 1 мес. При ЭГХПГ выявляют сужение дистального отела общею жёлчного протока, ровные контуры его, что иногда напоминает «крысиный хвост» (рис. 33-5). Проток поджелудочной железы может быть извитым, расширенным и иметь неровные контуры. Возможно обызвествление поджелудочной железы.
При биопсии печени выявляют портальный фиброз |27|. признаки билиарной обструкции, иногда билиарный цирроз. Признаки алкогольного поражения печени встречаются редко.
Хронический панкреатит может осложняться тромбозом селезёночной вены.
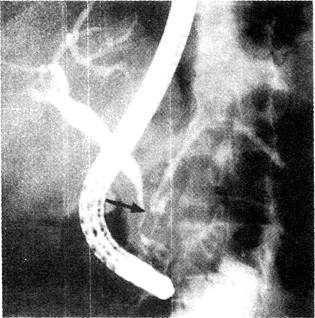
Рис. 33-5. Хронический алкогольный панкреатит. При ЭРХПГ отмечается сужение дистальных отделов общего жёлчного протока по типу «крысиного хвоста» (показано стрелкой).
При биопсии печени выявляют портальный фиброз |27|. признаки билиарной обструкции, иногда билиарный цирроз. Признаки алкогольного поражения печени встречаются редко.
Проведение операций
Порядок и направленность операций полностью зависит от формы поражения поджелудочной железы.
Хронический панкреатит
Здесь операция проводится, как средство для облегчения симптоматики. Пациенту периодически очищают протоки и удаляют кисты. Возможна резекция, если воспаление поджелудочной привело к механической желтухе.
Если в протоках железы образовались камни, из-за которых пациент испытывает сильную боль, то врачи назначают ему операцию вирсунготомии или ставят дренаж выше места, где проток был заблокирован.
Показания к операции
Все действия с этим органом приводят к множеству осложнений. Появляется риск высвобождения агрессивных ферментов, расплавления тканей, кровотечений и нагноений. Поэтому показаниями к оперативному вмешательству являются те обстоятельства, при которых у врачей нет другого выбора, кроме как прооперировать пациента.
- повреждение внутреннего органа;
- регулярные проявления хронического панкреатита;
- возникновение злокачественной опухоли;
- некроз;
- приступы острого панкреатита;
- псевдокиста или хроническая киста.
Поджелудочная железа – это орган, выполняющий две основные функции: синтез пищеварительного фермента и образование гормонов, поступающих прямо в кровь. Особенности его строения и месторасположения приводят к тому, что операция на поджелудочной железе становится серьёзным испытанием для любого хирурга.
Некротические абсцессы подвергаются вскрытию и дренированию. Для этого существует несколько основных методов:
Давайте будем совместно делать уникальный материал еще лучше, и после его прочтения, просим Вас сделать репост в удобную для Вас соц. сеть.