Доброго времени, многим будет интересно разобраться в своем здоровье и близких, и поведую Вам свой опыт, и поговорим мы о Что означает сыпь на локтях и коленях? Простые ответы на сложные вопросы. Скорее всего какие-то детали могут отличаться, как это было с Вами. Внимание, что всегда нужно консультироваться у узкопрофильных специалистов и не заниматься самолечением. Естественно на самые простые вопросы, можно быстро найти ответ и продиагностировать себя. Пишите свои вопросы/пожелания в комменты, совместными усилиями улучшим и дополним качество предоставляемого материала.
Шелушатся красные пятна из-за грибка
Дерматомикозы, вызванные грибками (трихофитоном, микроспорумом, эпидермофитоном), также поражают кожу в области кожных складок и внутренней поверхности конечностей. При этом возникает округлое или овальное красное шелушащееся пятно с четкими границами и несколько возвышающимися отечными краями. В центре очаги светлеют и немного западают, поэтому выглядят в виде колец, по периферии которых образуются мелкие пузырьки, чешуйки или корки. Они часто сливаются между собой, захватывая обширные зоны и принимая причудливые очертания.
Заболевание протекает длительно, сопровождается легким зудом, который усиливается в периоды обострения (особенно летом и при повышенной потливости). Эпидермофитией чаще болеют взрослые, а дети обычно заражаются микроспорией или трихофитией, для которых также характерно вовлечение в процесс волосистой части головы. Там отмечают появление бледно-красных или синюшных очагов с шелушением. На этом фоне наблюдается гнездная плешивость: при трихофитии волосы обламываются у самой кожи, а при микроспории – высоко, на разных уровнях.
Чешутся прыщики на локтевом сгибе от аллергии
Зудящие элементы в области локтей или под коленками зачастую свидетельствуют об аллергическом процессе. Реакции гиперчувствительности лежат в основе различных заболеваний:
- Аллергического контактного дерматита.
- Атопического дерматита (нейродермита).
- Экземы.
- Крапивницы.
Кожа рук, включая локтевые сгибы, часто контактирует с потенциальными аллергенами. В этом случае на участках, подвергшихся их воздействию, наблюдаются ограниченное покраснение и отечность, на фоне которых видны мелкие папулы и пузырьки. Кожные изменения проходят после устранения провоцирующего фактора.
При повторных контактах с аллергеном процесс трансформируется в экзему, когда образуется большое количество серопапул или микровезикул, которые лопаются с образованием сплошной мокнущей поверхности. В отличие от аллергического дерматита, наблюдается сенсибилизация организма, в результате которой высыпания принимают симметричный характер, распространяются и на другие участки тела.
Локтевые и подколенные складки – довольно типичная локализация высыпаний при атопическом дерматите. У детей первого года жизни и в раннем возрасте очаги схожи с экземой, сочетаются с плотными папулами, сливающимися между собой. У более старших пациентов и взрослых преобладает инфильтрация, шелушение и лихенизация (усиление кожного рисунка).
Атопический дерматит принимает хронический рецидивирующий характер, обостряясь и усугубляясь на фоне невротических расстройств. Последние поддерживаются упорным и сильным зудом, который является постоянным признаком болезни. У пациентов отмечаются повышенная раздражительность и возбудимость, нарушается сон.
Для крапивницы характерны волдыри. Это кожные элементы, возникновение которых связано с отеком сосочкового слоя дермы. Они несколько возвышаются, бледно-розового или красного цвета, имеют полигональные очертания и склонны к слиянию. Крапивница возникает на различных участках кожного покрова, включая область естественных складок, сопровождается выраженным зудом.
Сыпь при аллергических заболеваниях может приобретать различный характер, но ведущим симптомом таких реакций становится зуд, порой довольно интенсивный.
Дополнительная диагностика
Для определения причины высыпаний на локтях и коленях необходима комплексная диагностика. Иногда происхождение пятен ясно и по данным клинического осмотра, но зачастую приходится проводить дополнительные исследования:
- Общий анализ крови (лейкоцитарная формула, СОЭ).
- Биохимические показатели (иммуноглобулины E, антистрептолизин-О, ревмопробы).
- Серологические маркеры (МРП, ИФА, РИФ).
- Аллергопробы (аппликационные, прик-тест).
- Соскоб с пораженных участков (микроскопия, посев).
Исходя из конкретной ситуации, ребенку или взрослому может потребоваться консультация смежных специалистов – аллерголога, инфекциониста, ревматолога. Дифференциальную диагностику приходится проводить с широким спектром состояний, сопровождающихся сыпью на коже.
Обследование на первичном этапе включает врачебный осмотр, дальнейшая диагностика проводится с учетом его результатов.
Раздражение и пупырышки при потнице
Длительное воздействие пота на кожу приводит к повреждению эпителия содержащимися в нем химическими веществами. И особенно часто это наблюдается в естественных складках кожи. Развитию подобного состояния способствуют различные факторы:
- Перегревание (излишне сильное укутывание младенцев).
- Ношение одежды из синтетических материалов, слишком теплой.
- Профессиональные вредности (работа в сталелитейных цехах, плохо проветриваемых душных помещениях).
- Пренебрежение правилами личной гигиены (редкие приемы душа и купания).
- Локальный и общий гипергидроз (на фоне эндокринных, нейровегетативных нарушений).
Сначала на коже возникает легкое покраснение, которое сопровождается зудом и жжением. Продолжающийся контакт с потом при увеличении его продукции или нарушении испарения приводит к появлению рассеянных пузырьков с прозрачным содержимым. Такая форма потницы называется кристаллической.
При папулезном варианте жидкость в полостных элементах мутнеет, они окружаются красным воспалительным венчиком, что связывают со вторичным микробным инфицированием. Отдельные элементы сливаются, запущенные случаи сопровождаются мокнутием, осложняются пиодермией.
Потница сопровождается покраснением с образованием пузырьков или папул. Она возникает не только у детей, при определенных условиях ею страдают и взрослые.
- Бледность носогубного треугольника (на фоне ярко красных щек).
- Острое воспаление небных миндалин (ангина).
- «Малиновый» язык – зернистый, яркоокрашенный, с белым налетом у корня.
- Пластинчатое шелушение на ладонях и стопах (после исчезновения сыпи).
- Интоксикация (лихорадка, недомогание, головная боль).
Что такое сыпь?
Появляется зуд или болезненность. Сыпь — не конкретный диагноз. Это скорее общий термин, который означает воспаление кожи, изменение ее цвета и вида. Однако возникновение сыпи того или иного вида помогает диагностировать возникшее заболевание. Это своего рода тревожный звоночек, говорящий о том, что с организмом что-то не так.
Например, сыпь появляется при эритематозной кори. Она появляется через несколько дней после началала лихорадки, классически начинается с головы и распространяется вниз. Сыпь, как правило, вызвана раздражением кожи, которое может иметь много причин. Сама по себе, сыпь – это довольно незначительная проблема, которые может исчезнуть даже после домашнего лечения.
Однако в некоторых случаях сыпь не проходит. В любом случае, нельзя просто залечивать кожную сыпь, лишь скрывая симптомы. Важно разобраться в ее причине. Причины появления, и, соответственно, лечения сыпи сильно разнятся. Диагностика должна учитывать такие факторы, как время и обстоятельства появления сыпи, наличие других симптомов, род занятий, проявление или непроявление сыпи у других членов семьи.
Себорейный дерматит является наиболее распространенной причиной сыпи у взрослых. При нем появляются красные крупные прыщики на коже головы, лбе, бровях, щеках, ушах и т.д. Атопический дерматит, или экзема, является распространенным заболеванием у детей. При нем появляются красные, зудящие высыпания на внутренней поверхности локтей и в задней части колен, а также на щеках, шее, запястьях и лодыжках.
Экзема часто встречается у пациентов, у которых есть астма или сенная лихорадка. Контактный дерматит — сыпь, которая появляется при контакте с конкретным химическим веществом, на которое у человека есть аллергия или которое непосредственно раздражает кожу.
Типичный пример контактного дерматита — аллергия на ядовитый плющ или яд дуба, а также реакция на бижутерию, содержащую никель, ювелирные изделия, ткани, новые инструменты, игрушки, латекс. Опрелости — это распространенный тип контактного дерматита, который бывает у большинства детей, носящих подгузники.
Они появляются, когда фекалии и моча контактируют с кожей слишком долго. Стасический дерматит — это дерматит, который появляется в нижней части ног из-за хронических отеков вследствие плохого кровообращения в венах. Псориаз – это очень своеобразная сыпь на коже головы, локтях и коленях. Превращается в серебристые чешуйки кожи, которые отшелушиваются и опадают.
Сыпь может также появиться при: вирусных инфекциях, таких, как опоясывающий лишай, грибковые инфекции, в частности, молочницы (Candida Albicans). Бактериальных инфекциях, такие как импетиго и венерических заболеваниях (ЗППП). Сыпь может возникнуть как симптом более серьезного заболевания, например, болезни печени, почек, или некоторых видов рака.
Сыпь может появиться после воздействия насекомых или паразитов, таких как чесоточный клещ. Сыпь может быть признаком хронических проблем с кожей (угревая сыпь, экзема, псориаз или себорейный дерматит). Другие причины сыпи — сухая, холодная погода, чрезвычайно жаркая погода (тепловая сыпь), и эмоциональный стресс.
Некоторые лекарства могут вызвать сыпь, как побочный эффект. Очень редко возникает особая красная сыпь, которую называют «токсический эпидермальный некролиз». Она может возникнуть после использования сульфаниламидных препаратов. Необходимое лечение зависит от того, какие еще симптомы присутствуют.
Сыпь, которая проявляется вместе с другими симптомами, такими как одышка или повышенная температура, может означать серьезную проблему, например, аллергическую реакцию или инфекцию. Большинство сыпей не опасны для человека в непосредственной близости (если они не являются частью инфекционных заболеваний, таких как ветряная оспа).
Часто сыпь проходит сама по себе. Отпускаемые без рецепта средства включают: кремы от зуда, содержащие камфору, ментол, прамоксин или димедрол; антигистаминные препараты с димедролом, хлорфенирамином или лоратадином; увлажняющие лосьоны.
Если эти меры не помогают, или если сыпь сохраняется или становится более выраженной, целесообразной является дальнейшая консультация с общим врачом или дерматологом.
Псориаз
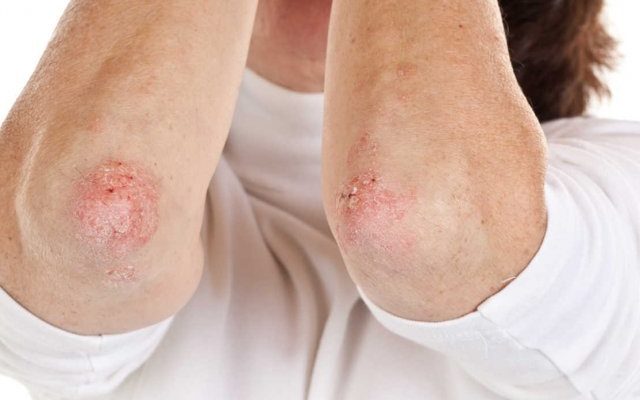
Прыщи, которые локализуются на локтях и коленях, а точнее, определенного вида покраснения и шелушения, которые также являются воспалением кожного покрова, могут возникать и постоянно развиваться по причине псориаза. Данное заболевание является достаточно серьезным и неизлечимым.
Получив его, человек способен только залечивать проявления на разном уровне качества, но всегда имеется шанс, что заболевание вернется. О псориазе мы уже говорили ранее, а потому вы должны понимать, насколько он опасен и неприятен. Изначально, заболевание развивается внутри организма и не вызывает никакого дискомфорта, просто развиваясь и набираясь сил.
Но в определенный момент, когда на то созданы условия, псориаз на локтях проявляется воспалениями кожи, серьезным шелушением, зудящими бляшками серовато-серебристого цвета с соответствующими воспаленными покраснениями. Будьте осторожны, ведь прыщи на локтях могут оказаться псориазом
Лечение сыпи на локтях
С этой целью пациенту показаны мази с глюкокортикоидами в составе, смягчающие мази для избавления от зуда и шелушения, а также препараты, ускоряющие регенерацию кожи. Остановить прогрессирование болезни помогает физиотерапия (например, ультрафиолетовое облучение), соблюдение диеты и санаторное лечение.
Для смягчения кожи и ускорения регенерации часто назначают мази с дегтем, солидолом и витамин D3. Такая терапия помогает быстро избавиться от дискомфорта и предупредить увеличение псориатических бляшек. Это заболевание может привести к развитию артрита и атрофии ногтевой пластины, поэтому важно вовремя заметить первые симптомы (сыпь на локтях) и обратиться за помощью к врачу.
Экзема может появиться как специфическая аллергическая реакция, а также в ответ на воспаление или грибковое поражение кожи. Успех лечения этого заболевания во многом зависит от определения причины, ставшей толчком к образованию сыпи. При экземе появляются локальные высыпания в виде узелков либо пузырьков.
Кожа в месте воспаления отекает и приобретает красный цвет, при этом высыпания могут чесаться. Лечение болезни начинается с ликвидации раздражающего фактора и антисептической обработки кожи. В зависимости от типа кожной реакции, врач назначает препараты для снятия воспаления.
Для этого могут использоваться антибактериальные мази или препараты против грибковой инфекции. Снять зуд помогают антигистаминные препараты. При аллергии обычно образуется мелкая пузырьковая сыпь.
Кожа в зоне поражения отекает, а пузырьки чешутся. Лечение начинается с выявления аллергена. В большинстве случаев после ликвидации раздражающего фактора сыпь проходит самостоятельно без лечения. При большой зоне поражения для снятия неприятных симптомов применяют антигистаминные препараты. Как правило, дискомфорт проходит на следующий день после начала лечения.
В это же время пациентам показана диета, исключающая любые продукты-аллергены. Для ускорения регенерации кожи применяют цинковую или салициловую мазь. Эти препараты помогают снять отек, хорошо переносятся организмом и способствуют быстрому заживлению повреждений кожи. В редких случаях для снятия обширного отека может понадобиться применение мазей с глюкокортикоидами в составе.
Нередко в жаркое время года на коже появляются белесые или розоватые пятна, пузырьки и узелки. Кожа становится сухой, чешется и может болеть. Лечение микоза или грибковой инфекции начинается с определения возбудителя заболевания. Точно поставить диагноз может только дерматолог.
Лечение патологии включает: противогрибковые препараты в таблетках; мази с противогрибковым компонентом в составе для обработки пораженной кожи; общеукрепляющие препараты и витамины для улучшения иммунитета. Чтобы лечения было эффективным, важно доверить выбор препарата лечащему врачу.
Если определение возбудителя болезни затруднено, назначают лекарства широкого спектра действия. При лечении микоза важно не прекращать обработку пораженного эпидермиса сразу после исчезновения симптомов. В профилактических целях мази применяются в течение нескольких недель после того, как сыпь прошла.
Точно выяснить причину появления сыпи, пузырьков или прыщиков на локтях может только врач. Чтобы не навредить собственному здоровью, необходимо проконсультироваться с дерматологом как можно скорее после появления симптомов заболевания.
Сидячая работа
Абсолютно необязательно, чтобы работа заключалась в самом сидении на одном месте, типа в вождении грузовика, троллейбуса и так далее. Важно для проявления прыщей на локтях именно постоянное соприкосновение кожи с поверхностью.
Привязать к подобным воспалениям можно следующие профессии: программисты, бухгалтера, секретари, бармены, офис-менеджеры и прочие.
К примеру, бармен, который постоянно общается с посетителями своего заведения, практически постоянно опирается локтями на барную стойку, которая не всегда является чистой и сухой. Хоть стойка и постоянно протирается, она является одним из самых грязных мест любого питейного заведения, ведь на ее поверхность постоянно что-то проливается, ее касаются сотни людей и так далее.
Причина проста – постоянная влажность кожи и загрязнение мелких механических повреждений, результат – прыщи на локтях. То же можно сказать и о людях, которые много времени проводят в кабинетах, перед ПК.
Они кладут руки на стол, создают определенную температуру и влажность между поверхностью стола и кожей, где очень быстро развиваются разнообразные микроорганизмы. Вот вам воспалительные процессы, и снова прыщи. Офисная работа может стать причиной появления прыщей на локтях
Они появляются, когда фекалии и моча контактируют с кожей слишком долго. Стасический дерматит — это дерматит, который появляется в нижней части ног из-за хронических отеков вследствие плохого кровообращения в венах. Псориаз – это очень своеобразная сыпь на коже головы, локтях и коленях. Превращается в серебристые чешуйки кожи, которые отшелушиваются и опадают.
Синдром Джанотти-Крости
Это заболевание ранее связывали с вирусом гепатита В, однако на сегодня такая связь не подтвердилась. Этот вид сыпи выглядит весьма угрожающе, хотя опасности не представляет.
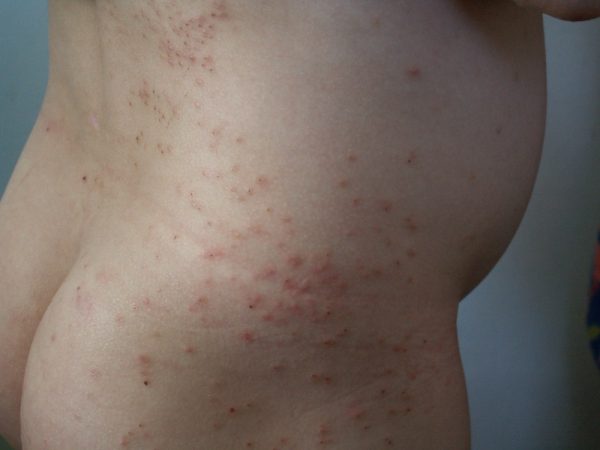
Поначалу, как и при других экзантемах, отмечается легкое недомогание, возможно кратковременное повышение температуры, кашель, насморк. Затем, через 2-4 дня, появляется сыпь в виде красных пятен и прыщиков, которые могут сливаться между собой. Располагается симметрично, обычно на передней поверхности бедер чуть выше колен, над локтями, на ягодицах и по бокам туловища, при этом особо не беспокоит маленького пациента.

Ребенок практически не заразен, и при хорошем самочувствии может посещать коллектив. Как и при других вирусных высыпаниях, лечение не требуется, при выраженной сухости могут быть назначены смягчающие кремы, и некоторые другие симптоматические средства. Сыпь держится долго, до 2-3 месяцев, что приводит родителей в отчаяние и заставляет сменить не одного врача. При синдроме Днанотти-Крости нет смысла соблюдать какие-то строгие диеты, мазать волшебными мазями, «очищать печень» и сдавать бесконечные анализы. Действие вируса закончится, и неприятные симптомы исчезнут. Если вы будете сохранять спокойствие, то убережете вашего малыша от ненужных анализов, избыточного лечения и бессмысленных ограничений в еде и образе жизни.
Акне (детские прыщи)
Это высыпание, в большинстве случаев, похоже на, всем известные, юношеские угри. Красные, с гнойной белой верхушкой, прыщи могут появляться у новорожденных, в период первого месяца. Чаще всего распространены на лбу, щеках, голове, носу, но не исключена возможность появления на шее, спине или в ушах.

Акне, как правило проходят самостоятельно. Иногда доктора назначают противовоспалительную мазь, которую, как правило, нужно наносить 1-2 раза в неделю и наблюдать за характером высыпаний.
Клещевой бореллиоз (болезнь Лайма)
Возбудитель бореллиоза – группа патогенных бактерий, объединенных названием Borrelia, которые относятся к семейству спирохет. Носителями микробов являются теплокровные животные: грызуны, крупный рогатый скот, хищники, в том числе собаки и даже птицы.
Первые признаки боррелиоза могут проявиться уже через несколько дней после укуса, однако чаще проявления отсрочены на продолжительный срок – от двух недель до месяца. В момент укуса клещ выпускает в кровь жертвы слюну, в которой содержится небольшое количество боррелий, которые начинают активно размножаться, при большой концентрации с током крови могут проникать в различные органы, включая центральную нервную систему, сердце, суставы, печень и другие. Боррелии способны образовывать споры, а при гибели выделяют опасный эндотоксин, который вызывает общую интоксикацию организма.

Новые исследования в области педиатрии свидетельствуют о том, что исследование клеща (после извлечения его из раны) неэффективно. При укусе гораздо важнее извлечь паразита и наблюдать за больным пациентом. Часто педиатры назначают одноразовую дозу антибиотика внутрь ребенку в определенной дозе. Это касается деток с 3 лет и старше.
При заражении боррелиозом, покраснение появится через несколько дней после укуса клеща – круглое пятно, которое постепенно расширяется и меняет очертания. Постепенно пятно приобретает вид бледного кольца в центре которого красное приподнятое над уровнем кожи образование. При появлении мигрирующей эритемы (так называется это пятно), необходимо срочно обратиться к врачу – чем раньше начато лечение, тем больше шансов на выздоровление без последствий.

Клещи не любят солнечные открытые места, предпочитают затенные прохладные и влажные участки. Максимальная активность клещей в мае-июне и вторая волна сентябрь-октябрь. Обязательно осматривайте ребенка, особенно обращаяйте внимание на открытые участки тел, клещ не кусает сразу, он может блуждать в поисках удобного места до нескольких часов. Отправляясь в лес или парк, используйте репелленты. Если паразит все же присосался, старайтесь удалить его как можно быстрее, но при этом аккуратно, соблюдая все правила.
Атопический дерматит
Атопический дерматит — красные пятна, чаще на лице, на щеках и на лбу у ребенка. Страдают и другие части тела (ягодицы, голени, волосистая часть головы). Пораженные места намокают, на них образуются корочки.
При обострении дерматита у грудничков опухшие и покрасневшие участки в основном появляются на лице, в кожных складках, за ушами, а в более старшем возрасте — на поверхности локтевых или коленных суставов, на кистях и пальцах рук. Кожа становится сухой и начинает шелушиться. Победить заболевание только местными наружными средствами нельзя, проблему вызывают внутренние причины и часто — генетические.

Нужно помнить, что ребенок с атопическим дерматитом находится в постоянной группе риска, его иммунная система только повод ищет, как бы устроить вам веселую жизнь. ВАЖНО! 1. Соблюдать гипоаллергенную диету (исключение из рациона питания потенциальных аллергенов). 2. Избегать раздражителей, непосредственно воздействующих на кожу: шерстяные вещи, дезодоранты, стиральные порошки, кремы, лосьоны, средства для уборки в доме. 3. Пот вызывает раздражение (кожи, окружающих и ребенка), поэтому рекомендуется частая смена нательного белья ребенка.
Атопический дерматит вызван в основном генетическими причинами, при этом кожа требует дополнительного ухода. При данном виде сыпи внутрь редко что-то назначается. Внешне доктор может назначить специальную линейку средств по уходу за кожей ребенка.
ВНИМАНИЕ! В современной педиатрии любые диеты для ребенка запрещены. Ребенок должен питаться полноценно и правильно. То есть даже при любом виде сыпи вы, как родитель, убираете из рациона ребенка потенциальный аллерген и наблюдаете за малышом. Но не в коем случае не обедняете меню. К запрещенным продуктам при атопическом дерматите относятся колбасы, субпродукты, орехи (особенно, арахис), консервы (кроме специальных детских), магазинные сладости. Кушать ребенку можно все, кроме потенциальных аллергенов. Также не перегревайте ребенка. Атопический дерматит не пройдет, если вы будете кутать малыша.
Главный признак скарлатины – токсическая ангина. Миндалины сильно увеличиваются, температура зашкаливает. Позже добавляется мелкопятнистая сыпь, похожая на мелкие розовые точечки. Охватывает обычно всю поверхность тела, особенно сильно – в местах естественных складочках на теле, прежде всего, паховых областях, внизу живота. Скарлатиной болеют, как правило, маленькие дети, а ее первые симптомы очень схожи с ОРВИ. У ребенка повышается температура, он чувствует слабость и боль в горле. А через сутки на теле малыша появляется мелкая красная сыпь, ведь родители даже не подозревают, что имели дело не с простудой.
Инфекция как причина зудящих прыщей на локтях
Заразные болезни передаются бытовым способом. Иногда достаточно взяться за поручень в общественном транспорте, чтобы микробы нашли новую благоприятную среду для развития. Рассмотрим наиболее распространенные инфекции:
- Микоз. На локтях грибок встречается не очень часто, потому что микроорганизмы лучше размножаются во влажной среде. Но микоз не исключен как у взрослого, так и ребенка. При заражении прыщики на локтях сначала чешутся, потом сливаются между собой и покрываются сухой коркой красного или белого цвета.
- Чесотка. Паразитный клещ предпочтительно выбирает тонкую кожу. Так что чесотка на локтях на начальной стадии заметна часто. В местах поражения появляются мелкие прыщи с жидкостью. Визуальные симптомы сопровождает сильный зуд. Вечером и ночью дискомфорт усиливается.
- Лишай. В зависимости от формы болезнь может быть выражена красными или белыми пятнами, овальной окантовкой или обычным шелушением. Патология иногда переходит в хроническую форму: при обострении прыщи на локтях чешутся, кожа шелушится, во время ремиссии дискомфорт проходит.
Диагностика и лечение прыщиков на локтях
В результате визуального осмотра доктор не всегда может определить болезнь, потому что одинаковые симптомы свидетельствуют о разных заболеваниях. При необходимости врач назначит лабораторные исследования крови, возьмет соскоб с пораженного участка. Только после постановки точного диагноза будет назначено лечение.
Когда на локтях чешутся прыщи по любой причине, есть риск присоединения инфекции в открытые раны. Пораженный участок надо обрабатывать антисептиками. В сложной ситуации может понадобиться антибиотикотерапия.
Кожа на локтях более сухая и тонкая, постоянно трется об одежду, стол. К тому же, в этой области практически отсутствует жировая прослойка. Поэтому появляются мелкие прыщики на локтях, часто чешутся.
Поскольку это не лицо, и общая эстетика не всегда испорчена, многие не обращают внимания на легкий дискомфорт, а проблема тем временем растет. Ведь причины бывают как незначительными, так и серьезными, устранение которых требует профессионального подхода.

Кожные неинфекционные недуги
При дерматологических патологиях, причина которых – наследственная предрасположенность или внутреннее состояние организма, первые симптомы часто проявляются именно на локтях.
- Дерматит. В большинстве случаев у ребёнка на локтях появляются пупырышки и чешутся от определенных продуктов. У взрослых не исключена болезнь на фоне профессиональной деятельности, если человек работает на вредном производстве, вдыхая пары токсичных веществ и подвергая кожу их воздействию.
- Аллергия. Раздражающий компонент при первичном проявлении симптомов можно выявить, если реакция возникла на новые косметические средства, порошок, одежду или непривычное блюдо. Появиться прыщи могут от переохлаждения, вспотевания, воздействия ультрафиолета.
- Крапивница. Раздражающие факторы бывают внутренние и внешние, как при аллергии. Отличительными признаками являются обширные выпуклые красные пятна с мелкими пупырышками, как после ожога крапивой.
- Экзема. Это серьезное заболевание, основным симптомом которого являются болячки на коже. Появляются они чаще всего на локтях. Сначала можно предположить, что кожа просто пересушена и нуждается в увлажнении.
Болезнь часто принимает хроническое течение, но рецидивы будут менее выражены, если соблюдать строгие рекомендации доктора. - Псориаз. Это дерматологическое заболевание, которое очень сложно поддается лечению и в большинстве случаев переходит в хроническую форму. В стадии обострения появляются чешуйчатые отслоения кожи, под которыми заметны бляшки с гладкой поверхностью.
Лечить дерматологические болезни надо, как только на локтях появились пупырышки и чешутся. В противном случае сыпь будет покрывать все большую площадь кожи.
Лечить дерматологические болезни надо, как только на локтях появились пупырышки и чешутся. В противном случае сыпь будет покрывать все большую площадь кожи.
Сыпь — широко распространенный вид кожных повреждений и, довольно таки, многообъемлющий медицинский термин. Сыпь может сильно различаться по внешнему виду, и тому много потенциальных причин и широкий спектр лечебных процедур.
Сыпь может быть локальной (только в одной небольшой части тела), или покрыть большую площадь тела. Сыпь бывает многих форм: сухой, влажной, неравномерной, гладкой, шелушащейся или пузырчатой. Она может быть болезненной, зудящей и даже менять цвет. Некоторые виды сыпи не нуждаются в лечении и «уходят» сами по себе, некоторые можно лечить дома, а другие могут быть признаком серьезных неполадок со здоровьем.
Существует ряд потенциальных причин высыпаний, включая аллергии, болезни, реакции на лекарства. Они также могут быть вызваны бактериальными, грибковыми, вирусными или паразитарными инфекциями.
Одна из самых распространенных причин высыпаний — контактный дерматит, который возникает при прикосновении к чему-то «неприятному» для организма. Кожа может стать красной и воспаленной, а сыпь имеет тенденцию быть рыжеватой. Общие причины включают:
— ядовитые растения, такие как ядовитый плющ;
— химикаты, такие как латекс или резина;
— лекарственные препараты. Некоторые лекарства могут вызвать сыпь у определенных людей — это может быть побочным эффектом или аллергической реакцией. Кроме того, некоторые лекарства, в том числе ряд антибиотиков, вызывают восприимчивость к солнечному свету (эта реакция похожа на солнечный ожог).
Бактерии, вирусы или грибки также могут вызывать сыпь. Эти высыпания будут различаться в зависимости от типа инфекции, например, кандидоз (распространенная грибковая инфекция) вызывает зуд, который появляется в кожных складках. При подозрении на инфекцию важно обратиться к врачу.
Аутоиммунное состояние возникает, когда иммунная система человека начинает атаковать здоровую ткань. Существует много подобных заболеваний, которые могут вызывать сыпь. Например, волчанка — это состояние, которое влияет на ряд систем организма, включая кожу (выдает сыпь в форме бабочки на лице).
Сыпь бывает во многих формах и развивается по многим причинам. Тем не менее, есть основные меры, которые могут ускорить восстановление и облегчить некоторые виды дискомфорта:
— используйте мягкое мыло — не ароматизированное. Эти мыла иногда рекламируют для чувствительной кожи или для кожи ребенка;
— избегайте мытья горячей водой — выбирайте теплую;
— позвольте сыпи дышать — не закрывайте повязкой;
— не используйте косметику или лосьоны, которые могли вызывать/ спровоцировать сыпь;
— избегайте царапин, чтобы уменьшить риск заражения;
— крем с кортизоном может облегчить зуд;
— если сыпь вызывает легкую боль, могут быть полезны «Ацетаминофен» или «Ибупрофен», но они не будут лечить причину сыпи.
Перед тем, как принимать какие-либо лекарства, важно поговорить с врачом. Также к специалисту обязательно обратиться, если сыпь сопровождается симптомами:
— если укусило животное или насекомое;
— красные полосы рядом с сыпью;
— чувствительные районы вблизи сыпи;
Есть ряд симптомов, при наличии которых необходимо немедленно обратиться в больницу или вызвать скорую помощь:
— быстро меняющийся цвет кожи;
— затрудненное дыхание или ощущение, будто горло сковывает;
— нарастающая или сильная боль;
— отек лица или конечностей;
— сильная боль в шее или голове;
— повторяющаяся рвота или диарея.
Рассмотрим 56 возможных видов сыпи
Многие насекомые могут вызвать сыпь, укусив или ужалив. Хотя реакция будет варьироваться в зависимости от человека и насекомого, симптомы часто включают:
— опухоль — локализованная на месте укуса, либо более распространенная
Блохи — крошечные прыгающие насекомые, которые могут жить в тканях дома. У них очень быстрый цикл размножения, и они могут быстро «захватить» дом.
— укусы блох на людях часто появляются как красные пятна;
— кожа может стать раздраженной и болезненной;
— вторичные инфекции могут быть вызваны царапинами.
Одна из самых распространенных причин высыпаний — контактный дерматит, который возникает при прикосновении к чему-то «неприятному» для организма. Кожа может стать красной и воспаленной, а сыпь имеет тенденцию быть рыжеватой. Общие причины включают:
Давайте будем совместно делать уникальный материал еще лучше, и после его прочтения, просим Вас сделать репост в удобную для Вас соц. сеть.