Доброго времени, многим будет интересно разобраться в своем здоровье и близких, и поведую Вам свой опыт, и поговорим мы о Лечение дуодено-гастрального рефлюкса. Скорее всего какие-то детали могут отличаться, как это было с Вами. Внимание, что всегда нужно консультироваться у узкопрофильных специалистов и не заниматься самолечением. Естественно на самые простые вопросы, можно быстро найти ответ и продиагностировать себя. Пишите свои вопросы/пожелания в комменты, совместными усилиями улучшим и дополним качество предоставляемого материала.
Характерные симптомы
Рефлюкс способен протекать бессимптомно. Иногда болезнь скрывается под другими расстройствами пищеварительного тракта, потому пациенты слышат диагноз лишь в случае случайного обследования. ДГР не имеет отличительных клинических признаков, его симптомы можно представить в следующем виде:
- спазм в эпигастральной области, проявляющийся после приема пищи;
- заметное снижение аппетита;
- распирающее ощущение в животе после приема пищи;
- отрыжка с неприятным кислым вкусом и запахом;
- налет на языке желтого цвета, присутствующий, несмотря на соблюдение правил гигиены ротовой полости;
- тошнота появляется после рвоты;
- во рту металлический привкус;
- недостаток слюны в полости;
- изжога, бледность кожных покровов.
Появление перечисленных признаков в совокупности должно стать поводом для обращения к врачу. Симптомы – довольно серьезные и могут указывать на развитие опасных заболеваний ЖКТ. Состояние больного усугубляется при развитии воспалительного процесса в желудке. Возможен озноб, проявляющийся из-за повышения температуры тела.
Диагностические мероприятия
Четкой симптоматики дуоденогастральный рефлюкс не имеет, потому при первичном осмотре медики редко могут поставить точный диагноз. Чаще всего ДГР обнаруживают при обследовании с целью обнаружения других патологий гастроэнтерологического спектра. Комплексное обследование включает несколько этапов:
- сдача лабораторных проб, в частности общего и биохимического анализа крови, урины;
- УЗИ органов пищеварительного тракта;
- эндоскопическое исследование и суточное измерение кислотности желудочного сока;
- исследование содержимого желудка на предмет следов желчи;
- оценивание периодичности и интенсивности моторики ЖКТ.
На основании информации, полученной в ходе подобной диагностики, врач определяет точный диагноз и подбирает лечение, если оно требуется. В случае, когда симптомы, характерные для данного заболевания провоцируются другими патологиями, обеспечивают их лечение.
Диета для пациента
Основные принципы диеты для пациентов с дуоденогастральным рефлюксом:
- Соблюдение режима питания. Больной должен есть часто, до 6 раз в день небольшими порциями.
- Для обработки продуктов стоит выбирать щадящие методы: варка, тушение, запекание, готовка на пару. Полностью исключается употребление жареных блюд.
- Еда должна быть теплой, не горячей и не холодной. Любое радикальное воздействие может спровоцировать осложнение. Оптимальная температура блюда – 37 градусов.
- Пищу надо хорошо пережевывать, не глотать продукты.
- После еды запрещается принимать горизонтальное положение. По этой же причине запрещено есть на ночь. На пользу пойдут прогулки в легком темпе, без физических нагрузок.
- Из рациона полностью удаляют продукты, способные в какой-то степени раздражать травмированную слизистую желудка: соленое, копченое, газированное, маринады, сладости, дрожжи, пряные овощи. Лучше отказаться от крепкого чая и кофе, в пользу разбавленных натуральных соков, отваров трав.
- Не стоит забывать о соблюдении питьевого режима. Пациент должен выпивать не менее 1,5 литров воды в день.
- Готовые к употреблению блюда должны быть однородными, особенно если у пациента наблюдаются обострения хронических заболеваний ЖКТ.

Безусловно, диета полагает полный отказ от курения и употребления любых напитков, содержащих спирт. Эти негативные привычки не лучшим образом сказываются на состоянии слизистых оболочек желудка. Ограничивают употребление медикаментозных препаратов, особенно из группы НПВС и обезболивающие средства. Цели их использования, допустимые дозы и возможность замены следует обсуждать с доктором.
Что такое ДГР
Дуодено-гастральный рефлюкс может выступать физиологическим состоянием организма, потому не всегда рассматривается клиницистами как патология. При ДГР выявляют заброс содержимого двенадцатиперстной кишки в желудок, состояние – распространенное, проявляется у 15% здорового условно-здорового населения. Если самочувствие больного при этом не ухудшается, лечение не требуется.
Дуодено-гастральный рефлюкс диагностируют при помощи внутрижелудочной рН-метрии, если кислотность желудочного содержимого составляет более 5, и она не связана с приемом пищи. В отдельных случаях дуодено-гастральный рефлюкс рассматривают как синдром, присущий многим болезням начальных отделов пищеварительного тракта. Лишь у 30% больных, дуоденогастральный рефлюкс проявляется изолированно.
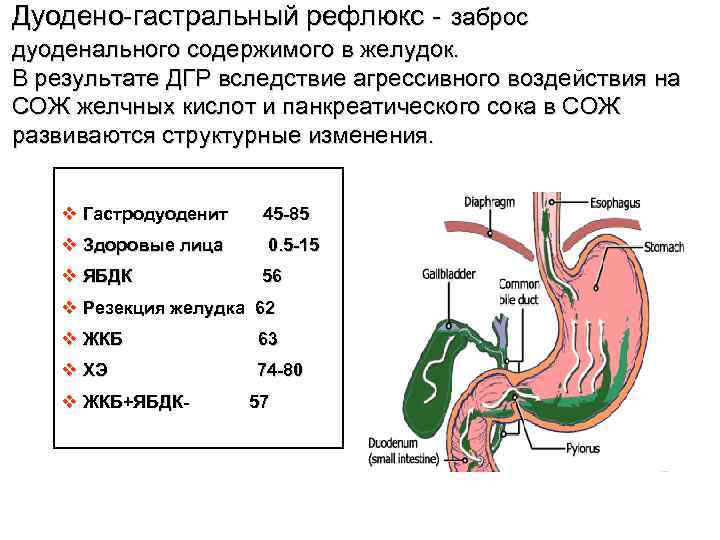
Состояние характерно для функциональных и органических поражений. Дуодено-гастральный рефлюкс нередко диагностируется после проведения операций, в частности холецистэктомии и резекции по поводу язвы желудка и ДПК. Согласно статистическим данным, проблема сопровождает более 45% всех хронических болезней ЖКТ. Связи между половой принадлежностью пациента и распространенностью проблемы нет, мужчины и женщины сталкиваются с проблемой с равной частотой.
В современной классификации выделяют ДГР 4 видов:
- Поверхностный – диагностируют при нарушении целостности слизистых оболочек желудка, не затрагивает внутренние слои.
- Катаральный – поражение распространяется на всю слизистую оболочку желудка, запускается воспалительный процесс. Не исключено развитие катарального рефлюкса после длительного использования медикаментов и на фоне аллергии.
- Эрозивный – на слизистой оболочке желудка образуются раны, язвы. Проявляется при чрезмерном употреблении спиртных напитков, на фоне психических расстройств.
- Билиарный. Является следствием патологических изменений в процессах выведения желчи. Характерно совместное развитие с патологиями желчного пузыря, протоков и печени.
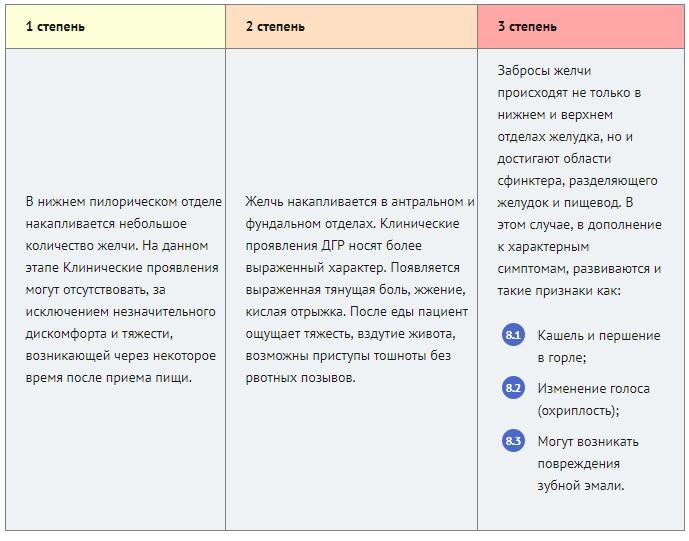
Прогрессирует дуодено-гастральный рефлюкс по этапам. Сперва в желудок проникает желчь из двенадцатиперстной кишки в небольшом количестве, симптоматика при этом прослеживается очень слабо. При второй степени поражения, секрет забрасывается в небольшом количестве, поражения стенок желудка не исключены, но маловероятны. Для заболевания третьей степени характерны выраженные симптомы. Возникают боли в эпигастрии, нарушается процесс переваривания пищи.
Интересно, что дуодено-гастральный рефлюкс, в той или иной степени есть у 50% населения. В 10-15% случаев его проявление связано с периодическим выбросом секрета в результате серьезных физических нагрузок или длительного пребывания тела в положении лежа. Этим и объясняются ночные приступы.
Питание при дуоденогастральном рефлюксе

Комплексное лечение такого заболевания, как гастродуоденальный рефлюкс включает в себя специальное лечебное меню.
Диета основана на соблюдении нескольких простых правил:
После приема пищи рекомендуется некоторое время находиться в вертикальном положении, не следует сразу ложиться. Кроме того, следует исключить интенсивные физические нагрузки в течение 1,5-2 часов после еды.
При гастрите и язве желудка с 12-перстной кишкой в питьевом рационе может находиться минеральная вода. Но к ее выбору необходимо подходить очень внимательно, ведь для лечения заболеваний пищеварительного тракта с повышенной и пониженной кислотностью используются разные воды с отличным электролитным составом.
Причины возникновения дуоденогастрального рефлюкса
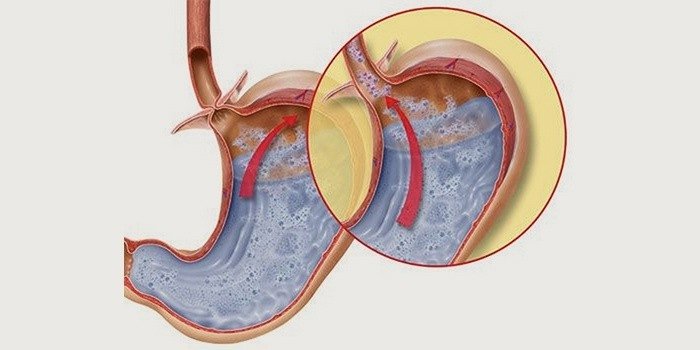
Дуоденальный рефлюкс может вызывать ряд причин. Он становится следствием таких болезней пищеварительного тракта, как:
- язвенная болезнь желудка и кишки (двенадцатиперстной) в стадии хронизации;
- рак желудка;
- постхолецистэктомический синдром (люди, перенесшие операцию по удалению желчного пузыря);
- резекция или ушивание язвенного поражения желудка;
- операции, выполненные на желчевыводящих путях;
- дуоденит и гастродуоденит;
- дуоденостаз – нарушение двигательной активности двенадцатиперстной кишки вплоть до полного ее прекращения;
- нарушение функции сфинктера Одди;
- бесконтрольный прием желчегонных препаратов и НПВС;
- зияние пилоруса органического или физиологического происхождения.
Диагностика
Диагностировать ДГР желудка можно только на основании лабораторных и инструментальных методов обследования больного. Поставить окончательный диагноз после сбора анамнеза не предоставляется возможным ввиду обширного дифференциально-диагностического поиска и большого количества заболеваний пищеварительного тракта, имеющих схожие симптомы.
Диагностический алгоритм включает в себя проведение таких исследований, как:
- внутрижелудочная pH-метрия (круглосуточная) – этот метод позволяет зафиксировать даже минимальные сдвиги кислотности, которые не имеют связи с приемом пищи;
- эзофагогастродуоденоскопия (ЭФГДС) – позволяет не только увидеть признаки заброса желчи в желудок, но и оценить степень и характер (доброкачественный или злокачественный) поражения его оболочки на гистологическом и цитологическом уровнях;
- химический анализ желудочного сока – диагностировать дуоденальный рефлюкс можно на основании наличия желчи или панкреатических ферментов в желудочном соке, выявленных путем титрования;
- УЗИ органов брюшной полости;
- электрогастрография – позволяет графически зафиксировать электрические потенциалы, возникающие в желудочной стенке. Далее оценивают двигательную активность желудка. Оценка данных весьма косвенна;
- антродуоденальная манометрия – оценивает показатели внутрижелудочного давления в динамике;
- обзорная рентгенография, исследование желудка с использованием контраста.
Что может отметить врач при физикальном обследовании больного с дуоденальным рефлюксом:
- болезненность живота в эпигастральном отделе при глубокой пальпации;
- гиперестезия кожи (повышенная чувствительность) при поверхностной пальпации. Это явление присутствует далеко не всегда;
- урчание кишечника, а также патологически усиленные шумы его перистальтики, которые отмечаются во время регургитации.
Провоцирующие факторы к развитию заболевания

Существует и ряд причин, которые не являются самостоятельным этиологическим фактором, а всего лишь создают благоприятные условия для развития рефлюкса желчи. К таковым можно отнести:
- состояние беременности;
- острый и хронический панкреатит;
- грыжа диафрагмы (в особенности пищеводного отверстия);
- холецистит (как острый, так и хронический);
- нерациональное питание;
- ожирение;
- эндоскопическое исследование ЖКТ (редко);
- неправильная закладка пищевой трубки у плода в период эмбриогенеза.
После приема пищи рекомендуется некоторое время находиться в вертикальном положении, не следует сразу ложиться. Кроме того, следует исключить интенсивные физические нагрузки в течение 1,5-2 часов после еды.

ДГР и причины его возникновения
Дуодено-гастральный рефлюкс (ДГР) встречается у большей половины населения. У 10 – 15% людей это состояние возникает эпизодически, например, при выраженных физических нагрузках или во время сна. Такое состояние не проявляется клиническими симптомами и не рассматривается как патология.
Распространенность медицинской информации привела к тому, что термин «дуодено-гастральный рефлюкс» начали искажать. В некоторых информационных изданиях можно встретить дуодено гастральный рефлюкс или гастродуоденальный рефлюкс. Эти варианты являются некорректными.

Причиной возникновения болезни является снижение замыкательной функции желудочного сфинктера. В таких случаях повышение давления в двенадцатиперстной кишке вызывает рефлюкс желчи, панкреатических ферментов и других компонентов кишечного секрета в желудок. Это вызывает раздражение слизистой желудка и появление неприятных симптомов.
Длительные и частые эпизоды ДГР могут привести к необратимой перестройке слизистой желудка, образованию язв и развитию хронического гастрита. Большинство случаев патологического дуодено-гастрального рефлюкса появляется у пациентов, которые перенесли операцию – резекцию желудка.
Другие факторы, способствующие возникновению проблемы:
- алкогольная интоксикация и курение;
- период беременности;
- воспалительные заболевания желчного пузыря, поджелудочной железы и печени;
- прием некоторых медикаментозных препаратов, влияющих на гладкую мускулатура кишечника и желудка;
- стрессовые ситуации и погрешности в питании;
- лишний вес.
Симптоматика дуодено-гастрального рефлюкса
Клинические проявления ДГР неспецифичны и похожи на большинство других патологических состояний желудочно-кишечного тракта. ДГР нередко сочетается с гастро-эзофагеальным рефлюксом (заброс содержимого желудка в пищевод), поскольку эти два заболевания имеют общие способствующие факторы развития.
Клинические признаки болезни зависят от индивидуальных особенностей пациента и степени тяжести заболевания. ДГР может проявиться следующими симптомами:
- изжогой и срыгиванием;
- болями за грудиной и в эпигастральной области;
- болезненным глотанием;
- неприятным привкусом и запахом изо рта;
- чувством переполнения желудка;
- вздутием живота;
- тошнотой, реже – рвотой с примесью желчи;
- при сопутствующем поражении пищевода наблюдается нарушение работы дыхательных путей (осиплость голоса, сухой кашель, першение в горле) и разрушение зубной эмали.
К сожалению, тяжесть ДГР не всегда соответствует выраженности симптомов. Более 80% случаев изменения pH в желудке и пищеводе не сопровождаются субъективными ощущениями. Пациент чаще узнает о болезни, когда развиваются необратимые изменения слизистой, появляется язва, гастрит или другие осложнения.
Как лечить дуодено-гастральный рефлюкс?
Большинство пациентов интересуются, можно ли вылечить эту проблему. Болезнь хорошо поддается лечению на ранних стадиях, когда не началась необратимая перестройка слизистой желудка, и процесс не приобрел хроническое течение. В этих случаях адекватное лечение и профилактика уберегут от развития осложнений ДГР. Задачи терапии – устранить симптомы, улучшить качество жизни пациента, успокоить раздраженную слизистую желудка, избежать или устранить осложнения болезни.

Рекомендации по режиму и питанию:
- после приема пищи не наклоняться вперед и не принимать горизонтальное положение;
- во время сна головной конец должен быть максимально приподнят;
- не есть перед сном;
- избегать узкой и тесной одежды, корсетов и поясов;
- есть небольшими порциями;
- диета при этой болезни подразумевает отказ от жиров, кофе, шоколада, алкоголя и цитрусовых;
- контролировать свой вес;
- избегать применения лекарственных препаратов, которые могут спровоцировать рефлюкс (седативные, нитраты, бета-блокаторы, транквилизаторы и др.).
Консервативная терапия включает в себя:
- Прием антацидных препаратов типа Смекта, Алмагель и др. Эти средства используются для устранения симптомов изжоги, отрыжки и неприятного привкуса во рту.
- Прокинетики (Церукал, Реглан, Мотилиум). Эти препараты регулируют и усиливают моторику желудка, ускоряя его опорожнение.
- Антисекреторные средства (Ранитидин, Омепразол). Подавляют образование соляной кислоты и ускоряют процесс регенерации слизистой.
- Прием ферментных препаратов (Креон, Фестал и др.) назначают при сочетании ДГР с болезнями поджелудочной железы.
- Стимуляторы желудочной секреции и средства, улучшающие кровоснабжение в стенке желудка (Пентагастрин, Эуфиллин, Трентал).
- Урсодезоксихолевая кислота, которая вытесняет токсические желчные кислоты.
Распространенность медицинской информации привела к тому, что термин «дуодено-гастральный рефлюкс» начали искажать. В некоторых информационных изданиях можно встретить дуодено гастральный рефлюкс или гастродуоденальный рефлюкс. Эти варианты являются некорректными.
Причиной возникновения болезни является снижение замыкательной функции желудочного сфинктера. В таких случаях повышение давления в двенадцатиперстной кишке вызывает рефлюкс желчи, панкреатических ферментов и других компонентов кишечного секрета в желудок. Это вызывает раздражение слизистой желудка и появление неприятных симптомов.
Какие продукты принесут пользу, а какие – вред?
Симптомы заболевания практически всегда возникают после еды. Но недостаточно просто отказаться от продуктов, вызывающих тяжесть в желудке или изжогу. Лечебная диета подразумевает щадящее действие на пищеварительную систему и при этом содержит все необходимые для организма полезные вещества. Вот краткий список продуктов, употребление которых допускается:

Сократить количество выделяемой желчи поможет замена привычной пищи протертыми кашами и супами-пюре
- перетертые каши (рис, перловка, гречка, овсянка);
- супы-пюре на слабом бульоне;
- паровой омлет;
- рыба, обязательно нежирная;
- свежее цельное молоко;
- творог низкого процента жирности, запеканки на его основе;
- нежирное мясо, предпочтительнее в виде суфле, паровых тефтелей или котлет;
- пюрированные овощи;
- сливочное и растительное масла в малых количествах;
- травяные чаи;
- компот из сухофруктов;
- вчерашний хлеб.
Употреблять вышеперечисленные продукты желательно в виде пюре. Приготовляют пищу на пару, в духовке либо отваривают ее в воде. Таким образом, она не раздражает слизистую оболочку, не способствует повышению кислотности и выбросу желчи.

Лечебная диета подразумевает щадящее действие на пищеварительную систему
Некоторые продукты рекомендуют полностью исключить или сократить их употребление. Перечислим продукты, не рекомендованные больным с дуоденогастральным рефлюксом. Иногда их употребление допустимо, но категорически запрещено при обострении:
- кислые фрукты, особенно цитрусовые;
- острое;
- копчености;
- маринады;
- жареное;
- соусы;
- специи;
- наваристые бульоны;
- мед;
- варенье;
- овощи, вызывающие брожение в кишечнике (например, капуста);
- кисломолочные продукты;
- свежий хлеб;
- алкоголь;
- газированные напитки;
- кофе, крепкий чай.
Отказаться от вредной пищи следует в период обострения
Названные продукты труднее усваиваются, способствуют выделению пищеварительных соков, а кофе и вовсе приостанавливает процессы, происходящие в желудке. Отказаться от такой пищи следует в период обострения. Перед тем как вернуть какие-либо продукты в свой рацион, необходимо посоветоваться с гастроэнтерологом.
Диагностика
Несмотря на то что симптомы болезни схожи с признаками многих других проблем с ЖКТ, опытный специалист без труда поставит диагноз. При подозрении на заболевание важно сразу провести все необходимые анализы. Ранее ведущим методом исследования являлась фиброгастродуоденоскопия, использующаяся в настоящее время значительно реже.
Кроме этого, пациент должен пройти:
- анализ суточной pH-метрии, при которой определяется кислотность разных отделов желудка;
- УЗИ брюшной полости;
- рентген желудка и 12-перстной кишки с контрастом;
- электрогастроэнтерографию.
В зависимости от жалоб пациента или решения врача могут быть назначены дополнительные исследования. Обследование выполняется комплексно, то есть включает в себя разные методы – таким образом диагноз будет определен более точно. От этого напрямую зависит успешность лечения дуоденогастрального рефлюкса.

Обследование выполняется комплексно
Классификация
При дуоденальном рефлюксе панкреатический сок смешивается с желчью. В результате образуется жидкость с очень агрессивными свойствами, негативно влияющая на состояние слизистой оболочки желудка. Состав вещества насколько едок, что разрушает ее защитный барьер. Постепенно оболочка повреждается, данные изменения ведут к тяжелым последствиям. Степень поражения определяет формы ДГ рефлюкса:
- Поверхностная. В результате расстройства пищеварения повреждается слизистая оболочка желудка, но пока затронут исключительно ее внешний слой.
- Катаральная. Слизистая поражена по всей площади. Чаще всего наблюдается отечность. Со временем присоединяется воспалительный процесс. В ответ на аллергические реакции длительное использование определенных препаратов вызывает так называемый катаральный рефлюкс.
- Эрозивная. Часто возникает, если больной не придерживается рекомендаций врача касательно питания и режима. Например, привести к этому могут употребление алкоголя или частые стрессы. На стенках желудка в результате этого появляются маленькие язвочки.
- Билиарная. Эта форма болезни развивается при нарушениях выведения желчи. В тяжелых случаях может привести к нарушениям функции печени.

При дуоденальном рефлюксе панкреатический сок смешивается с желчью
Кроме этого, при гастродуоденальном рефлюксе принято выделять степени тяжести патологии. Это зависит от длительности процесса. За все время заболевания симптоматика может меняться. При диагностике тяжесть ДГР определяют анализом содержимого из разных отделов желудка.
Классификация по степени тяжести:
- I – малое количество желчи в желудке, клинические проявления слабо выраженные или отсутствуют;
- II – выброс желчи увеличивается, стенки желудка раздражаются, иногда воспаляются, появляются первые признаки болезни;
- III – симптомы заболевания наблюдаются уже ярко, может возникнуть нарушение процесса переваривания пищи.
Прогрессирование заболевания коррегируется при выполнении определенных условий. Качественная диагностика поможет определить тяжесть патологии. Если больные получают своевременную помощь, четко следуют рекомендациям врача, то прогнозы в лечении дуоденогастрального рефлюкса чаще всего позитивны.

При диагностике тяжесть ДГР определяют анализом содержимого из разных отделов желудка.
Лечение
Диагностика и терапия данного заболевания требуют комплексного подхода. Фармакологическое лечение, несомненно, окажет положительное действие, но без специальной диеты оно будет нестойким, и спустя некоторое время патология снова даст о себе знать. Целью терапии является нормализация моторики желудка и двенадцатиперстной кишки, улучшение способности к свертыванию желчных кислот.
При помощи фармакологического лечения производится обезболивание, стимуляция моторики, а также смягчения действия желчи на среду желудка. Назначаются препараты для устранения симптомов – изжоги, боли, метеоризма и так далее. Длительность курса лечения обычно составляет от полутора до двух месяцев. В особо тяжелых случаях терапия более длительная – до полугода. Применяются препараты следующих фармакологических групп:
- антацидов;
- Н2-гистаминовых блокаторов;
- ингибиторов протонной помпы.

Препараты для устранения симптомов – изжоги, боли, метеоризма
Случаи, когда организм не реагирует на консервативные методы лечения, редки. Однако если такое происходит, а также при развитии некоторых осложнений, прибегают к операции.
Успешная терапия невозможна без диеты. Помимо нормализации питания, лечение дуоденогастрального рефлюкса требует:
- нормализации массы тела;
- отказа от употребления алкоголя и курения;
- избегания тяжелых физических нагрузок;
- борьбы с гиподинамией;
- регулярных посильных упражнений;
- пеших прогулок на свежем воздухе.
Самостоятельно лечить заболевание категорически не рекомендуется. Неправильное и несвоевременное лечение приводит к запущенной форме, в которой предотвратить развитие язвы желудка будет практически невозможно.

Успешная терапия невозможна без диеты
Выбор медикаментов и определение длительности курса лечения осуществляет только врач-гастроэнтеролог.
- кислые фрукты, особенно цитрусовые;
- острое;
- копчености;
- маринады;
- жареное;
- соусы;
- специи;
- наваристые бульоны;
- мед;
- варенье;
- овощи, вызывающие брожение в кишечнике (например, капуста);
- кисломолочные продукты;
- свежий хлеб;
- алкоголь;
- газированные напитки;
- кофе, крепкий чай.
Хирургическое лечение дуодено-гастрального рефлюкса
При неэффективности консервативной терапии рекомендовано оперативное лечение, операция при этом проводится в нескольких направлениях:
- Если до вмешательства обнаружены причины ХНДП, что привели к дуодено-гастральному рефлюксу, операция направлена на их устранение. При этом выполняется рассечение связки Трейца, после чего дуоденоеюнальный угол низводится и формируется дуоденоеюнальный анастомоз при АМК. При имеющемся выраженном спаечном процессе проводится дуоденолиз.
- При зиянии привратника выполняется пилоропликация, целью которой является уменьшение ДГР.
- Если есть показания к проведению оперативного вмешательства при ГПОД и калькулезном холецистите хронической формы, показана фундопликация с крурорафией и холецистэктомией.
При всех вышеперечисленных методиках используется лапароскопический доступ — через несколько (3-4) проколов на брюшной стенке.
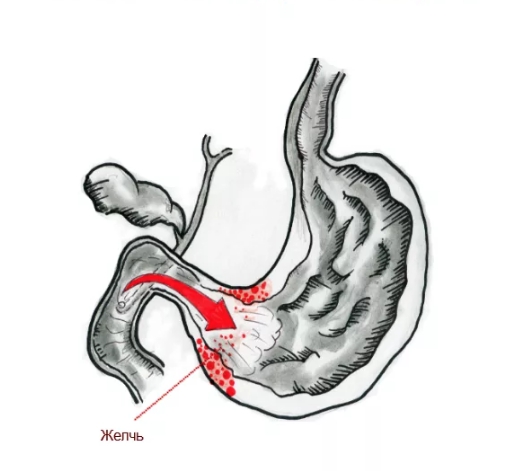
Клинические проявления и диагностика дуодено-гастрального рефлюкса
Для ДГР характерно преобладание диспептических проявлений, пациента беспокоит отрыжка кислым содержимым или воздухом, изжога, тошнота, возможна рвота желчью, также появляется горечь во рту, которая не исчезает и даже усиливается при приеме ингибиторов протонной помпы.
Периодические боли в животе чаще схваткообразного характера, они могут возникать вследствие стресса или физической нагрузки.
Чаще дуоденогастральный рефлюкс сочетается с другими заболеваниями ЖКТ, в первую очередь с язвой желудка и ДПК, ГПОД, хроническим холециститом, панкреатитом и др. Соответственно, это отражается на симптоматике рефлюкса, существенно ее маскируя. В «чистом» виде ДГР появляется не так часто.
Дуодено-гастральный рефлюкс, в отличие от «классического» — желудочно-пищеводного рефлюкса кислой природы с изжогой, дисфагией и регургитацией — сопровождается не столь яркими клиническими проявлениями, но чаще проявляются признаки диспепсии. Кроме того, больных беспокоит боль в эпигастральной области, которая становится сильнее после приема пищи.
Диагностика основывается на результатах инструментальных методов обследования.
- Суточная рН-метрия — с ее помощью можно определить профиль внутрижелудочной рН (при наличии желчного гастрита интрагастральная рН>7), а также высоту рефлюкса (тело желудка, антральный отдел, пищевод).
- Билиметрия — дает возможность обнаружить желчные кислоты, сделав соскоб с языка, это будет служить подтверждением имеющейся патологии — дуоденогастроэзофагеального рефлюкса.
- Ультразвуковое исследование — эхография с водной нагрузкой — при ДГР, когда происходит заброс щелочного содержимого 12-перстной кишки в кислую желудочную среду, то на эхо-граммах периодически, в соответствии с забросом в желудок дуоденального содержимого, наблюдается ретроградное движение жидкости в направлении от привратника к телу желудка и пузырьков газа на эхогенных участках.
- При фиброгастродуоденоскопии наблюдается очаговый отек и покраснение слизистой желудка, его содержимое — желтого цвета, при этом привратник, от куда забрасывается желчь к желудку, зияет.
- На основании биопсии слизистой желудка можно определить гиперплазию ямочного эпителия, а также некроз и некробиоз эпителиальных клеток, выявляется полнокровие и отек собственной пластинки, но при отсутствующих симптомах воспаления. В некоторых случаях возникает атрофия слизистой желудка.
- Для рентгеноскопического исследования желудка и двенадцатиперстной кишки характерным подтверждением ДГР считается регургитация бария в направлении от ДПК к желудку.
- Фиброоптическая спектрофотометрия (Bilitec, 2000) — один из самых точных и эффективных диагностических методов при билиарном рефлюксе, в основе которого лежит определение абсорбционного спектра билирубина.
- Радионуклидная билиарная сцинтиграфия с использованием меченного 99mTc меброфенина — неинвазивная методика, способная заменить фиброоптическую спектрофотометрию.
- Чтобы определить причину возникновения ХНДП (хронического нарушения дуоденальной проходимости), результатом которой будет ДГР, рекомендована зондовая дуоденография в условиях гипотонии. При этом по косвенным признакам определяется артериомезентериальная компрессия — АМК, также оценивается высокое стояние дуоденоеюнального угла — в этом случае может быть поражение связки Трейца. С целью определения артериомезентериальной компрессии двенадцатиперстной кишки может быть проведена МСКТ брюшной полости с сосудистой фазой с использованием контрастного вещества, что дает возможность определить угол между верхней брыжеечной артерией и аортой — артериомезентериальный угол. Однако существует более простой метод измерения угла — ультразвуковое исследование с доплеровским датчиком.
Патогенетический механизм развития осложнений при ДГР
Желчь в составе рефлюксата при патологическом дуодено-гастральном рефлюксе ретроградно поступает из ДПК в органы, расположенные выше — желудок с пищеводом. Желчные кислоты, трипсин, лизолецитин — составляющие дуоденального содержимого — повреждают слизистую оболочку. Наиболее агрессивным действием при забросе дуоденального содержимого обладают желчные кислоты. Сегодня уже доказано, что при кислом рН среды лизолецитин и конъюгированные желчные кислоты (прежде всего тауриновые конъюгаты) сильнее повреждают слизистую желудка и пищевода, что определяет синергизм этих компонентов с соляной кислотой в развитии эзофагита и гастрита.
Неконъюгированные желчные кислоты и трипсин обладают более токсичным действием при слабощелочном и нейтральном рН, повреждающий эффект при дуодено-гастральном рефлюксе увеличивается при медикаментозном подавлении кислого рефлюкса. Их токсичность большей частью вызвана ионизированной формой, благодаря чему кислоты легко проникают через слизистую пищевода и желудка. Исходя из этого вполне объяснимо отсутствие адекватного ответа у 15-20% пациентов при монотерапии антисекреторными препаратами, если не будет учтен имеющийся дуодено-гастральный рефлюкс.
В результате действия на слизистую желудка желчных кислот, содержащихся в желчи, в течение длительного времени возникают изменения поверхностного эпителия желудка дистрофического и некробиотического характера, что ведет к развитию рефлюксгастрита — гастрита С. При имеющейся инфекции Нelicobacter pylori повреждающее действие рефлюксата на слизистую желудка возрастает. При наличии ДГР происходит заброс агрессивного содержимого в вышележащие отделы, что становится причиной нарушений в работе пищеварительной системы, воздействию подвергается мембранное и полостное пищеварение, возможность всасывания пищевых ингредиентов с микроэлементами и витаминами, изменяется водный баланс.
Признаком негативного воздействия ДГР являются признаки атрофии, метаплазии и дисплазии, это представляет опасность из-за риска развития рака желудка или пищевода. Кроме того, желчь в сочетании с панкреатическим соком из-за своей агрессивности разрушающе действует на слизистый барьер в желудке, при этом обратная диффузия водородных ионов усиливается. В результате этих процессов возникают эрозивные и язвенные поражения слизистой оболочки желудка.
По желанию наши пациенты могут перед оперативным лечением пройти полное обследование, по результатам которого будет подобрана оптимальная тактика лечения и метод хирургического вмешательства.
Давайте будем совместно делать уникальный материал еще лучше, и после его прочтения, просим Вас сделать репост в удобную для Вас соц. сеть.