Доброго времени, многим будет интересно разобраться в своем здоровье и близких, и поведую Вам свой опыт, и поговорим мы о Дискенезия двенадцатиперстной кишки и дуоденостаз. Скорее всего какие-то детали могут отличаться, как это было с Вами. Внимание, что всегда нужно консультироваться у узкопрофильных специалистов и не заниматься самолечением. Естественно на самые простые вопросы, можно быстро найти ответ и продиагностировать себя. Пишите свои вопросы/пожелания в комменты, совместными усилиями улучшим и дополним качество предоставляемого материала.
Описание
Причины заболевания – эндокринные нарушения, поражения центральной и вегетативной нервной системы, паразитарные и системные заболевания, а также операции на желудке. Но наиболее частая причина – заболевания самой двенадцатиперстной кишки и смежных с нею органов. Дискинезия – нарушение тонуса и перистальтики – наиболее ранний и постоянный признак этих заболеваний.
Признаки
Дискинезии двенадцатиперстной кишки свойственна смена обострений и ремиссий. В фазе обострения хронического дуоденостаза чувствуются усиливающиеся после приема пищи постоянные боли в эпигастральной области, правом подреберье, чувство тяжести «под ложечкой», тошнота и рвота с примесью желчи. Часто при этом больные теряют аппетит, худеют и страдают от запоров, приводящих к общей интоксикации организма.
Дискинезия двенадцатиперстной кишки и дуоденостаз – нарушение двигательной функции двенадцатиперстной кишки, характеризующееся длительной задержкой в ней химуса (кашицеобразное содержимое желудка, смесь частично переваренной пищи, желудочного сока и пищеварительных энзимов). Она проявляется тупыми болями и ощущением тяжести в эпигастральной области, особенно после еды, тошнотой, рвотой. Нередко сопровождает язвенную и желчнокаменную болезнь.
Лечение
Комплексное и индивидуальное, оно должно быть направлено на ликвидацию обострения основного заболевания, а также на восстановление нормальной двигательной функции двенадцатиперстной кишки. Главное при этом – диетотерапия, учитывающая характеры основного и сопутствующего заболеваний. При этом, когда двигательные нарушения сопровождаются нарушением дренажной функции кишки, назначают дробное (5-6 раз в день) питание небольшими порциями. Пища – легкоусвояемая, богатая витаминами, содержащая минимальное количество клетчатки. При непроходимости двенадцатиперстной кишки необходимо назначать парентеральное питание. Одно из самых эффективных средств лечения дуоденостаза – промывание двенадцатиперстной кишки, при которой один раз в 3-4 дня в кишку вливают последовательно небольшими порциями до 300–350 мл минеральной воды.
При необходимости назначаются седативные средства и транквилизаторы, холинолитические средства. Помогает самомассаж живота, лечебная физкультура, общеукрепляющая терапия.
Режим и характер питания, а также образ жизни и физические нагрузки отрегулировать необходимо вместе с врачом.
При необходимости назначаются седативные средства и транквилизаторы, холинолитические средства. Помогает самомассаж живота, лечебная физкультура, общеукрепляющая терапия.
Симптомы болезней
Характерные признаки, которые беспокоят при остром заболевании или обострении хронического процесса:
- ночные боли в эпигастральной области (немного ниже желудка);
- голодные боли – возникают после длительного перерыва в приеме пищи, облегчаются даже кусочком хлеба;
- боли, возникающие спустя 2-3 часа после еды – от раздражения кишки поступающей из желудка пищей;
- постоянный белый налет на языке;
- снижение аппетита, отчасти обусловленное боязнью болей;
- частая тошнота;
- постоянная изжога;
- частые запоры;
- примесь крови в рвотных массах и кале – при язвенном поражении.
В случае хронической формы болезней присоединяются стойкие нарушения пищеварения, приводящие к снижению массы тела, бледности и сухости кожи, слабости, постоянной усталости, изменениям формулы крови, снижению работоспособности.
Заболевания 12-перстной кишки поражают людей трудоспособного возраста, но редко становятся причиной инвалидизации. Главным провоцирующим фактором считается наследственная предрасположенность, поскольку погрешности в питании бывают практически у всех, а болезни – нет.
Хирургическое лечение
Немедленная операция требуется в случае прорыва язвы и кровотечения, которое не удается остановить другими способами. Объем оперативного вмешательства включает в себя иссечение язвы с последующим ушиванием раны, сохранением проходимости кишечника.
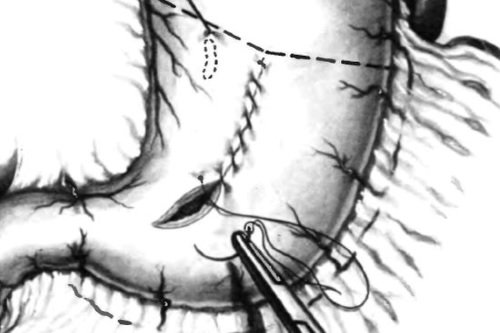
Операция необходима также при рубцовом стенозе (сужении), если пища не может проходить самостоятельно. Место стеноза иссекают, а кишечник сшивают «конец в конец».
Лечение
Зависит от вида болезни, тяжести, наличия осложнений, сопутствующих болезней и возраста пациента.
Диагностика
Диагностикой и лечением болезней двенадцатиперстной кишки занимается гастроэнтеролог. В сельской местности первичной (достаточно приблизительной) диагностикой может заниматься терапевт или семейный врач, но при обязательной, хотя бы разовой, консультации гастроэнтеролога.
Характерные признаки, которые беспокоят при остром заболевании или обострении хронического процесса:
Медикаментозная терапия
Для гипотонического типа назначают:
- Слабительные средства, очищающие кишечник от застойных каловых масс. Примеры – Дуфалак, Пиколакс.
- Прокинетики (Мотилиум). Необходимы для нормализации кишечной перистальтики.
- Спазмолитики – Папаверин, Но-Шпа. Устраняют болезненные ощущения.
- Ферментативные средства – Мезим, Креон. Необходимы для улучшения переваривания еды.
- Пробиотики (лактобактерии кишечные) – требуются для нормализации кишечной микрофлоры.
- Дополнительные средства – анксиолитики, антидепрессанты, седативные препараты.

При гипермоторном типе вместо слабительных препаратов назначают скрепляющие (Лоперамид, Нифуроксазид), вместо пробиотиков – ветрогонные средства (Эспумизан).
Диета
В основе диеты лежат принципы правильного питания. Лицам с запорами нужно исключить закрепляющие продукты и добавить больше растительной пищи (салаты, огурцы, помидоры, яблоки). Запрещенная пища – черный шоколад, черный чай, рис, кисель, слизистые каши и супы, какао.
У лиц с поносом диета направлена на исключение продуктов, вызывающих повышенное газообразование и усиление кишечной перистальтики. К таким относятся:
- курага;
- чернослив;
- бобовые;
- овощи и фрукты в больших количествах;
- кисломолочные продукты;
- черный хлеб;
- пшеничная, гречневая и овсяная каши.
Физиолечение
Из процедур физиотерапии могут назначать электрофорез с кальцием в область живота. Полезно заниматься ЛФК для предупреждения приступов. Лечебная гимнастика повышает двигательную активность, улучшает тонус брюшной стенки. Этот вариант терапии более актуален для лиц, страдающих запорами.
Диагностика болезни
Первичная диагностика заключается в сборе анамнеза. Изучается медицинская карта пациента, внимательно выслушивают жалобы. Возможно проведение пальпаторной диагностики для выявления увеличенных органов брюшной полости, возможных воспалений. Если в ходе осмотра обнаруживают жалобы, напоминающие дискинезию, пациента отправляют на дополнительное обследование.
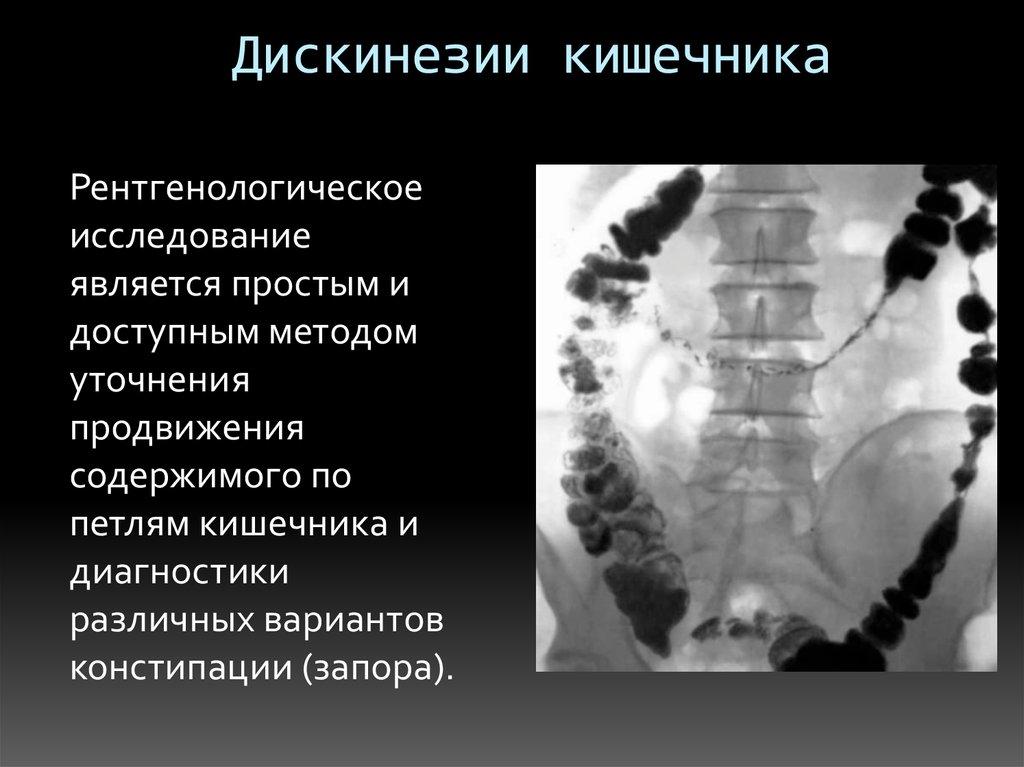
Для исключения других заболеваний ЖКТ, пациенту назначают эзофагогастродуоденоскопию, УЗИ внутренних органов, рентгенологическое исследование, ирригоскопию, колоноскопию или сигмоскопию. В некоторых случаях может потребоваться проведение ЭХО-ЭГ.
Нужно провести лабораторные исследования крови и кала. При обнаружении яиц глистов, изменений в биохимическом и общем анализе крови можно исключать диагноз дискинезии. При наличии этого заболевания не обнаруживают ухудшения лабораторных показателей и структурные изменения внутренних органов, если дискинезия первичная.
Первичная диагностика заключается в сборе анамнеза. Изучается медицинская карта пациента, внимательно выслушивают жалобы. Возможно проведение пальпаторной диагностики для выявления увеличенных органов брюшной полости, возможных воспалений. Если в ходе осмотра обнаруживают жалобы, напоминающие дискинезию, пациента отправляют на дополнительное обследование.
Общие сведения
Дискинезия кишечника является довольно распространенным патологическим состоянием – этим синдромом страдает около пятой части населения планеты. Однако деликатность данной проблемы приводит к тому, что подавляющее большинство пациентов с синдромом раздраженного кишечника не обращаются за медицинской помощью.
Наибольшая заболеваемость отмечается у людей трудоспособного возраста (30-40 лет), при этом в более молодом возрасте среди пациентов преобладают женщины, а после 50 лет половые различия становятся несущественными. Риск возникновения дискинезии уменьшается с возрастом. Первые симптомы заболевания могут появиться уже в детском возрасте, хотя чаще всего они возникают после пятнадцати лет.
Классификация
В основу классификации положена бристольская шкала стула, указывающая на тот факт, что чем более длительное время занимает прохождение кала по кишечнику, тем плотнее становятся каловые массы. Тем не менее, гастроэнтерологу следует обратить пристальное внимание на жалобы пациента, ведь под диареей и запором часто подразумевается изменение не консистенции стула, а частоты дефекаций. Выделяют четыре основных клинических формы дискинезии кишечника:
- С запорами. Более четверти всех актов дефекации проходит с выделением плотного, фрагментированного стула; менее четверти – с диареей.
- С диареей. Более четверти случаев дефекации – с жидким стулом, менее четверти – с плотным.
- Смешанная. И плотный, и жидкий стул встречаются более чем в 25% случаев).
- Неклассифицируемая. Изменения консистенции стула недостаточно для верификации любой из перечисленных выше форм заболевания.
Существует также разделение заболевания по симптоматике: с преобладанием кишечных симптомов, болевого синдрома, метеоризма. По этиологии выделяют постинфекционную дискинезию, связанную с употреблением определенных продуктов или стрессом.
Симптомы дискинезии кишечника
Все симптомы при данном заболевании разделяют на относящиеся к кишечнику, к другим органам пищеварения и негастроэнтерологические. Важным для постановки диагноза является также отсутствие органической патологии. К кишечным симптомам причисляют боль в животе, метеоризм, диарею и запор. Боль в животе никогда не возникает в ночное время. Может быть неопределенной, ноющей, тупой, либо же кинжальной, постоянной, выкручивающей. Чаще всего локализуется в подвздошной области, больше слева. Усиление болей связано с приемом пищи, ослабление – с дефекацией и отхождением газов. Метеоризм обычно нарастает к вечеру или после приема пищи.
Для диареи типично отсутствие в ночные часы и появление утром после завтрака. Первые порции кала обычно более плотные, затем в течение короткого промежутка времени возникает несколько позывов на дефекацию водянистым стулом. Характерно ощущение неполного опорожнения кишечника. Общий суточный объем кала очень маленький, не более двухсот граммов. При запорах стул плотный, по форме может быть по типу овечьего кала, в виде карандаша. Часто за плотными каловыми массами выходит полужидкий стул. Примеси крови и гноя нехарактерны, но слизь встречается достаточно часто.
Так как перечисленные кишечные симптомы не являются специфичными и могут встречаться при других заболеваниях, следует направить свое внимание на выявление признаков дисфункции других органов пищеварения (дискинезия пищевода; диспепсия, не связанная с язвенной болезнью желудка; аноректальная дисфункция и др.), а также негастроэнтерологических жалоб (головные боли, боли в позвоночнике, ощущение нехватки воздуха и неполного вдоха, внутренняя дрожь).
Диагностика
Для постановки диагноза дискинезии кишечника наибольшее значение имеет правильно собранный анамнез. Консультация гастроэнтеролога поможет выявить этиологические и провоцирующие факторы заболевания, определить длительность дискинезии кишечника до момента обращения за медицинской помощью, выяснить эффективность предшествующего лечения. На первом этапе устанавливается предварительный диагноз, определяется основной симптомокомплекс и стадия заболевания, назначаются исследования для исключения органической патологии и дифференциальной диагностики.
Чтобы исключить заболевания, имеющие сходную симптоматику, пациенту проводится эзофагогастродуоденоскопия, УЗИ органов брюшной полости, обзорная рентгенография ОБП, ирригоскопия, эндоскопическое исследование толстого кишечника (колоноскопия, сигмоскопия). Из лабораторных исследований назначают анализ кала на скрытую кровь, соскоб на энтеробиоз, анализ кала на яйца гельминтов, биохимический анализ крови, определение уровня С-реактивного белка. Выявление любых отклонений от нормы (гепатомегалия, спленомегалия, свищи полых органов и др.), органической патологии ЖКТ исключает диагноз дискинезии.
Свидетельствуют в пользу серьезной патологии и исключают функциональную природу заболевания следующие признаки: немотивированное похудение, кровь в кале, наличие в анамнезе опухолевых и воспалительных заболеваний кишечника, воспалительные изменения в анализе крови, боль в животе в сочетании с повышением температуры, связь начала заболевания с приемом определенных лекарственных препаратов или менструацией, возникновение первых симптомов после 50 лет.
Дифференцировать дискинезию кишечника следует с инфекционной патологией; реакцией на смену привычек питания и некоторые пищевые продукты, лекарства; воспалительными заболеваниями и опухолями кишечника; эндокринными расстройствами; синдромом нарушенного всасывания; гинекологическими заболеваниями у женщин; психиатрической патологией.
Одна из главных причин развития дискинезии кишечника – острый либо хронический стресс. Симптомы заболевания могут появиться через несколько недель после перенесенного трагического события (смерть близкого человека, сексуальное насилие и др.) либо на фоне хронического напряжения (тяжелая болезнь родственника, проблемы на работе, сложные жизненные обстоятельства). Существуют специальные опросники и шкалы, позволяющие выявить скрытую тревожность у пациента, определить уровень тревожных расстройств, обнаружить соматизацию (множественные полиморфные симптомы, вызванные депрессивным расстройством, а не органической патологией).

Дискинезией называют моторно-эвакуаторные расстройства, развитые в 12-перстной кишке. Такое заболевание часто развивается у людей, страдающих язвенной болезнью желудка и других органов пищеварения.
Панкреатит, заболевания печени и желчного пузыря, а также паразитарные инвазии, могут спровоцировать дискинезию кишечника. К влияющим факторам также относят поражения вегетативной и нервной системы, наличие системных заболеваний и эндокринные нарушения в организме. Функциональные эвакуаторные расстройства в 12-перстной кишке, происходят на фоне изменений моторной функции органа, связанные с нарушением регуляции.
По данным статистики, почти у каждого человека, страдающего язвой двенадцатиперстной кишки, диагностируется дуоденальная дискинезия. В более 60% случаях, это заболевание выявляется у людей, страдающих язвой желудка.
При панкреатите эти показатели достигают 50%, а при болезнях, развитых в желчевыводящих органах – 60-90%. Дискинезия двенадцатиперстной кишки сопровождается болезненной симптоматикой и требует комплексного лечения с применением медикаментозных препаратов и диетотерапии.
Симптоматика дискинезии 12-перстной кишки и методы диагностики заболевания

Факторы, влияющие на изменения в регуляции моторной функции 12-перстной кишки, а также секреции пищеварительных соков, значительно ухудшают нормальную способность органа к перевариванию пищи.
Это может повлечь ускоренное прохождение продуктов по кишке, поступающих в организм человека, а также увеличить срок пребывания пищи в данном органе. Такие последствия определяют дуоденостаз, разновидность дискинезии двенадцатиперстной кишки, протекающей с периодическими ремиссиями и обострениями. Период ремиссии, как правило, проходит бессимптомно или проявляется слабовыраженными признаками.
Выраженные болезненные симптомы выявляются только в период обострения болезни. Больного беспокоят неприятные боли в области живота, отдающие в правое подреберье и подложечную область. Чаще всего они образуются после употребления пищи.
Наблюдается вздутие живота, спазм, чувство тяжести, тошнота, иногда рвота с примесью желчи, общая слабость, повышенная утомляемость и проблемы с опорожнением. Человек становится астеничным и раздражительным, пропадает аппетит, на фоне чего происходит снижение массы тела. При выявлении таких симптомов, необходимо обратиться к врачу-гастроэнтерологу по месту жительства.
Лечащий врач, основываясь на анамнезе пациента, дает направления на анализы и инструментальное диагностирование. Только получив результаты, специалист сможет установить точный диагноз и подобрать эффективный курс лечения.
Если есть подозрения, что у больного дискинезия кишечника, то его направляют на рентгенологическую процедуру обследования, которая по праву является наиболее информативной при таком диагнозе. Для более тщательного изучения кишки и выявления на ее стенках патологических изменений, проводится релаксационная дуоденография.
Для оценки пассажа содержимого в органе, необходимо комплексное диагностирование, сочетающее внутридуоденальную рН-графию и баллонокимографию. Также пациент может быть направлен на электромиографическую диагностику, предусматривающую использование внутридуоденальных электродов. В редких случаях применяется баллонокимографический метод исследования, выявляющий все имеющиеся нарушения моторики 12-перстной кишки.
Кроме инструментальных методов исследования, пациенту потребуется сдать традиционные анализы крови, мочи и кала, результаты которых позволят прояснить полную картину происходящих изменений в организме человека.
Основная цель диагностирования направлена на выявление двигательных нарушений 12-перстной кишки. Любые отклонения, нарушения перистальтики и тонуса органа, определяются при рентгенографическом исследовании, по характерным спазмам в месте нахождения функциональных сфинктеров или на других участках кишки.
Лечение дискинезии 12-перстной кишки

При выявлении нарушений моторно-эвакуаторной функции 12-перстной кишки, потребуется комплексное лечение, назначенное в индивидуальном порядке. Главной целью оздоровительного курса является устранение обострения основного заболевания, а также восстановление нормальной функциональности двенадцатиперстной кишки.
Такое назначение особо актуально при выявлении нарушений двигательного расстройства, сочетающихся с нарушениями в дренажной функции. Если у больного пациента была выявлена непроходимость двенадцатиперстной кишки, назначается парентеральное питание.
В курс медикаментозных назначений входят спазмолитические препараты, лекарства седативного действия, холонолитики, а также фармацевтические средства, улучшающие нервную проводимость. В некоторых случаях пациенту назначаются слабые транквилизаторы.
Довольно эффективно помогает в выздоровлении процедуры физиотерапевтического лечения. Специалист может направить пациента на лечебный массаж, физкультуру (ЛФК), а также порекомендовать фитотерапию и рефлексотерапию. При дискинезии двенадцатиперстной кишки также проводится грязевое лечение, озокеритотерапия и другие бальнеологические методы оздоровления. В период ремиссии, рекомендовано санаторно-оздоровительное лечение.
Достаточно эффективной процедурой при лечении дискинезии, является промывание 12-перстной кишки, что предусматривает прямое вливание минеральной воды в данный орган. Введение жидкости производится в небольших объемах, не более 350мл, в постепенной последовательности. Делать такую процедуру можно не чаще двух раз в неделю.
В очень редких случаях, когда терапевтический курс лечения, не принес положительных результатов, может быть назначено хирургическое вмешательство. Рекомендации специалистов: при диагностировании дискинезии 12-перстной кишки, больному человеку важно сохранять сбалансированный рацион и правильный режим питания.
Недостаток сна также может провоцировать обострение заболевания, поэтому при лечении данного недуга, необходимо качественное высыпание. По утверждению специалистов, ночной сон должен длиться не менее 9-10 часов.
Занятия лечебной физкультурой позволят закрепить результат и улучшить общее состояние здоровья. При лечении, также полезно принимать комплекс витамин, по назначению лечащего доктора.
Наблюдается вздутие живота, спазм, чувство тяжести, тошнота, иногда рвота с примесью желчи, общая слабость, повышенная утомляемость и проблемы с опорожнением. Человек становится астеничным и раздражительным, пропадает аппетит, на фоне чего происходит снижение массы тела. При выявлении таких симптомов, необходимо обратиться к врачу-гастроэнтерологу по месту жительства.
Давайте будем совместно делать уникальный материал еще лучше, и после его прочтения, просим Вас сделать репост в удобную для Вас соц. сеть.