Доброго времени, многим будет интересно разобраться в своем здоровье и близких, и поведую Вам свой опыт, и поговорим мы о Испанские учёные показали пять типов кожных проявлений коронавируса. Скорее всего какие-то детали могут отличаться, как это было с Вами. Внимание, что всегда нужно консультироваться у узкопрофильных специалистов и не заниматься самолечением. Естественно на самые простые вопросы, можно быстро найти ответ и продиагностировать себя. Пишите свои вопросы/пожелания в комменты, совместными усилиями улучшим и дополним качество предоставляемого материала.
Самым распространённым симптомом является пятнисто-папулёзная сыпь в виде небольших красных папул.
Испанские исследователи из академии дерматологии разделили кожные проявления коронавирусной инфекции на пять типов.
Данные, которые учёные собирали две недели, исследуя 375 больных, опубликованы в журнале British Journal of Dermatology. Каждый случай проиллюстрирован фотографиями.
В самой встречаемой группе (47% случаев) наблюдалась пятнисто-папулёзная сыпь в виде небольших красных папул. Также у таких пациентов могла присутствовать пурпура. Сыпь держалась на протяжении 8,6 дня и появлялась у более тяжелобольных пациентов. В 57% случаев высыпание вызывало зуд.
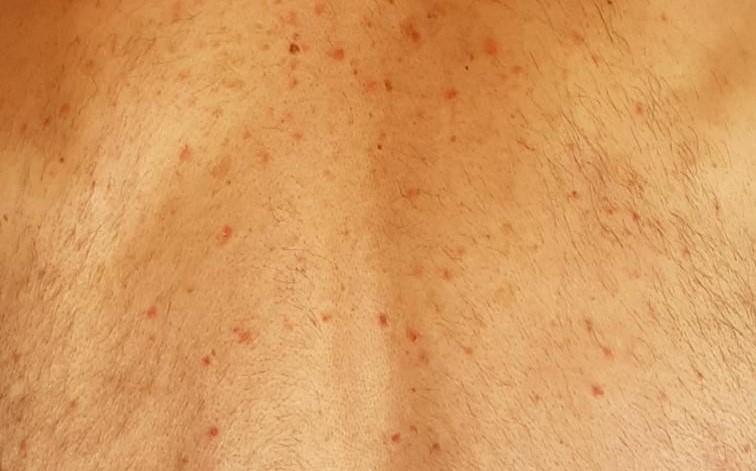
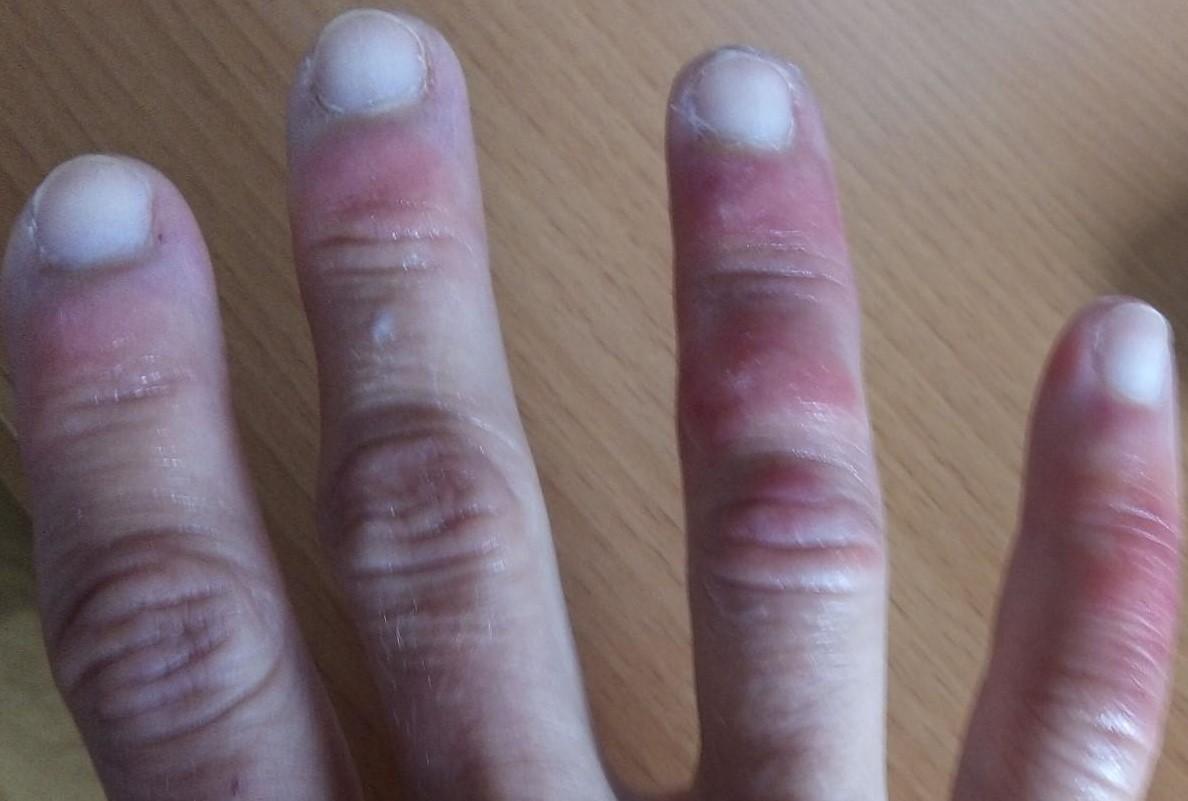
Далее идут больные с покраснениями на коже (19%), напоминающими обморожение, а также пузыри и гнойники на пальцах рук и ног. Они сохранялись в течение 12,7 дня и фиксировались в основном среди более молодых больных при лёгком течении болезни.
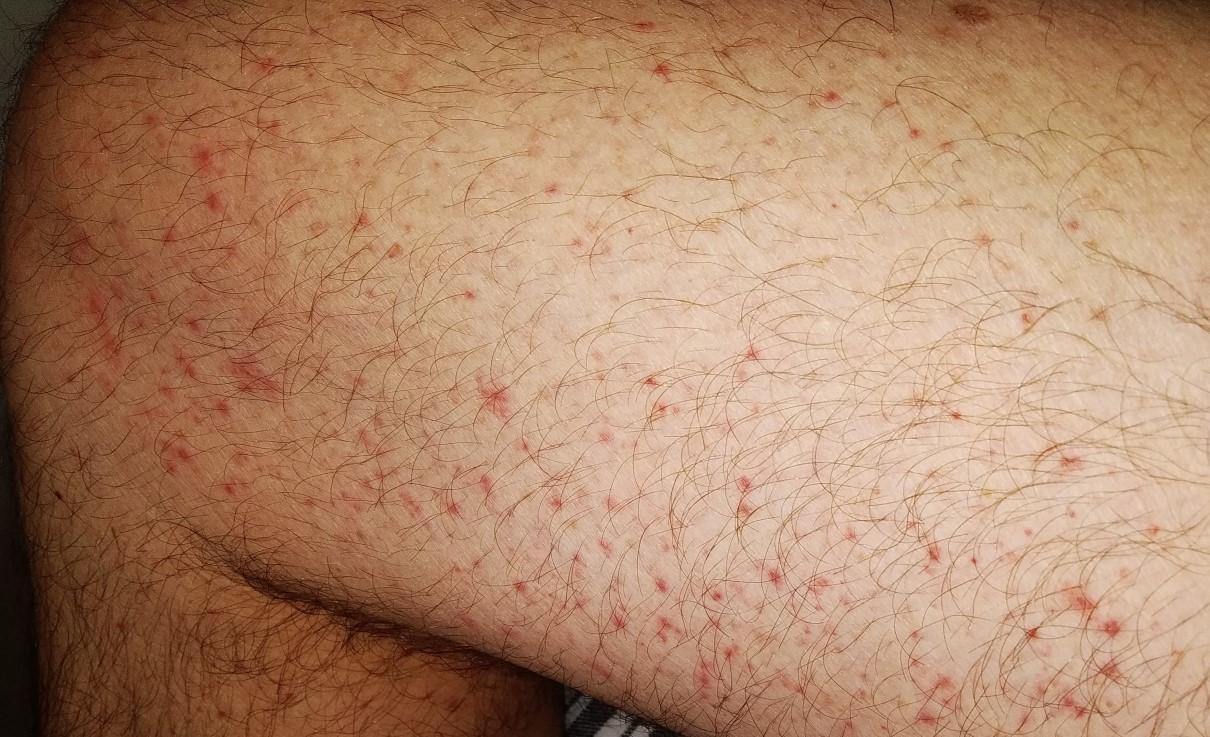
К третьей группе относятся пациенты с уртикарными высыпаниями, похожими на крапивницу (19%). Они появлялись на туловище и иногда на ладонях тяжелобольных и в 92% случаев вызывали зуд.
Некоторые пациенты (9%) имели везикулярную (пузырьковую) сыпь, напоминающую небольшие волдыри. Она появлялась на туловище и вызывала зуд в 68% случаев. К таким относились больные среднего возраста при тяжёлом проявлении болезни. Сыпь сохранялась в течение примерно десяти дней.
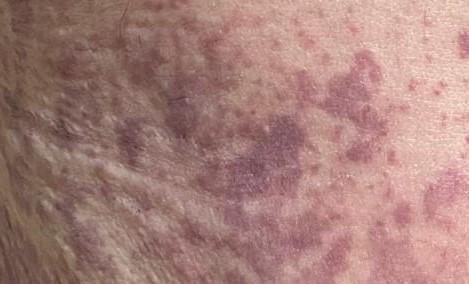
Самая малочисленная группа (6%) имела ливедо — явление, похожее на сетчатый рисунок на коже, а также некроз, то есть преждевременное отмирание кожной ткани. Подобное проявление было у пожилых пациентов с тяжёлым течением болезни.
Ранее главврач больницы в Коммунарке Денис Проценко рассказал о малоизвестном симптоме, который есть у большинства пациентов, — сыпи на руках и животе.
В самой встречаемой группе (47% случаев) наблюдалась пятнисто-папулёзная сыпь в виде небольших красных папул. Также у таких пациентов могла присутствовать пурпура. Сыпь держалась на протяжении 8,6 дня и появлялась у более тяжелобольных пациентов. В 57% случаев высыпание вызывало зуд.
Локализация на теле
 Пустулы могут располагаться на коже шеи, головы и туловища. У мужчин могут локализоваться в области члена. Встречаются пустулы на губах, гениталиях, руках и ногах, спине и животе, пятках, лице, языке.
Пустулы могут располагаться на коже шеи, головы и туловища. У мужчин могут локализоваться в области члена. Встречаются пустулы на губах, гениталиях, руках и ногах, спине и животе, пятках, лице, языке.
Кожные папулы возникают в результате гормонального сбоя, опухолевого процесса. Сыпь на гениталиях называется перламутровой папулой. Проявляется она в виде мелких прыщей, не вызывающих дискомфорт.
Локализуется вокруг головки пениса. Развивается из-за закупорки сальных желез.
Заболевания с папулами
Высыпания характерны для таких патологий: псориаз, корь, чесотка, сибирская язва, сифилис, атопический дерматит, герпес, сыпной тиф, экзема, саркома Капоши, стрептококковое импетиго.
Болезни отличаются внешним видом папул, их локализацией и другими сопутствующими симптомами:
-
 псориаз. Это аутоиммунное хроническое заболевание, поражающее кожу. Проявляется слабостью, усталостью, депрессией. Основным симптомом являются пятна, которые немного приподнимаются над поверхностью покрова кожи. Папулы при псориазе красного оттенка бывают разными по величине и форме: каплевидными, монетовидными, точечными. Вначале размер образования 3-4 мм, но по мере прогрессирования болезни папулы увеличиваются до 10 и более сантиметров. Морфологические элементы поражают все тело и могут сливаться;
псориаз. Это аутоиммунное хроническое заболевание, поражающее кожу. Проявляется слабостью, усталостью, депрессией. Основным симптомом являются пятна, которые немного приподнимаются над поверхностью покрова кожи. Папулы при псориазе красного оттенка бывают разными по величине и форме: каплевидными, монетовидными, точечными. Вначале размер образования 3-4 мм, но по мере прогрессирования болезни папулы увеличиваются до 10 и более сантиметров. Морфологические элементы поражают все тело и могут сливаться; - экзема. Это нервно-аллергическая рецидивирующая патология, проявляющаяся на верхних слоях дермы. Для такого заболевания характерна сыпь, которая вызывает зуд и жжение. Вначале кожа краснеет. Потом образуются мелкие розово-красные папулы. При прогрессировании воспаления они трансформируются в везикулы и пустулы. После вскрытия образования возникает мокнущая экзема. Когда воспалительный процесс стихает, кожа бледнеет, эрозия покрывается корочкой;
- чесотка. Болезнь заразная, вызвана паразитированием на коже клещевидного чесоточного клеща. Элементы высыпаний представлены чесоточными ходами. Они имеют вид грязно-серых линий прямой или изогнутой формы. Под ними могут формироваться вытянутые папулы, пустулы. Образования вызывают сильный зуд. При расчесе возникают эрозии;
- саркома Капоши. Это злокачественные множественные новообразования на коже. Сначала формируются папулы, похожие на высыпания при красном лишае. Местами локализации выступают руки, голени, зона стоп. Папулы шелушатся, увеличиваются в размере (могут достигать 5 см), болезненные. После рассасывания узелки оставляют пигментированные вдавления. Саркоматоз Капоши может метастазировать в легких, костях и печени. При этом у человека наблюдается кровавый кашель и понос, высокая температура;

Что делать, если сыпь чешется и долго не проходит?
Если сыпь чешется и не проходит, надо обратиться к дерматологу. Это может быть чесотка. Если зуд и образования не исчезают на фоне длительной терапии, тогда следует посетить аллерголога. Важно выявить и устранить фактор, провоцирующий такую реакцию организма.
Терапия лекарственными препаратами
 Для лечения дерматологических заболеваний используют медикаменты разного действия и формы выпуска. Бактериальные, вирусные, грибковые поражения кожи лечат антимикотиками, антибиотиками, противовирусными средствами.
Для лечения дерматологических заболеваний используют медикаменты разного действия и формы выпуска. Бактериальные, вирусные, грибковые поражения кожи лечат антимикотиками, антибиотиками, противовирусными средствами.
Для снятия отечности и красноты назначают противовоспалительные и заживляющие гели и крема. Для повышения защитных сил организма доктора выписывают витаминные комплексы.
При печеночных, кишечных и желудочных нарушениях используются лекарства, направленные на восстановление работы органа (гепатопротекторные препараты, пробиотики).
- розовые;
- коричневые;
- белые;
- красные;
- фиолетовые.
Диагностика папулёзной крапивницы
Патологический процесс диагностируется дерматологом клинически и аллергологом-иммунологом лабораторно. Для подтверждения папулёзной крапивницы выполняют анализ крови для определения уровня общего и специфического IgE. При этом общий иммуноглобулин Е свидетельствует только о наличии аллергической реакции в организме, количество же специфического иммуноглобулина Е помогает специалистам сделать вывод о присутствии в крови конкретного аллергена, что является ценным диагностическим признаком.
Кроме того, проводят специальные кожные пробы с гомогенизированными артроподами (членистоногими), при которых папулы воспроизводятся в течение суток. В резистентных к проводимой терапии случаях осуществляют полное клинико-лабораторное обследование пациента с целью исключения провоцирующих факторов и соматических заболеваний. Гистологию используют редко. Дифференцируют папулёзную крапивницу с почесухой, пигментной крапивницей, чесоткой, ветрянкой, контагиозным моллюском и родимыми пятнами.
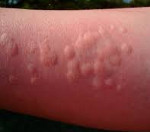
Папулезная крапивница – хронический зудящий дерматит аллергической природы, характеризующийся высыпаниями папул на неизменённой коже. Первичные элементы насыщенного красного цвета локализуются преимущественно на конечностях, не имеют тенденции к слиянию. В клинической картине превалирует симптом сильного зуда, который провоцирует появление расчёсов и присоединение вторичной инфекции с риском развития рубцов и гиперпигментации. Для диагностики используют кожные аллергические пробы, лабораторные исследования и клинические симптомы. В процессе лечения по возможности устраняют причину крапивницы, проводят дезинтоксикацию, применяют противозудные и антигистаминные препараты.
Симптомы папулезной крапивницы
Первые клинические симптомы заболевания в виде зудящих папул размером с булавочную головку, со временем достигающих около 5 мм в диаметре, обычно появляются в ночное время, спустя несколько часов после контакта с агрессивным аллергеном, и локализуются на конечностях. В центре папулы может быть заметен след от укуса. Первичные элементы ярко-красного цвета, плотные, не имеют тенденции к слиянию, возвышаются над уровнем здоровой кожи. При развитии патологического процесса возникают всё новые и новые папулы, оккупирующие ранее неизмененные поверхности кожного покрова, особенно кожные складки, где развивается гиперкератоз. Такой процесс может длиться месяцами. В клинике папулезной крапивницы преобладает зуд, расчёсы приводят к экскориациям, образованию геморрагических корок и присоединению вторичной кокковой инфекции, оставляющей после себя гиперпигментацию или небольшие шрамы (в зависимости от глубины поражения слоёв дермы).
Классификация папулезной крапивницы
Общепринятой классификации папулёзной крапивницы в современной дерматологии не существует. Наиболее полезной для принятия решений о проведении адекватной дезинтоксикационной терапии является следующая классификация, основанная на способе попадания аллергена в организм пациента. Различают:
- Папулёзную крапивницу, вызванную ядом перепончатокрылых (жало пчелы, осы, шмеля).
- Папулёзную крапивницу, спровоцированную слюной кровососущих насекомых при укусах.
- Папулёзную крапивницу, вызванную непосредственным соприкосновением с кожей фрагментов тел и продуктов жизнедеятельности насекомых.
Терапия патологических изменений – длительный процесс, который требует взаимных усилий врача и пациента. Основой лечения являются устранение причины высыпаний, снятие зуда и профилактика вторичной инфекции. Устранить причину папулёзной крапивницы можно только при лабораторно диагностированном аллергене – триггере патологического процесса. Приоритетом в терапии является снятие зуда, который существенно снижает качество жизни пациента. Для этого существуют новые терапевтические программы, определяющие индекс активности крапивницы в баллах. Недельный показатель индекса более 28 свидетельствует о тяжёлой форме заболевания.
Причины
Чаще всего развитие папулезной крапивницы связывают с укусами насекомых и членистоногих. В результате таких укусов происходит развитие классической аллергической реакции замедленного типа. Визуально патологический процесс характеризуется появлением папулезных элементов на неизмененной коже. Суть реакции заключается в нетипичном ответе организма на слюну насекомых, которая, контактируя с поверхностью кожи, токсически повреждает клетки дермы и провоцирует выделение гистамина, который провоцирует развитие отечности тканей.
При неправильно подобранном лечении и некорректной диагностике на ранних стадиях в папулезную форму крапивницы может трансформироваться любая другая разновидность крапивницы. Развитие папул вместо обычной уртикарной сыпи связывают с тем, что к отеку кожи, который уже есть в минимальном объеме, присоединяется клеточный инфильтрат. Дерма под чуть выпуклой уртикарией набухает, превращая ее в папулу, которая заметно возвышается над поверхностью кожи.
Любая экзо- или эндогенная причина, которая способна вызвать крапивницу, может спровоцировать появление папул. Для формирования папул необходимы всего три фактора: агрессивный антиген, гиперсенсибилизация кожи и время. К дополнительным триггерам патологии относят ультрафиолетовое облучение, изменения температуры и давления окружающей среды, тяжелые физические нагрузки. Механизм развития аллергии обусловлен дегрануляцией тучных клеток, которые располагаются в соединительной ткани дермы и слизистых, выполняя функцию защиты, которая препятствует проникновению антигенов внутрь организма.
Особенности папулезной сыпи при ВИЧ
Выбухания на эпидермисе – характерный признак ВИЧ-инфекции, элементы возникают на начальном этапе заболевания через несколько недель после заражения.
- цвет папулезных элементов – красный, фиолетовый;
- локализация – плечи, грудь, торс, руки;
- наросты не содержат вирусных частиц, прикосновения инфицированного человека не заразны;
- сыпь сопровождается дополнительной симптоматикой – характерно развитие стоматита, кандидоза полости рта, изменение размера лимфатических узлов, ухудшение состояния здоровья;
- при появлении папул вирус можно обнаружить в анализе крови;
- сыпь может быть аллергической реакцией на препараты антиретровирусной терапии;
- иногда атрибуты появляются на 3 стадии заболевания (ПреСПИДе), папулы могут не исчезать на протяжении 1–3 лет.
Высыпания на коже и слизистых оболочках тела при синдроме приобретенного иммунодефицита человека (СПИД) являются одними из важных ранних симптомов заболевания. Нередко они становятся первыми «тревожными колокольчиками», которые заставляют людей проходить соответствующее обследование.
Особенностью любой сыпи при ВИЧ является ее отличие от типичной картины патологии. Это обусловлено иммунодефицитом в организме и неадекватным ответом на возможных возбудителей.
Характерными особенностями папулезной сыпь при ВИЧ остаются:
- Небольшие размеры элементов (до 5 мм).
- Неизменность окраса кожи или приобретение узелками легкого красноватого оттенка.
- Шаровидная форма со сглаженной поверхностью высыпаний.
- Элементы преимущественно распространяются одиночно без тенденции к слиянию.
- Типичные места локализации: шея, верхняя часть туловища, руки и ноги, голова.
- Сильно выраженный зуд.
Отмечается выраженность патологических элементов. Они приобретают насыщенный красный оттенок и сопровождаются сильным зудом. При своевременном назначении антиретровирусных препаратов можно достичь снижения проявлений патологии и достаточно долгого периода ремиссии.
Лекарственная терапия
Во время обострений папулезной крапивницы назначают:
- Антигистаминные средства — Лоратадин, Клемастин, Цетрин (для детей подойдут Фенистил, Зиртек, Диазолин).
- Препараты, устраняющие интоксикацию организма. Вывести токсины помогут Энтеросгель, Полисорб, очищающие капельницы. Эти лекарства подойдут детям и взрослым.
- Седативные — снимают раздражение от мучительного зуда (настойка пустырника, валерианы). Детям подойдут гомеопатические средства, например, Нотта или Нервохеель.
- Антибиотики при наличии вторичной бактериальной инфекции. Подбираются врачом индивидуально.
- Противозудные, антисептические местные препараты: мази, гели, кремы. Негормональные средства подойдут детям и взрослым: Фенистил, Скин-Кап, Гистан, Ла-Кри.
- Кортикостероиды назначают в тяжелых случаях в виде таблеток, мазей и инъекций. Адвантан, Элоком, Локоид — сильные препараты, применяющиеся у взрослых для туловища и конечностей. На лицо эти средства наносить запрещено. Детям подойдет Гидрокортизоновая мазь, Эмовейт.
- Витаминные комплексы.
Разновидности папулезных новообразований
- Невоспалительного характера. Представляют собой разрастания тканей в дерме (например, пипилломы) или эпидермисе (бородавки). Иногда сопровождаются отложениями в толще дермы патологического продукта – ксантома. Невоспалительные образования нуждаются в тарапии.
- Воспалительного характера. Вокруг воспалительной папулы образуются отечные и гиперемированные участки тканей. При надавливании папула бледнеет, а краснота исчезает. Образования этого вида с течением времени бесследно исчезает.
- Плоский тип. Имеют фиолетовый или красный цвет. Имеют периферический рост. Отличаются сильным зудом и жжением. Этот тип папул представляет собой кожно-эпидермальное поражение и отмечается при плоском красном лишае и аллергиях.
- Полушаровидный тип. Их диаметр колеблется от 0,3 см до 0,5 см. По форме представляют собой правильный усеченный конус. Отличаются особенностями расположения: папулы группируются в образования по форме гирлянды, дуги или кольца. Папулы мокнущие и псориатические. Отмечаются при лентикулярном сифилиде.
- Полушаровидный тип с корками. Отличаются беспрерывным ростом, сильным жжением и зудом. Папулы кровоточат. Это фиброзные образования, которые относят к разновидности онкологии нижнего эпидермального слоя.

- эпидермальные;
- дермальные;
- эпидермадодермальные.
- Милиарный вид. По форме напоминают конус, локализованы в области луковицы волоса. Их диаметр не превышает 0,2 см.
- Лентикулярный вид. Их размер не привышает 0,5 см. Представлены многообразием плоских и выпуклых форм.
- Немулярный вид. Их размер может достигать 2 см в диаметре. Образуется вследствие слияния нескольких плоских элементов. Имеют монетовидную форму.
- пятнисто папулезные высыпания;
- макуло-папулезные высыпания;
- эритематозно-папулезные высыпания.
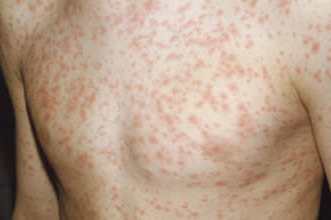
Нижерасположенное фото демонстрирует характерные изменения при скарлатине. Отчетливо видно, что патологические элементы имеют тенденцию к слиянию.
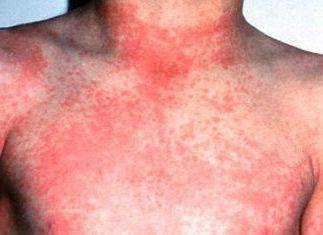
Картина ниже соответствует клинической стадии кори. На измененной коже видны сливные пятнисто-папулезные элементы.
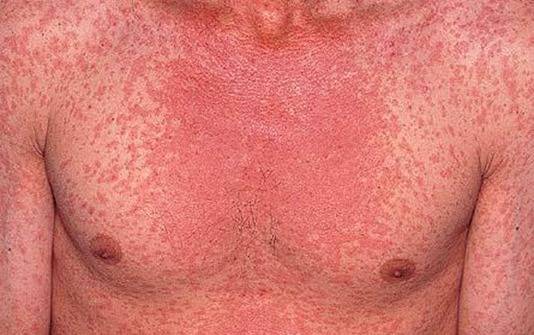
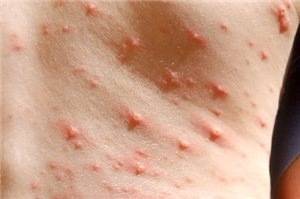
Выбухания на эпидермисе – характерный признак ВИЧ-инфекции, элементы возникают на начальном этапе заболевания через несколько недель после заражения.
Крапивница на лице
 Возникновение признаков этой болезни на самой открытой части тела очень беспокоит пациентов. У них, зачастую, появляются серьёзные комплексы относительно свое внешности. Помимо этого, дискомфорт также вызван сильным зудом и жжением лица, его отёчностью, появлением волдырей. Лечение образований, появившихся на поверхности лица, проходит без осложнений. Они проходят быстро, не оставляя после себя следов.
Возникновение признаков этой болезни на самой открытой части тела очень беспокоит пациентов. У них, зачастую, появляются серьёзные комплексы относительно свое внешности. Помимо этого, дискомфорт также вызван сильным зудом и жжением лица, его отёчностью, появлением волдырей. Лечение образований, появившихся на поверхности лица, проходит без осложнений. Они проходят быстро, не оставляя после себя следов.
Аллергическая реакция по типу крапивницы отличается тем, что:
-
Появляется через небольшой промежуток времени после взаимодействия с провокаторомВысыпания возникают неожиданно, при этом состояние здоровья пациента хорошееХарактер сыпи всегда аллергический, сопряжённый зудом
Такое заболевание может протекать в острой форме, которая может длиться до двух месяцев. Для хронического течения болезни характерна продолжительность уже в несколько месяцев. Если пациент не прибегнул к терапии, она может не покидать его несколько лет. Появиться патология на поверхности лица может в любом возрасте.
 Основные признаки, которые позволяют отличить крапивницу на лице от других болезней, являются: зуд, пощипывание, сыпь с волдырями, бессонница, боли в голове, раздражительность. Ещё отмечают: высокую температуру, слабость, недомогание. Болезнь, признаки которой локализуются на поверхности лица, опасна развитием отёка Квинке. Его признаками являются: хриплый кашель, сиплость голоса, отёк языка (гланд, губ, нёба), бледность кожи.
Основные признаки, которые позволяют отличить крапивницу на лице от других болезней, являются: зуд, пощипывание, сыпь с волдырями, бессонница, боли в голове, раздражительность. Ещё отмечают: высокую температуру, слабость, недомогание. Болезнь, признаки которой локализуются на поверхности лица, опасна развитием отёка Квинке. Его признаками являются: хриплый кашель, сиплость голоса, отёк языка (гланд, губ, нёба), бледность кожи.
Для устранения крапивницы на лице используются те же методы и средства, что и для других участков тела.
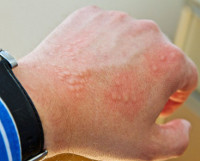
Крапивница на руках
Появляется часто из-за частого контакта рук с раздражителями, а также вследствие других многочисленных причин, характерных для этого заболевания. По данным статистики острая форма этого заболевания чаще наблюдается у молодых людей, а хроническому виду подвержены в большей части случаев женщины в возрасте.
 Симптомы, возникшие на руках такие же, как и на других частях тела. Они совершенно не заразны, но нуждаются в срочном лечении, которое предотвратит дальнейшее расчёсывание, ведь оно может спровоцировать возникновение дополнительной инфекции. Как вылечить крапивницу на руках решает врач, исходя из диагностированных причин и осмотра глубины поражения кожи.
Симптомы, возникшие на руках такие же, как и на других частях тела. Они совершенно не заразны, но нуждаются в срочном лечении, которое предотвратит дальнейшее расчёсывание, ведь оно может спровоцировать возникновение дополнительной инфекции. Как вылечить крапивницу на руках решает врач, исходя из диагностированных причин и осмотра глубины поражения кожи.
Часто для устранения такого заболевания назначаются противоаллергенные препараты, лекарственные мази с лавандой и каланхоэ. Может назначаться лечебная диета, рекомендоваться к употреблению чай с травами, который способен оказывать противовоспалительное действие.
Крапивница: лечение, препараты или как быстро вылечиться
Чтобы выяснить — как вылечить крапивницу раз и навсегда, пациенту достаточно пройти тщательное обследование. Оно поможет специалисту поставить тщательно проверенный диагноз, что позволит быстро провести необходимую терапию и разработать рекомендации, соблюдение которых позволит пациенту больше никогда не сталкиваться с этой болезнью и не опасаться за своё здоровье.

Главной целью в лечении этого заболевания считается устранение аллергена, который мог спровоцировать его появление. Дальнейшая терапия зависит от формы течения болезни. Кода она острая (появилась впервые и мгновенно), лечить её несложно, если сразу же после возникновения признаков последовало немедленное обращение к врачу. Результат лечения, в таком случае, станет заметен уже в первые два дня. В случае хронического течения болезни, когда симптомы крапивницы появлялись у пациента неоднократно на протяжении длительного периода времени, лечение будет уже продолжительным и может занять более двух недель.
 Если проявления незначительные, появились в первый раз, то может помочь принятие внутрь активированного угля. Они способны устранить из организма следы аллергена и остановить процесс его интоксикации. При этом обычно назначение антибиотиков не требуется.
Если проявления незначительные, появились в первый раз, то может помочь принятие внутрь активированного угля. Они способны устранить из организма следы аллергена и остановить процесс его интоксикации. При этом обычно назначение антибиотиков не требуется.
Насколько тяжела та форма, которую приняла крапивница, чем лечить её, врач решает сразу же после изучения анализов крови, кала, мочи и результатов других необходимых исследований, например, рентгенологического.
Для лечения часто используют методы:
-
МедикаментозноеС использованием народных средствС назначением диеты и тщательно разработанных для каждого отдельного случая правил поведения
Любой из этих методов эффективен при правильном его выборе, а максимальный эффект дает сочетание, всех выше перечисленных методов.
Популярные блюда, разрешённые при таком заболевании
Суп-пюре из картофеля.
 Для его приготовления нужно взять: 3 почищенные картофелины, 2 штуки порея, 2 большие ложки оливкового масла, немного соли, воду. Масло нужно вылить в кастрюлю, следом положить нашинкованную мелко белую часть лука. Тушить его следует на медленном огне до прозрачности. Потом добавить к нему порезанную на квадратики картошку и продолжить тушение ещё 5 минут. Затем нужно добавить в кастрюлю 500 мл. кипятка, посолить и варить 15 минут. Когда картошку можно будет легко проткнуть вилкой, содержимое кастрюли следует измельчить с помощью блендера. Непосредственно перед едой, можно посыпать суп зеленью.
Для его приготовления нужно взять: 3 почищенные картофелины, 2 штуки порея, 2 большие ложки оливкового масла, немного соли, воду. Масло нужно вылить в кастрюлю, следом положить нашинкованную мелко белую часть лука. Тушить его следует на медленном огне до прозрачности. Потом добавить к нему порезанную на квадратики картошку и продолжить тушение ещё 5 минут. Затем нужно добавить в кастрюлю 500 мл. кипятка, посолить и варить 15 минут. Когда картошку можно будет легко проткнуть вилкой, содержимое кастрюли следует измельчить с помощью блендера. Непосредственно перед едой, можно посыпать суп зеленью.
Макароны с яблочным или сырным соусом.
 Макаронные изделия твёрдых сортов пшеницы следует сварить так же, как обычно. Для сырного соуса большую ложку сливочного масла и в два раза больше сливок разогревают в подходящей посуде. К ним следует добавить две большие ложки неострого тёртого сыра и всё перемешать до однородной консистенции. Для приготовления яблочного соуса следует освободить от кожицы и семечек два яблока, порезать их на кусочки и залить водой. Затем их необходимо поставить на огонь, а когда они размякнут, перетереть в кашицу. Туда нужно положить по вкусу сахара и чуть-чуть корицы, поставить снова на огонь и немного поварить, постоянно помешивая.
Макаронные изделия твёрдых сортов пшеницы следует сварить так же, как обычно. Для сырного соуса большую ложку сливочного масла и в два раза больше сливок разогревают в подходящей посуде. К ним следует добавить две большие ложки неострого тёртого сыра и всё перемешать до однородной консистенции. Для приготовления яблочного соуса следует освободить от кожицы и семечек два яблока, порезать их на кусочки и залить водой. Затем их необходимо поставить на огонь, а когда они размякнут, перетереть в кашицу. Туда нужно положить по вкусу сахара и чуть-чуть корицы, поставить снова на огонь и немного поварить, постоянно помешивая.
Диеты пациенты должны придерживаться не меньше четырёх недель. Только после полного исчезновения признаков, разрешают последовательно, небольшими порциями, добавлять в меню пищу из продуктов, которые раньше находились под строгим запретом. Исключение составляют только те, которые могут вызвать рецидив заболевания. Также советуют завести специальные записи, в которых будут фиксироваться все съеденные продукты и реакция кожи на них.
Главное в соблюдении диеты является не только употребление продуктов из списка и исключение из рациона провокаторов, но и правильное приготовление. Следует готовить пищу преимущественно на пару и с помощью запекания.
Появляется часто из-за частого контакта рук с раздражителями, а также вследствие других многочисленных причин, характерных для этого заболевания. По данным статистики острая форма этого заболевания чаще наблюдается у молодых людей, а хроническому виду подвержены в большей части случаев женщины в возрасте.
Давайте будем совместно делать уникальный материал еще лучше, и после его прочтения, просим Вас сделать репост в удобную для Вас соц. сеть.