Доброго времени, многим будет интересно разобраться в своем здоровье и близких, и поведую Вам свой опыт, и поговорим мы о Дерматит на локтях лечение. Скорее всего какие-то детали могут отличаться, как это было с Вами. Внимание, что всегда нужно консультироваться у узкопрофильных специалистов и не заниматься самолечением. Естественно на самые простые вопросы, можно быстро найти ответ и продиагностировать себя. Пишите свои вопросы/пожелания в комменты, совместными усилиями улучшим и дополним качество предоставляемого материала.
Как лечить экзему
Для лечения экземы применяют следующие группы препаратов:
- антигистаминные для купирования клинических симптомов;
- гормональные для снятия воспаления;
- антибактериальные в случаях присоединения вторичной инфекции;
- противогрибковые при грибковой природе заболевания;
- седативные средства;
- местные препараты негормональной природы для подсушивания, снятия зуда, воспаления и т. д.
Помимо этого, для обработки кожи используют антисептические растворы. Они выступают в качестве профилактики инфекционных осложнений и позволяют подготовить пораженную поверхность к нанесению лекарственных средств.
Обычно сыпь на дерме возникает неожиданно. Это довольно неприятное проявление защитной реакции организма на различные раздражители (внешние, внутренние). На локтевых сгибах и коленях сыпь возникает в очень редких случаях и ей многие люди не придают должного внимания. Но они могут быть проявлением многих серьезных болезней.
Сыпь в области локтей указывает на аллергию, воспаление, повреждение дермы, проникновение инфекции. К терапии такого симптома приступают после установления точной причины патологии. Высыпания появляются по всему телу. Но сыпь во внешней, внутренней области локтя обычно возникает при определенных патологиях:
- аллергический дерматит . Хроническая болезнь возникает после контакта с аллергеном (шерсть). Проявляется чаще всего аллергия на внутренней стороне локтя, также в области колен. Место поражения покрывается прыщами, внутри которых собирается жидкость. При этом человека беспокоит сильный зуд;
- псориаз . Эта болезнь практически неизлечима. Проявляется она шелушением, сыпью в области сгибов локтей. Характерный признак патологии – это чешуйки серебристого окраса которые легко снять. При отсутствии какой-либо терапии болезнь распространяется на новые территории;
- экзема . На дерме образуются мелкие прыщи (пузырьки), внутри которых присутствует жидкость. После того, как пузырь лопнет из него вытекает жидкость, появляется сильный зуд, шелушение. Иногда область поражения кровоточит. Эта болезнь чаще поражает колени, внутреннюю область локтя;
- микоз . Это грибковое поражение чаще наблюдается в областях с повышенной влажностью (район локтей с внутренней стороны, колен, паха, между пальцами). Микозу характерно поражение кожных покровов в виде пятен из прыщей;
- кольцевидная гранулема . Этот вид хронического заболевания чаще фиксируют у женщин. Первые признаки поражения видны в раннем возрасте. Они представлены сильной сыпью по локтям. Высыпания приносят массу неудобств, дискомфорта, но для жизни не опасны;
- другие причины . К ним относят недостаточную гигиену, чрезмерную чистоплотность, окружающая специфическая среда, употребление медикаментов, иммунные нарушения, постоянные стрессы, болезни внутренних органов, гормональные нарушения.
Также отметим механические повреждения кожных покровов. Их чаще фиксируют у людей, ведущих сидячий образ жизни (работа за компьютером). Руки таких работников постоянно соприкасаются с поверхностью стола, подлокотниками кресла.
Появление сыпи и пятен на локтях заставит задуматься о своем здоровье.
Возможно, это сигнал о каких-то глубинных процессах, протекающих в организме, или патология сама по себе.
Получить по этой проблеме полезную информацию, иллюстрированную фото разновидностей высыпаний с пояснениями, которые помогут справиться с таким явлением, будет как раз кстати.
Симптомы
Симптоматика дерматита контактного характера на руках:
- Красно-розовая или розовая кожа в зоне поражения;
- Сильный или слабо проявляющийся эритематозный отёк;
- В запущенных случаях – пузыри, наполненные прозрачной, мутной жидкостью или серозным содержимым;
- Лопнувшие пузыри оставляют мокнущие эрозийные участки;
- Утолщение повреждённой кожи;
- Трещинки, сухость, ороговение эпидермиса;
- Потёртости, отеки;
- Повышенная или пониженная чувствительность очагов поражения;
- Синюшность поврежденных участков.
ОСОБЕННОСТЬ: простой контактный дерматит на руках не вызывает никаких осложнений для организма или опасных для здоровья состояний – возможны только эстетические нарушения – шрамы, рубцы, огрубения, утолщения кожных покровов, появление постоянных мозолей, а также нарушение пигментации.
При длительном воздействии провоцирующего фактора или при неправильном лечении возможны последствия в виде некроза тканей, поражения глубоких слоёв эпидермиса и дермы, возникновения инфекционных бактериальных, грибковых, вирусных заболеваний. При отсутствии своевременного лечения, в последствии не исключено развитие экземы или сепсиса.
Аллергические высыпания на локтях
Аллергия на коже (часто в виде аллергического дерматита) возникает только при непосредственном контакте кожи с веществами, способными вызвать аллергическую реакцию. Причины развития аллергии могут быть самыми разнообразными: действие высоких и низких температур, химические вещества, медикаменты, неправильное питание и многое другое.
Конечно, аллергические высыпания могут появиться на любом участке тела человека, но именно руки, чаще всего подвержены вредному воздействию окружающей среды, ведь именно они взаимодействуют с огромным количеством физических, биологических и химических факторов.
Локти же, являются одной из самых уязвимых участков на руках, так как кожа здесь тонкая, часто подвержена сухости и шелушению, а нарушение эпидермиса – это отличные ворота для проникновения различных веществ в более глубокие слои кожи, с последующим развитием патологических процессов, в частности аллергии на коленях и локтях.
Так что за кожей локтей необходим такой же ежедневный уход, как и за кожей лица и кистей. Сухость кожи может развиваться в результате недостаточного увлажнения, неправильного питания, недостатка или избытка витаминов, приема лекарственных средств.
Аллергия на внутренней стороне локтя чаще возникает из-за прямого контакта с аллергеном или общих причин, таких, например, как избыточное потребление сладких продуктов.
Кроме аллергических проявлений, на локтях может развиться атопический дерматит, являющийся наследственным заболеванием и не относящийся к проявлениям аллергии. Этот процесс развивается при выраженной сухости кожи в области локтей или при резких перепадах температуры.
В месте контакта с аллергическим агентом, кожный покров краснеет, появляется отек, в большинстве случаев выражен зуд.
Самое первое, что необходимо сделать, это полностью прекратить контакт с аллергеном. Затем следует оценить тяжесть поражения.
При легкой степени аллергии, лечение ограничивается местными препаратами, в виде растворов, крема, мазей и аэрозолей. К ним относятся лекарственные средства, содержащие кортикостероиды (мазь Гидрокортизона и Преднизолона, Латикорд, Локоид, Дермовейт и другие).
При поражениях средней и тяжелой степени необходимо начинать прием антигистаминных препаратов внутрь. Спектр современных препаратов от аллергии очень широк, к ним относятся такие лекарственные средства как, Супрастин, Тавегил, Фенистил, Эриус, Кларитин, Зодак. Ну а самое главное то, что при тяжелых проявлениях аллергии, следует всегда обращаться к врачу.

Нанесение противоаллергических мазей
Главным средством по борьбе с аллергией является грамотная профилактика. В частности, если брать кожные проявления аллергического процесс, то профилактическими мерами будут являться ограничение контакта кожи с факторами, пагубно на нее влияющими. Так, например, если у вас часто возникает аллергия на химические вещества, содержащиеся в жидкостях для мытья посуды, окон, полов, то разумнее всего будет, при осуществлении домашних работ, всегда пользоваться перчатками.
Если вы до конца не поняли, на что же именно, возникает у вас аллергическая реакция, то вам следует посетить дерматолога, а затем аллерголога, который поставит вам кожные пробы с различными антигенами и четко выяснит, что же именно у вас вызывает аллергию. Только эту процедуру необходимо проводить в холодное время года, чтобы не спровоцировать обострение аллергического процесса.
Кроме традиционной медицины, в лечении аллергических процессов, активно используется народная медицина.
К рецептам против аллергии относятся: отвар из чистотела, свежий сок чистотела, отвар из цикория, масло облепихи и др. Способ приготовления отвара из чистотела: Берется сушеный или свежий чистотел, из расчета 5 грамм на стакан горячей воды. Заваривать на водяной бане в течение 15 – 20 минут. Наилучший способ применения – принятие горячих ванн с отваром.
Если вы нашли ошибку в тексте, обязательно дайте нам знать об этом. Для этого просто выделите текст с ошибкой и нажмите Shift Enter или просто нажмите здесь. Большое спасибо!

Спасибо что уведомили нас об ошибке. В ближайшее время мы все исправим и сайт станет еще лучше!
Причины экземы на локтях и ее лечение
Экзема на локтях – кожное заболевание аутоиммунной природы с локализацией высыпаний в области локтевых сгибов. Точные причины его возникновения до сих пор неизвестны. Но ведущая роль, по мнению врачей, принадлежит различным экзогенным и эндогенным факторам, провоцирующим нарушения в иммунной системе.
Для развития экземы в иммунной системе должны произойти определенные сдвиги. Этому способствуют различные факторы:
- стрессы;
- переутомления;
- частые или хронические заболевания;
- наследственная предрасположенность;
- склонность к аллергическим реакциям;
- гормональные сбои;
- отравления и др.
На фоне изменения иммунных реакций экзема на локте возникает вследствие воздействия различных раздражителей:
- аллергических факторов;
- токсических веществ;
- инфекционных агентов;
- некоторых лекарств;
- повреждений и ожогов кожи;
- ультрафиолетовых облучений;
- ношения синтетической одежды;
- использования некачественной косметики и др.
В экзематозном процессе можно выделить две стадии: сухую и влажную.
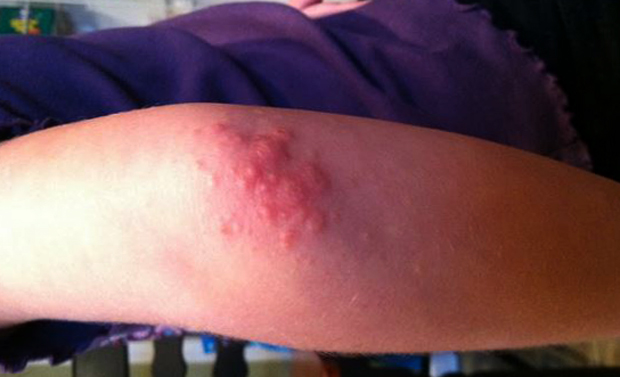
Начальная стадия экземы характеризуется появлением красных отечных пятен на локтях, на фоне которых в первые двое суток возникают папулы и везикулы. Пузырьки заполнены серозным содержимым и после вскрытия образуют мокнущую поверхность. Со временем она подсыхает, формируя корочки. Параллельно с этим появляются новые пузырьки.
На данном этапе при осмотре можно увидеть папулы, везикулы, корочки и трещинки на красной отечной коже. Описанная картина носит название ложного полиморфизма и является отличительной чертой рассматриваемого заболевания. Как это выглядит, можно увидеть на фото.
Весь процесс сопровождается зудом и болезненностью. При этом надо воздерживаться от расчесывания, так как оно способствует распространению очагов поражения.
Со временем кожа очищается от корочек и остальных элементов. В случае глубокого процесса могут остаться рубцы и шрамы, но чаще всего кожная поверхность такая же, как и до болезни.
При хроническом течении на локтях образуются участки гиперкератоза – сухой утолщенной кожи, склонной к трещинам и шелушению.
Выделяют несколько вариантов экзем:
- истинную;
- микробную;
- профессиональную;
- детскую;
- себорейную.

На локтях чаще возникает истинная или профессиональная экзема (вследствие контакта едких веществ с руками). Если произойдет присоединение инфекции, процесс примет микробный характер. Себорейная форма в этой области почти не встречается, так как эти зоны практически лишены сальных желез. Детская экзема иногда может поражать локти, но чаще бывает на коже лба и щек.
Экзему можно легко спутать с другими кожными болезнями, такими как:
- атопический дерматит;
- псориаз;
- нейродермит;
- красный плоский лишай;
- аллергическая реакция.
Атопический дерматит схож с экземой по проявлениям. Но он всегда начинается в раннем возрасте, в то время как экзематозный процесс может возникнуть в любой момент жизни. Очаги поражения при этом носят больше папулезный характер и имеют размытые границы, асимметричные. А при экземе границы четкие, высыпания симметричные, наблюдается полиморфизм сыпи и мокнущий процесс.
При псориазе нет связи между контактом с раздражающим веществом и началом заболевания. Высыпания представляют собой папулы с чешуйками и тенденцией к слиянию. При экземе сыпь имеет другой характер, и чаще всего удается выявить провоцирующий агент, вызвавший обострение.
При диффузном нейродермите очаги поражения локализуются на локтях и коленях. Но от экземы этой же области их отличают папулезный характер и нечеткие границы.
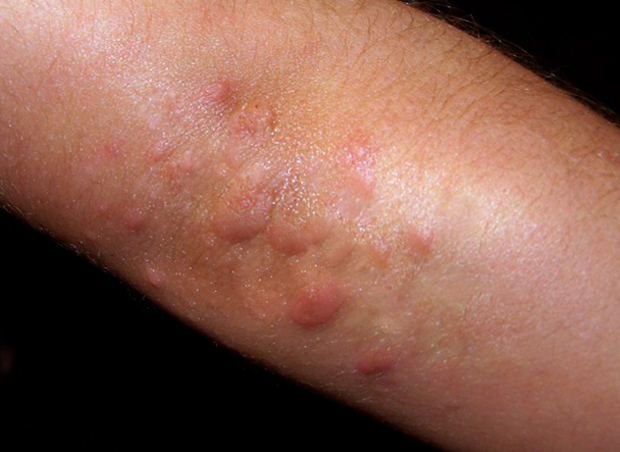
Экзема на локтевом сгибе от красного плоского лишая отличается проявлениями высыпаний и сопутствующими симптомами. При лишае сыпь мелкопапулезная со склонностью к сливанию очагов. Нередко поражаются слизистые оболочки рта и ногтевые пластины.
Аллергический контактный дерматит имеет схожие проявления с экземой – есть связь с раздражающим фактором, сыпь папулезно-везикулезная на эритематозном фоне. Но при аллергии очаги поражения точно совпадают с зоной контакта с аллергеном. И течение острое, несклонное к хронизации, если нет постоянного взаимодействия с причиной, вызвавшей дерматит.
Отличить экзему от других заболеваний не всегда бывает просто. Поэтому при появлении любых высыпаний нужно обратиться к врачу для постановки правильного диагноза.
Отличить экзему от других заболеваний не всегда бывает просто. Поэтому при появлении любых высыпаний нужно обратиться к врачу для постановки правильного диагноза.
Негормональные наружные средства
Негормональные мази и кремы от дерматита оказывают широкий спектр действия на кожу:
- улучшают процесс регенерации кожи;
- оказывают противовоспалительное действие на пораженные участки кожи;
- оказывают противогрибковое действие;
- обладают антимикробными свойствами.
Некоторые из них оказывают настолько широкий спектр действия, что назначаются при лечении не только разных форм дерматита, но и псориаза, язв, трещин, экземы, угревой болезни, фурункулеза, а также восстанавливают кожу после ожогов и укусов. Например, такими свойствами обладает крем «Эплан».
Есть и другие кремы. Они легче, чем мазь, поэтому их назначают больным, которые плохо переносят жирные текстуры. Вот наиболее популярные кремы и гели:
- «Скин-кап». Формы выпуска: крем, гель, спрей, шампунь. Оказывает противогрибковое, антимикробное, действие, снимает воспаление. Показания: атопический, себорейный, пеленочный дерматит, экземы, нейродермиты, жирная и сухая себорея. Может применяться в лечении детей в возрасте от 12 месяцев. Самое безопасное средство из всех.
- «Радевит». Показания: атопический, аллергический, экземы, эрозии, диффузный нейродермит. Обладает репаративным, противовоспалительным, смягчающим свойствами, способствует регенерации кожи, защищает ее, снимает зуд.
- «Гистан». Лекарство для местного применения. Показания: атопический дерматит, экземы. В состав входят экстракты трав. Оказывает противоаллергическое и противовоспалительное действие.
- «Элидел». Показания: экземы, атопический дерматит. Обладает противовоспалительным свойством.
- «Лостерин». Показания: дерматиты, псориаз, экземы. Оказывает рассасывающее, обезболивающее, противозудное, антибактериальное действие.
- «Тимоген». Крем-иммуномодулятор, который устраняет чувство зуда, устраняет покраснение кожных покровов. Показания: экземы хронического характера, атопический дерматит. Назначать средство должен только врач, особенно ребенку.
- «Фуцидин». Форма выпуска – крем, антибиотик. Показание: дерматиты и прочие дерматологические заболевания бактериального характера. Может быть назначен детям с рождения.
- «Айсида». Форма выпуска: крем-гель. Мощное антисептическое и адаптогенное средство. Показания: дерматиты хронической формы, экземы, угревая болезнь и особенно себорейный и атопический дерматиты. Улучшает местные обменные процессы в коже, повышает местный иммунитет кожи.
- «Цинокап». Активный компонент – пиритион цинка. Показания: атопический и себорейный дерматит, псориаз. Оказывает противовоспалительное, противогрибковое и антибактериальное действие.
Кроме того, очень эффективны и другие препараты в виде мазей.
Формы нейродермита
Клинические проявления нейродермита варьируют в зависимости от возраста больного, что хорошо видно на фото. Различают 3 формы заболевания: младенческую, детскую и взрослую.
Младенческая форма встречается у детей первых полутора лет жизни и известна как диатез. Для нее характерно острое течение. Кожа становится отечной, покрывается ярко-розовыми пятнами, пузырьками и корками, наблюдается выраженное мокнутие. Чаще всего болезнь проявляется на лице, но может захватывать волосистую часть головы, ягодицы, голени, кисти.
У детей 2-12 лет папулы и красные пятна образуются на тыльной стороне кистей, на сгибательных поверхностях и в кожных складках. Кожа становится сухой, покрывается трещинами, на ней проявляется рисунок. Характерная особенность детского нейродермита – «атопическое лицо»: кожа обретает тусклый окрас, а вокруг глаз темнеет, на нижнем веке образуется дополнительная складка.
У взрослых людей обычно диагностируется хроническая форма нейродермита с редкими обострениями. Кожа утолщается, становится очень сухой и растрескивается, на ней заметен выраженный рисунок. Сыпь бледно-розового цвета покрывает лицо и шею, спину и грудь, кисти и стопы.
Кожа выполняет защитную функцию, оберегая организм человека от неблагоприятного внешнего воздействия. И чем сильнее это воздействие, тем больше страдает кожный покров. Кроме того, причиной ухудшения его состояния становятся различные заболевания, как системные, так и кожные. Состояние и работа внутренних органов и их систем тоже находит отражение в качестве кожного покрова. Поэтому, шершавая кожа на локтях может оказаться следствием таких причин как:
- дерматологические заболевания;
- грибковые и бактериальные инфекции;
- болезни эндокринной системы;
- нарушения обменных процессов;
- недостаток витаминов и микроэлементов;
- анемия;
- обезвоживание;
- раздражение;
- высокая нагрузка на локтевые сгибы.
Одной из косвенных причин локального огрубения эпидермиса также является неправильный уход за кожей. При нанесении смягчающих кремов и увлажняющих средств, часто уделяется внимание кистям рук и лицу, минуя шею, зону декольте и локтевые сгибы. Между тем, питание необходимо всем участкам тела без исключения.
Средства для улучшения работы пищеварительной системы
Так как нередко течение патологии осложняется сопутствующими заболеваниями органов пищеварения, лечение нейродермита сочетается с терапией, направленной на нормализацию работы желудка и, главным образом, кишечника. Доказано, что с нормализацией пищеварительных процессов лечение нейродермита проходит быстрее, так как в организме снижается уровень токсидермии и ускоряются процессы регенерации тканей.
Для регуляции работы органов пищеварения применяют препараты разнонаправленного действия:
- энтеросорбенты применяются с целью выведения продуктов метаболизма и удаления вредоносной микрофлоры. Однако их прием может привести к вымыванию витаминов и микроэлементов, поэтому необходимо искусственно восполнять их нехватку. Курс приема энтеросорбентов проводится перед курсом прием препаратов для регуляции работы кишечника. При нейродермите чаще всего применяются активированный уголь и препараты со следующими действующими веществами: аттапульгит, диосмектит, полигидрат полиметилсилоксана, гидролизный лигнин, повидон;
- препараты для нормализации микрофлоры кишечника, в составе которых есть пребиотики (инулин, лактитол, лактулоза, лизоцим), пробиотики (бифидумбатерин, бактисубтил, линекс, пробифор), синбиотики (ламинолакт, нормофлорин, мальтодофилюс), ферменты (панкреатин), гепатопротекторы (фосфолипиды, беатин, глицирризиновая кислота, адеметионин), бактериофаги (синегнойный, стафилококковый, колипротейный).
Некоторые из них оказывают настолько широкий спектр действия, что назначаются при лечении не только разных форм дерматита, но и псориаза, язв, трещин, экземы, угревой болезни, фурункулеза, а также восстанавливают кожу после ожогов и укусов. Например, такими свойствами обладает крем «Эплан».
Сидячий образ жизни
Кожа на локтях может сохнуть и шелушиться из-за сидячего образа жизни, если долго сидеть за столом или компьютером, и опираться локтями об стол.
 Анемия может быть причиной шелушащейся кожи на локтях
Анемия может быть причиной шелушащейся кожи на локтях
Кожа на локтях может сохнуть, шелушиться и потемнеть из-за дефицита железа в организме, болезнь такая называется анемией.
Симптомы анемии:
На локтях, ладонях и пятках кожа может быть сухой, тонкой, шелушащейся и болеть при сахарном диабете.
Заболевания диабетом бывают 2 типов.
Симптомы 1 типа сахарного диабета развиваются быстро, за несколько дней, а затем может наступить диабетическая кома. Симптомы:
- Человек пьет в сутки до 5 л воды и все равно чувствует сильную жажду
- Запах ацетона изо рта
- Человек ест много, но все равно худеет
- Плохо заживают раны
- Чешется кожа, частые высыпания
- Ночью частое мочеиспускание
Обычно 1 тип диабета появляется после сильного стресса, перенесенного инфекционного заболевания: кори, краснухи, гриппа.
2 тип сахарного диабета развивается медленно, за несколько лет. Его симптомы:
- Быстрая утомляемость
- Ухудшение зрения, памяти
- Зуд всего тела
- Грибковые заболевания
- Плохо заживают раны
- Сильная жажда
- Частое посещение туалета по ночам
- Онемение ног
- Язвы на стопах и голени ног
- У женщин частые заболевания молочницей
- На поздней стадии – внезапное похудение
Причиной грубой, сухой, шелушащейся кожи на локтях, с трещинами, может быть гипотиреоз – заболевание щитовидной железы.
Кроме сухой шелушащейся кожи на локтях, коленках и стопах есть и другие основные признаки гипотиреоза:
Гусиная кожа на локтях может быть причиной нехватки в организме витаминов A и C. Чтобы выяснить причину заболевания, нужно обратиться к врачу, и он назначит сначала витамины A и E, а затем уже C.
Витамин A усваивается только вместе с жирами, может накапливаться в печени. Витамина A (ретинола) много в таких продуктах:
- Желтые, зеленые, красные овощи и фрукты
- Печени
- В рыбьем жире и морской рыбе
- В желтках яиц
- В сливочном масле, цельном молоке и сливках
Витамина E больше всего в таких продуктах:
- В растительном масле
- В орехах
- В семечках подсолнуха, тыквы
- В семенах льна
- В цельном зерне
- В свежих овощах (шпинат, зеленый лук, брокколи, морковь, редиска, огурцы и картофель)
- Овсянке
- В листьях малины, одуванчика, крапивы
- В плодах шиповника
Витамин C (аскорбиновая кислота) разрушается при соприкосновении со светом, воздухом, водой, высокой температурой, не накапливается в организме, поэтому его нужно пополнять каждый день. Больше всего витамина C в следующих продуктах:
- В шиповнике
- Зелени кориандра
- В сладком и горьком перце
- В облепихе
- В черной смородине
- В зелени петрушки и укропа
- В киви
- В капусте брокколи, брюссельской, цветной и кольраби
- В цитрусовых
- В клубнике
Кроме витаминов за локтями нужно правильно ухаживать: делать ванночки с травами, вовремя смазывать питательным кремом, ведь на этом участке рук сальных желез нет, и к тому же, нехватка витаминов дополнительно сушит кожу, и поэтому кожа здесь сухая.
Потемнение кожи на локтях может сигнализировать о плохой работе надпочечников.
Надпочечники находятся над почками. Они выглядят по-разному: правый в виде треугольника, левый – полумесяца, но функция у них одна – вырабатывать адреналин, норадреналин, половые гормоны.
Благодаря надпочечникам:
Если произошел сбой в организме – это может отразиться на работе надпочечников и проявиться тяжелым заболеваниям. Если есть вышеперечисленные симптомы, то лучше заблаговременно обратиться к врачу.
Дерматит
Кожа на локтях может шелушиться из-за дерматита – заболевания кожи в виде покраснения, высыпания и шелушения по всему телу или участками.
Последствием дерматита может быть:
- Перенесенный стресс
- После химических, термических ожогов и полученных от перегрева на солнце
- Отморожения зимой
- Из-за аллергии на пищевые продукты, синтетическую одежду, косметику
Дерматит может протекать в острой форме, а может перейти в хроническую.
Острый дерматит характеризуется признаками:
- Внезапный зуд
- Небольшое повышение температуры тела
- Покраснение и припухлость отдельных участков тела
- При аллергическом дерматите – насморк
- При инфекционном дерматите – сыпь
При хроническом дерматите воспалительный процесс выражен слабо, может появиться сыпь, и если дерматит не лечить, то сыпь переходит в струп, ссадины, язвы, трещины, из которых пойдет гной.
 Шелушащаяся, потрескавшаяся кожа на локтях при заболевании псориазом
Шелушащаяся, потрескавшаяся кожа на локтях при заболевании псориазом
Псориаз – «чешуйчатый лишай», заболевание кожи в виде красных пятен, резко очерченных, покрытых шелушащейся серебристой чешуёй. Затем пятна переходят в сухие бляшки.
Если болезнь не лечить, она может перекинуться на ногти и суставы. Псориазом чаще всего поражаются:
- Локти и колени
- Поясница
- Часть стопы, которой ходим
- Бедра и икры ног
- Область гениталий
- Ладони
- Та часть головы, где растут волосы
Причиной возникновения псориаза могут быть следующие признаки:
медицинский справочник
Статья о том, почему шелушится и сохнет кожа на локтях, и с какими заболеваниями это связано.
Кожа на локтях может шелушиться, трескаться и сохнуть по разным причинам:
Общие рекомендации по уходу за локтями
Чтобы кожа на локтях всегда была мягкой и не шелушилась, нужно придерживаться следующих рекомендаций:
- Пить достаточно жидкости, не меньше 2 л.
- Если раньше каждый день вы принимали ванну, то часть ванн нужно заменить душем.
- Не мыть локти мылом, а специальными смягчающими средствами.
- Принимать поливитамины, особенно зимой.
- Не использовать косметические средства с раздражающим эффектом.
- Если локти уже болят и шелушатся, использовать противовоспалительный крем.
 Лечение шелушащейся кожи на локтях при дерматите
Лечение шелушащейся кожи на локтях при дерматите
Если есть подозрение на дерматит, тогда нужно обратиться к дерматологу и выяснить от чего у вас это заболевание, и прежде лечить заболевание, а потом уже кожу на локтях.
При аллергическом дерматите нужно обратить внимание на продукты, которыми питаетесь. Кроме лекарств, которые выписывает врач, высыпания в домашних условиях можно лечить такими методами:
- Прикладывать марлевые повязки, смоченные в отварах череды, чистотела, барвинка, софоры японской.
- Если высыпания не сильно запущены (мокнущие раны), то полезно обмывать места покраснений и высыпаний дегтярным мылом, изготовленным из березового дёгтя, имеющего противовоспалительный и противомикробный эффект.
- Если дерматит вызван ожогами, травмами или укусами насекомых, то хорошо помогает масло чайного дерева. Масло имеет противовоспалительное действие, хороший антисептик против микробов, вирусов и грибков.
- Пюре из сырой картошки, как для дерунов, прикладывать к местам, пораженным дерматитом на 2 часа, а затем смыть и смазать мазью с прополисом.
Лечение шелушащейся кожи на локтях при псориазе
Лечение псориаза можно проводить несколькими методами:
Больным псориазом нужно больше употреблять в пищу:
- Продуктов, богатых фолиевой кислотой (печень, спаржа, зеленые листовые овощи, фрукты и особенно апельсины, горох и бобы, дрожжи).
- Продуктов с Омега-3 жирными кислотами (морская рыба).
Кроме лечения псориаза медикаментами, нужно ухаживать за больной кожей, принимать одну из перечисленных ниже ванн:
- Ванны с пищевой содой (250 г на полную ванну теплой воды), продолжительность 15-20 минут.
- Ванны с ягодами можжевельника (1 кг ягод на ванну).
- Ванны с отваром корней пырея (1 л банка сухих корней на ванну).
- Ванны с отваром трав (по 1 ст. ложке ромашки, календулы, череды и пустырника, 2 ст. ложки чистотела); сухую смесь заливаем кипятком, настаиваем, процеживаем в ванну, можно добавить маленький кусочек прополиса.
- Мазать пораженные места мазью с девясилом, и принимать внутрь настойку из корней девясила.
Настойка из девясила
- Варим 120 г свежих корней девясила 10 минут, процеживаем, добавляем пол-литра красного вина, принимаем перед едой 50 мл 2-3 раза в день.
- Измельчаем 250 г корней девясила, заливаем пол-литра водки, настаиваем 2 недели, процеживаем.
- Готовую настойку принимаем внутрь по 15-20 капель 3 раза в день, и мажем пораженные псориазом места.
Лечение шелушащейся кожи на локтях при заболеваниях щитовидной железы
При заболеваниях щитовидной железы врач назначает лекарства, но кроме лекарственных препаратов нужно диетическое питание:
- Пища, богатая кальцием (кисломолочные продукты, сыр, творог и зеленые овощи).
- Продукты богатые йодом (морская капуста, рыба, кальмары, печень трески).
- Сырые овощи (капуста, морковь, огурцы, шпинат, лук и чеснок).
- Овощи, подверженные минимальной тепловой обработке (кабачки, баклажаны, картофель и свёкла).
- Фрукты (хурма, яблоки, смородина, финики, апельсины).
- Гречневая и пшённая каши.
- Говяжья печень.
Несколько правил, которых следует придерживаться больным гипотиреозом:
- Употребление белковой пищи повышено, а углеводов и жиров сокращено.
- Мясо заменять рыбой и морепродуктами.
- Есть больше сырых овощей и фруктов.
- Сладости заменять сухофруктами.
- Есть теплую еду и тщательно пережевывать, чтобы организм меньше тратил сил на переваривание.
Если лечить гипотиреоз, придерживаться вышеизложенных правил, диеты и правильного ухода за кожей, тогда сухие, шелушащиеся локти сами собой очистятся.
Отбеливание темной шелушащейся кожи на локтях при нарушении работы надпочечников
При нарушении работы надпочечников врач приписывает лекарство, которое нужно принимать, а темную кожу на локтях можно отбелить такими средствами:
- Лимонным соком.
- Раствором с нашатырным спиртом (1 чайн. ложка нашатырного спирта,1 л теплой воды, немного жидкого мыла), делать ванночки 20 минут.
- Кашицей из сырой картошки.
- Разбавленным яблочным уксусом (2 ст. ложки воды, 3 ст. ложки яблочного уксуса).
- Раствором крахмала (2 чайные ложки крахмала, 1 стакан теплой воды).
- Домашним скрабом из жирной сметаны и соли грубого помола.
- Раствором пищевой соды.
Лечение шелушащейся кожи на локтях при анемии
Если локти шелушатся, а врач поставил диагноз «Железодефицитная анемия», нужно принимать препараты железа. Кроме того, нужно помнить, что в некоторых продуктах содержится много железа, которое можно восполнить.
Больше всего железа в таких продуктах (количество железа на убывание):
- Фасоль
- Фундук
- Халва тахинная и подсолнечная
- Овсяные хлопья
- Сыр из обезжиренного молока
- Свежие грибы
- Пшено
- Печень свиная
- Горох
- Дрожжи
- Морская капуста
- Сухофрукты
Итак, мы разобрались, что сухая шелушащаяся кожа на локтях может быть причиной серьёзных заболеваний.
Аллергические реакции на кожных покровах в большинстве случаев являются результатом непосредственного контакта с аллергенами. Причинами негативной реакции иммунной системы выступает множество факторов: воздействие химических средств, высоких/низких температур, употребление в пищу некоторых продуктов, использование неподходящих косметических средств и многое другое.
Аллергические высыпания могут локализоваться в любой области тела пациента, чаще всего страдают руки, ноги человека. Эти зоны больше остальных контактируют с вредными веществами. Локти – самая уязвимая часть рук из-за тонкой кожи, которая подвержена шелушению. Нарушение целостности эпидермиса – ворота для проникновения вредоносных микроорганизмов, в том числе аллергенов.
Распространёнными факторами, влияющими на появление аллергии на локтях, принято считать:
- неправильное питание, употребление алкоголя, табакокурение;
- авитаминоз/переизбыток витаминов;
- приём некоторых лекарственных препаратов;
- контакт с ядовитыми веществами в том числе растениями (крапива, чистотел).
Внутренняя сторона локтя страдает из-за прямого контакта с аллергеном, при чрезмерном употреблении сладостей. Кроме аллергических реакций, локти подвержены атопическому дерматиту, который формируется в результате наследственной предрасположенности, не относится к аллергии. Заболевание сопровождается постоянной сухостью кожи в зоне локтей, обострения наблюдаются при резких перепадах температуры.
Может ли быть аллергия на семечки подсолнуха и как лечить заболевание? У нас есть ответ!
О симптомах аллергии на языке у ребенка и о лечении патологии прочтите по этому адресу.
Клиническая картина аллергии на локтях ярко-выраженная, но схожа с проявлениями дерматологических заболеваний, что затрудняет диагностику:
- после контакта с аллергическим агентом, поражённая область локтя опухает, пациент жалуется на сильный кожный зуд;
- локоть покрывается различными высыпаниями: папулами, везикулами;
- аллергия проявляется красными папулами практически одинакового размера, везикулы – пузыри, наполненные прозрачной жидкостью;
- все элементы сыпи появляются одновременно, имеют нечёткие границы, имеют свойство сливаться в одно большое пятно. Дальнейший контакт с аллергеном приводит к распространению сыпи на внутреннюю часть локтя;
- со временем высыпания лопаются, образуя мокнущую поверхность, что увеличивает риск присоединения инфекции.
Аллергическая реакция протекает в нескольких формах тяжести, в зависимости от этого фактора, курс терапии существенно отличается. Самостоятельно вскрывать пузыри на локтях категорически запрещено!
Аллергические реакции на локтях сопровождаются высыпаниями красного или малинового цвета, имеют выпуклую форму. Патология носит название – крапивница. Она возникает при непосредственном контакте с аллергеном. Точную причину появления крапивницы учёные не выяснили, но имеется множество предположений: патология возникает на фоне воздействия высоких температур, после употребления пищевых аллергенов, на пыльцу, яд насекомых.
Крапивница может пройти самостоятельно в течение нескольких дней, при условии исключения контактов с аллергенами. Лечение аллергической реакции, как правило, включает приём антигистаминных средств, в тяжёлых случаях – используют гормональную терапию.
Если область локтя покрыта серыми чешуйками, красные пятна постоянно мокнут, то, скорее всего, вы столкнулись с псориазом. Дерматологический недуг опасен для здоровья, часто поражает другие части тела, включая голову. Разновидностей псориаза очень много, поставить точный диагноз под силу только врачу. Избегайте самолечения, доверьте своё здоровье специалисту.
Проявления патологии у взрослых и деток несущественно отличаются, общий аспект – механизм появления аллергической реакции один и тот же – контактный. Сразу после рождения, ребёнок начинает контактировать с окружающей средой, насыщенной различными аллергенами. Даже детская присыпка способна привести к острой реакции иммунитета крохи.
Зачастую высыпания на локтях у ребёнка – результат пищевой аллергии. Если малыш находится на грудном вскармливании, основная причина проблемы – неправильный рацион матери. Вместе с материнским молоком, крохе передаются пищевые белки, включающие всевозможные аллергены. «Искусственники» не застрахованы от аллергических реакций, несмотря на рекламу производителя.
При обнаружении сыпи на локте проведите самодиагностику: вспомните, что ели накануне, чем мазали эту область, пробовали новый косметический продукт или завели домашнее животное. Если неприятные симптомы появились после контакта с определённым веществом или предметом, речь идёт об аллергической реакции.
Схема лечения аллергии на локтях делится на два вида:
- приём антигистаминных препаратов. Медикаменты выпускаются в виде таблеток, мазей, гелей. Они подавляют особые вещества, вырабатываемые организмом в результате реакций, которые запускает аллерген, что способствует купированию неприятной симптоматики. Популярными антигистаминными препаратами принято считать: Фенистил гель, Супрастин, Тавегил;
- использование средств на основе кортикостероидов. Без предварительной консультации у доктора принимать сильнодействующие медикаменты категорически запрещено. В эту группу препаратов относят: Латикорд и Дермовейт.
Немаловажную роль играет исключение контактов с аллергеном, безукоризненное следование указаниям доктора.
Узнайте о симптомах и лечении аллергического ринита при помощи средств народной медицины.
Эффективные методы лечения аллергии на бумажную пыль у взрослых и детей описаны на этой странице.
Перейдите по адресу и посмотрите обзор и правила применения капель против аллергии для детей разного возраста.
У детей выявить конкретный аллерген достаточно трудно. В первый год жизни подозрения падают на продукты, которые вводят в рацион крохи. Матери рекомендуется отказать от употребления шоколада, цитрусовых, чеснока, кофе, морепродуктов. Педиатр прописывает крохе гипоаллергенную диету, немаловажную роль играет очищение организма при помощи сорбентов, например, Смекты.
В дополнение к лечебным мероприятиям ежедневно убирайте детскую комнату, часто гуляйте на свежем воздухе, от домашних животных также следует отказаться. Противоаллергические препараты для детей используются редко, медикаменты подавляют неприятнее симптомы, но не лечат заболевание, что может привести к переходу недуга в хроническую форму. Многие детки по мере взросления «перерастают» аллергию.
Правильное применение народных средств поможет снять неприятные симптомы патологии:
- залейте пять граммов чистотела 300 мл кипятка, настаивайте два часа. Полученное средство добавьте в ванну. Способ не подходит для детей;
- вместо чистотела можно использовать облепиху, отвар из цикория. Принцип изготовления снадобья одинаковый;
- детей купают в отваре череды, ромашки, календулы. В некоторых случаях можно делать примочки только на поражённую область.
Перед началом терапии проконсультируйтесь с доктором, соблюдайте профилактические рекомендации.
Аллергическая реакция на локтях требует консультации в лечебном учреждении. В большинстве случаев аллергическая сыпь, которая появляется на локтях, не заразна, но может нанести серьёзный вред здоровью человека. Самостоятельно лечить высыпания медики не рекомендуют во избежание негативных последствий. Подробный курс терапии пропишет врач.
В домашних условиях при обнаружении специфической клинической картины купировать неприятные симптомы помогут полезные рекомендации:
- прекратите использование возможных продуктов-аллергенов (декоративная косметика, различные кремы, скрабы, мыло, гели);
- промойте область локтя под проточной водой, можно использовать крутой отвар ромашки. Нанесите на поражённый участок кожи антигистаминный лосьон (особенно в случае попадания ядовитых веществ на кожу);
- смажьте локоть оливковым маслом для ускорения процесса заживления, смягчения кожных покровов;
- при постоянном шелушении области локтя регулярно смазывайте его оливковым маслом или увлажняющим кремов. В дальнейшем такие манипуляции помогут предотвратить повторное появление аллергической реакции.
Пренебрегать профилактикой аллергии небезопасно для здоровья. Полезные рекомендации включают несколько основных пунктов:
- осторожно выбирайте косметические и парфюмерные средства;
- соблюдайте гипоаллергенную диету, особенно, это касается маленьких деток;
- химические средства используйте, предварительно надев резиновые перчатки, респиратор;
- выбирайте одежду из натуральных материалов, желательно избегать шерсти (часто становится причиной появления аллергии).
Атопический дерматит: Причины
Причины атопического дерматита не известны и являют собой предмет активных исследований. Исследования показали, что эта болезнь возникает в результате взаимодействия внешней среды, иммунной системы и генетики (наследственности). Люди в таких условиях имеют более чувствительную иммунную систему, которая склонна к реакции на многие раздражители и аллергены.
У большинства людей с атопическим дерматитом члены семьи также страдают от аллергии, например, сенной лихорадки (аллергического ринита). Специалисты считают, что сыпь – это тип аллергической реакции. Исследования показали, что у людей с атопическим дерматитом даже не пораженные участки кожи не удерживают влагу так, как следовало бы.
Зуд и сыпь могут возникнуть вследствие многих факторов:
Атопический дерматит: Симптомы
Основной симптом атопического дерматита – это зуд. Зуд может быть сильным и продолжительным, особенно в ночное время. Вследствие почесывания пораженного участка кожи возникает сыпь. Сыпь красного цвета, неоднородная, она может проявляться длительное время (хроническая) или исчезать и появляться (рецидивирующая).
Степень остроты симптомов зависит от того, насколько большой участок кожи охватывает сыпь. Они также зависят от того, насколько вы расцарапываете сыпь и попадает ли туда инфекция. Легкая форма атопического дерматита охватывает небольшой участок кожи, проявляется незначительный зуд, и при достаточном увлажнении симптомы быстро проходят. Во время острой формы атопического дерматита воспаляется большой участок кожи, появляется сильный зуд и при увлажнении симптомы не проходят.
Место высыпания, как правило, зависит от возрастной группы.
Дети (от двух месяцев до двух лет)
Дети (от двух до одиннадцати лет)
Существуют другие болезни, симптомы которых можно спутать с симптомами атопического дерматиты, среди них сухость кожи (ксероз), стригущий лишай и разные формы контактного дерматита.
Атопический дерматит: Что происходит
Атопический дерматит вызывает достаточно интенсивный зуд и сыпь. В большинстве случаев он наблюдается у детей. Раньше исследования показывали, что в процессе взросления эта болезнь проходит, но недавние научные доклады содержат информацию о том, что многие люди страдают от проявлений дерматита, хотя не в такой острой форме, как дети и подростки. Также атопический дерматит может возникать и у взрослых.
Дети (от двух месяцев до одиннадцати лет)
Атопический дерматит может влиять на состояние детей. Ребенок может чувствовать себя ущемленным по сравнению с другими детьми из-за сыпи или ограничений в диете. Ребенок может чувствовать себя непривлекательным.
Подростки и взрослые, страдающие в детстве атопическим дерматитом, могут и дальше испытывать симптомы.
У некоторых людей с атопическим дерматитом появляются участки кожи более светлого цвета, особенно, на лице, верхней части рук или плечах. Постоянное почесывание кожи также может повлиять на ее цвет. Если контролировать проявления атопического дерматита, цвет кожи нормализуется приблизительно через девять месяцев. Чем темнее цвет кожи, тем больше времени может занять этот процесс.
Инфекции, причиной которых являются бактерии, протекают одинаково. Инфицированная кожа стает красного цвета, также может появиться температура. Инфекции кожи лечат при помощи антибиотиков.
Атопический дерматит также может поражать кожу и ткани вокруг глаз, но это редкие случаи.
Если атопический дерматит инфицируется вирусом простого герпеса, может развиться герпетиформная экзема, этот вирус также вызывает герпес. В таком случае появляются волдыри, которые могут покрыться коркой или кровоточить, может также подняться температура. Это серьезная инфекция, лечение которой требует консультации врача.
Атопический дерматит и вакцинация против оспы
У людей с таким кожным заболеванием, как атопический дерматит, существует высокий риск развития вакцинальной экземы при проведении вакцинации против оспы или при контакте с местом вакцинации другого человека до того, как сошли все корочки. В большинстве случаев вакцинальную экзему переносят благополучно, но болезнь может быть тяжелой и даже фатальной. Риск также существует для тех людей, у которых раньше была экзема, хотя она не появилась во время вакцинации.
Атопический дерматит: Что повышает риск
Основной фактор, который повышает риск развития атопического дерматита, — это наследственность. Также эта болезнь может развиться у людей, члены семей которых страдают от астмы, аллергического ринита или других аллергий.
У ребенка, родитель, брат или сестра которого болеют атопическим дерматитом, астмой или аллергическим ринитом, шансы развития атопического дерматита составляют 60%-80%.
Атопический дерматит: Когда вызывать врача
Вы должны вызвать врача, если у ребенка атопический дерматит и:
Это период времени, когда врач наблюдает за симптомами без использования медикаментов.
К какому специалисту обращаться
Для диагностики и лечения атопического дерматита вы можете проконсультироваться у:
Если пищевая или другая аллергия являются возможными причинами атопического дерматита, для оценки состояния может потребоваться консультация аллерголога (иммунолога).
Заболевание является разновидностью аллергии. Врачи-дерматологи утверждают, что воспаление кожи на руках может возникнуть у любого человека без видимых предпосылок. По способу воздействия факторы принято разделять внешние и внутренние. Внешние причины дерматита на руках:
- Химические – высыпания вызывают моющие средства, краски, стиральные порошки, щелочи, кислоты или косметика.
- Физические – дерматоз начинается из-за низких или высоких температур, трения, повреждения.
- Биологические – раздражение возникает после вдыхания пыльцы деревьев, цветов.
Иногда раздражители попадают внутрь организма через пищу, лекарственные препараты, вызывая раздражение. Кроме того, есть другие причины, к ним относят:
- Наследственные – у пациента есть генетическая предрасположенность к аллергии.
- Иммунологические – сыпь является реакцией на ослабление защитной системы организма.
- Психологические – высыпание вызвано сильным нервным напряжением, депрессией.
Главные симптомы – сильный зуд, сухие кожные покровы с образованием пузырьков. Атопический дерматит на руках характеризуется образованием небольших бляшек и папул, сосредоточенных в складках кожи и заполненных гноем. Часто проявляется как аллергия на локтях. На фото видно, что кожа становится бледной на тех участках, где воспаление отсутствует. Периодически они могут наполняться гноем и вскрываться, но в их месте появляются новые. Самой частой причиной возникновения этой формы является наследственная, поэтому проявиться у ребенка с младенческого возраста.
Организм может отреагировать появлением аллергического дерматита на руках через неделю после контакта с раздражителем. Первые признаки на фото схожи с атопической формой, но зуд не такой сильный. Больного беспокоит жжение, трещины и язвочки на покрасневших участках. Имеет сезонное проявление у взрослых. Локализуется с тыльной стороны ладоней и сгибах локтей. Одна из форм аллергического дерматита – токсидермия.
Покраснение и сыпь у взрослого и ребенка вызывают вещества, которые соприкасались с кожей, отсюда и название формы болезни – контактный дерматит на руках. В числе аллергенов дерматологи называют:
- косметику;
- перепады температур;
- одежду;
- лекарственные крема;
- химические и моющие средства.
Часто возникает у женщин, злоупотребляющих косметикой. Больные чувствуют небольшой зуд, затем начинается распространяться сыпь в местах раздражения. Постепенно вместо покраснения образуются мелкие пузырьки, которые требуют медикаментозного лечения. Тяжелее всего протекает данная форма дерматита у детей. Ребенок может расчесать раздраженные места и занести инфекцию.
Каждый вид раздражения выглядит у взрослых по-разному. По месту локализации покраснения различают:
- дерматит на локтях;
- дерматит на пальцах рук;
- дерматит на ладонях.
Врач может по внешнему виду или фото определить, какой дерматит рук беспокоит пациента:
- Атопический и аллергический выглядят как высыпания, охватывающие ладони и пальцы. Если возникает осложнение, то кожный рисунок в местах уплотнений меняется.
- Контактный проявляется в местах соприкосновения с возможным аллергеном. Раздражение начинается со сгиба руки, между пальцами, локтями. Возникают покрасневшие участки кожи, образуются мелкие прыщики с гноем.
- Себорейный связан со сбоем работы сальных желез. Кожа выглядит неопрятной, затем начинает шелушиться и зудеть. Очаги воспаления, покрытые желтоватой пленкой трескаются и кровоточат.
- Экзематозный начинается с зуда, повышения местной температуры на воспаленном участке. Кожа краснеет, покрывается трещинами. Местами образуются ярко-красные папулы.
- Инфекционный сопровождает такие заболевания, как корь, ветрянка, краснуха, скарлатина, энтеровирусная инфекция. Может проявляться в виде прыщиков с гнойными волдырями на вершине.
Для правильного лечения дерматита на руках врач проводит оценку внешнего состояния воспалительных очагов. Если болезнь не перешла из начальной стадии в острую, то можно ограничиться наружными кремами. Однако нужно определить возможную причину, вызывающую раздражение на коже. Это поможет избежать повторного проявления и перехода в хроническую форму. В других случаях выбираются комплексные методы терапии.
Хорошо помогает от высыпаний средство от дерматита на руках, содержащее антибактериальные и антисептические вещества. Оно снимают жжение и зуд, способствует быстрому заживлению ранок. К этому списку относятся мази:
- Бепантен, Пантенол, Пантодерм, Депантенол содержат вещество декспантенол.
- Белосалик – снимает отеки, аллергическую реакцию. В состав входят – салициловая кислота, бетаметазон.
- Экзодерил в виде мази помогает при развитии грибка кистей. Активный компонент – нафтифина гидрохлорид.
- Фенистил гель – используют как мазь от сыпи на руках. Помогает местно снять аллергию, покраснение, боль. В составе – диметинден.
- Локоид – местное противоотечное средство. Включает активное вещество гидрокортизон.
- Кларитин – оказывает хороший антигистаминный эффект. Состав – лоратадин.
- Целестодерм – снимает зуд и жжение. Включает бетаметазон.
- Цетрин – основное действие оказывает препарат цетиризин.
- Тавегил – действующий компонент клемастин.
- Тридерм – сочетает препараты от аллергии клотримазол, бетаметазон, гентамицин.
- Гистан – гормональный крем от дерматита на руках. Содержит глюкокортикостероид мометазон.
Одних местных средств недостаточно, чтобы полностью вылечить болезнь. Врачи советуют пациенту полностью пересмотреть свой образ жизни. Для этого предлагают лечить дерматит на руках комплексно. Правильное лечение и профилактика состоит из:
- Медикаментозных препаратов. В эту группу входят седативные, иммуномодулирующие, противоаллергенные лекарства для приема внутрь.
- Специальной диеты, при которой запрещены копчености, слишком соленые и сладкие продукты. Их место должны занять овощи, фрукты, богатые клетчаткой и витамином С.
- Правильного распорядка дня, когда на сон выделяется не меньше 8 часов в день.
- Закаливания. Эта мера помогает укрепить иммунную систему, для предотвращения рецидивов болезни.
Для лечения в домашних условиях подойдут народные средства от дерматита на руках. Помогут избавиться от болезни растительные составы, с ингредиентами, имеющими успокаивающий, противовоспалительный эффект:
- Отвар череды и аптечной ромашки. 4 ст.л. сбора заливают кипятком, остывшим составом протирают воспаленное место.
- Компресс из сока огурца, картофеля или тыквы. Один или несколько компонентов натирают мелкой теркой, а потом прикладывают на 5-7 минут.
- Мазь с валерианой, золотым усом. 1 ч.л. сока золотого уса смешать с таким же количеством отвара валерианы, детского крема, оливкового масла. Наносить по 2-3 раза / день.
Причиной высыпания на локтях может быть множество факторов и болезней:
- крапивница;
- экзема
- атопический дерматит;
- псориаз;
- чесотка;
- лишай;
- псориаз;
- микоз и т. д.
Очень часто сыпь на локтевом сгибе проявляется по причине заболевания псориазом. Причем высыпания симметричны на обоих локтях. В период обострения этого заболевания сыпь на локтях может напоминать аллергические высыпания. Для того чтобы отличить псориаз от аллергии в первую очередь нужно обратиться к врачу аллергологу или дерматологу. Врач увидит нюансы, которые не увидит обычный человек.
Например, врач, надавив на место покраснение на локтях стеклом и увидит, бледнеет или не бледнеет очаг воспаления. После скобления по месту раздражения, можно отметить появления «кровяной росы». Эти признаки характерны для псориаза симметричность высыпаний на локтях;
Такая болячка как покраснение на локтях может сигнализировать об обменных нарушениях. Прежде всего, надо подумать и исключить такие заболевания как сахарный диабет, который сопровождается нарушением метаболизма белков, жиров, углеводов. Сахарный диабет поражает все системы организма, в том числе и кожи. Такие заболевания как гипотиреозы возникают в результате недостаточной функции щитовидной железы. Клиническим признаком их, также является раздражение и шелушение кожи на локтях. Кожа очень сильно реагирует на изменение температуры. Она настолько чувствительна, что может реагировать на температуру в полградуса. Аллергические высыпания могут отличаться от высыпаний инфекционных или вирусных.
Признаки не характерны для аллергии:
- сухость кожи;
- видны небольшие участки кровоточивости;
- массивные высыпания в области локтей;
- боль в суставах.
Сыпь на локтях характерная для аллергии:
- сыпь появилась недавно и никогда до этого не была;
- не оба локтя, а один;
- высыпания незначительны.
- локти чешутся, зуд практически постоянный;
- пятна сыпи могут сливаться.
- высыпания более яркие (розово-красные).
Очаги поражения при аллергии немного возвышаются над поверхностью кожи. Но проекции их не только локоть и локтевой отросток, а значительно шире. Сыпь на предплечьях, пятна распространяются по рукам, также является признаком аллергического заболевания. При аллергии сыпь на локтях чешется практически постоянно. При и аллергии сыпь на сгибе локтя имеет более быстрое начало.
Практически сразу появляется после провоцирования и может распространиться на все тело. Если нет остро выраженной аллергической реакции на раздражитель, то сыпь может быстро исчезнуть. Важно различать сыпь на внутренней стороне локтя, от сыпи на внешней. На внутренней стороне кожа более нежная. В этом месте аллергия проявляется из-за контакта с раздражителем. Сыпь на предплечьях или сгибе локтя появляется, скорее всего, в результате пищевой аллергии.
У маленьких детей, как и у взрослых, причиной высыпаний в районе локтевых суставов может быть множество. Одной из самых распространённых является аллергическая реакция. Из десяти детей четверо страдают аллергией. Но аллергия не всегда является причиной высыпаний у детей. Если родители пробуют лечить ребенка различными средствами и это не помогает, то здесь причина может быть достаточно банальна. Ребенок в силу раннего возраста может просто недопериваривать некоторые продукты, которыми его кормят. Любой продукт, даже самый диетический может быть плохо расщеплен организмом малыша, и накоплен в подкожной клетчатке организма. Накопление этих веществ вызывает такую реакцию кожи как высыпание. Причиной высыпания может стать инфекционное заболевание ветрянка или краснуха. При одностороннем высыпании родители должны внимательно осмотреть ребенка. Может причиной покраснения или раздражения стал укус насекомого. Одной из самой распространённой причиной сыпи не только на локтях и по всему телу является контактный дерматит. Контактным дерматитом является воспаление на коже, вызванное непосредственным контактом ребенка с раздражителем. Причиной его могут быть:
- средства гигиены;
- одежда;
- шерсть;
- стиральный порошок, которым постирано детское постельное белье;
- при контакте с металлами.
Контактный дерматит у ребенка не требует специального лечения и проходит сам, если исключают дальнейший контакт с возбудителем. Если сыпь не проходит сразу, нужно провести антигистаминную терапию.
Другое дело настоящая пищевая аллергия. Острая реакция на конкретный продукт каждый раз при его употреблении.
Если это острая ситуация и ребенка внезапно высыпало, то обращение к врачу обязательно. Неизвестно как дальше будет развиваться ситуация и нужны неотложные мероприятия. На приеме педиатр или аллерголог будет интересоваться, что ест ребенок, как он спит. Следующий этап анализы и пробы. Диагностика иногда занимает несколько недель. И только после врач поставит диагноз: аллергия или пищевое отравление.
Чаще всего пищевую аллергию у детей вызывает аллерген, содержащийся в коровьем молоке. Коровье молоко детям до года давать нельзя. Только грудное молоко или смесь. Если диагноз ставится сразу, назначается правильное питание, и убираются аллергены, то последствия сыпи не остаются. В отличие от контактного дерматита, пищевую аллергию только антигистаминными препаратами лечить не рекомендуется. Нужно в первую очередь проводить элиминационную диету.
Чтобы сделать профилактику аллергии у ребенка нужно с самого раннего возраста наладить правильное питание:
- ограничить сахар, шоколад;
- мандарины и апельсины давать по несколько долек;
- вместо сладких соков компот из сухофруктов.
Лечение сыпи на локтях зависит от причины ее возникновения. После консультации и диагностики нужно приступать к лечению. Если аллергическая сыпь на локтях не имеет дальнейшего распространения на остальное участки кожи, она скорей всего не несет в себе большой угрозы. Но подходит к ее лечению нужно всегда внимательно, в той части, когда используют антигистаминные препараты и лосьоны. Для облегчения зуда на локтях можно приготовить увлажняющие и успокаивающие ванночки. Родители должны заранее быть проинформированы, чтобы правильно и быстро отреагировать, когда возникнет сыпь на локтях у ребенка.
Аллергия на локтях – является аллергической реакцией замедленного типа, то есть, проявления возникают не при первом контакте с аллергеном, а при повторном воздействии аллергического агента, когда в организме уже выработались определенные антитела к этому антигену.
Аллергия на коже (часто в виде аллергического дерматита) возникает только при непосредственном контакте кожи с веществами, способными вызвать аллергическую реакцию. Причины развития аллергии могут быть самыми разнообразными: действие высоких и низких температур, химические вещества, медикаменты, неправильное питание и многое другое.
Конечно, аллергические высыпания могут появиться на любом участке тела человека, но именно руки, чаще всего подвержены вредному воздействию окружающей среды, ведь именно они взаимодействуют с огромным количеством физических, биологических и химических факторов.
Локти же, являются одной из самых уязвимых участков на руках, так как кожа здесь тонкая, часто подвержена сухости и шелушению, а нарушение эпидермиса – это отличные ворота для проникновения различных веществ в более глубокие слои кожи, с последующим развитием патологических процессов, в частности аллергии на коленях и локтях.
Так что за кожей локтей необходим такой же ежедневный уход, как и за кожей лица и кистей. Сухость кожи может развиваться в результате недостаточного увлажнения, неправильного питания, недостатка или избытка витаминов, приема лекарственных средств.
Аллергия на внутренней стороне локтя чаще возникает из-за прямого контакта с аллергеном или общих причин, таких, например, как избыточное потребление сладких продуктов.
Кроме аллергических проявлений, на локтях может развиться атопический дерматит, являющийся наследственным заболеванием и не относящийся к проявлениям аллергии. Этот процесс развивается при выраженной сухости кожи в области локтей или при резких перепадах температуры.
В месте контакта с аллергическим агентом, кожный покров краснеет, появляется отек, в большинстве случаев выражен зуд.
Чисто визуально, можно увидеть различные элементы высыпаний: папулы, микровезикулы, везикулы.Папулы выглядят как мелкие красные точки, одинакового размера.Везикулы представляют собой пузырьки различного размера с водянистым содержимым.Сами очаги поражения имеют нечеткие и неровные границы. Все сыпные элементы появляются одновременно. И при дальнейшем отсутствии контакта с фактором, спровоцировавшим появление аллергии на внутренней стороне локтя, подсыпания новых элементов не происходит.По истечении некоторого времени, микровезикулы вскрываются, и образуется мокнущая поверхность. Здесь следует быть особенно внимательными, чтобы на этой стадии не допустить присоединения инфекции, ведь защитные свойства кожи в данном случае не работают.
Самое первое, что необходимо сделать, это полностью прекратить контакт с аллергеном. Затем следует оценить тяжесть поражения.
При легкой степени аллергии, лечение ограничивается местными препаратами, в виде растворов, крема, мазей и аэрозолей. К ним относятся лекарственные средства, содержащие кортикостероиды (мазь Гидрокортизона и Преднизолона, Латикорд, Локоид, Дермовейт и другие).
При поражениях средней и тяжелой степени необходимо начинать прием антигистаминных препаратов внутрь. Спектр современных препаратов от аллергии очень широк, к ним относятся такие лекарственные средства как, Супрастин, Тавегил, Фенистил, Эриус, Кларитин, Зодак. Ну а самое главное то, что при тяжелых проявлениях аллергии, следует всегда обращаться к врачу.
Нанесение противоаллергических мазей
Главным средством по борьбе с аллергией является грамотная профилактика. В частности, если брать кожные проявления аллергического процесс, то профилактическими мерами будут являться ограничение контакта кожи с факторами, пагубно на нее влияющими. Так, например, если у вас часто возникает аллергия на химические вещества, содержащиеся в жидкостях для мытья посуды, окон, полов, то разумнее всего будет, при осуществлении домашних работ, всегда пользоваться перчатками.
Если вы до конца не поняли, на что же именно, возникает у вас аллергическая реакция, то вам следует посетить дерматолога, а затем аллерголога, который поставит вам кожные пробы с различными антигенами и четко выяснит, что же именно у вас вызывает аллергию. Только эту процедуру необходимо проводить в холодное время года, чтобы не спровоцировать обострение аллергического процесса.
Кроме традиционной медицины, в лечении аллергических процессов, активно используется народная медицина.
К рецептам против аллергии относятся: отвар из чистотела, свежий сок чистотела, отвар из цикория, масло облепихи и др.
Способ приготовления отвара из чистотела: Берется сушеный или свежий чистотел, из расчета 5 грамм на стакан горячей воды. Заваривать на водяной бане в течение 15 – 20 минут. Наилучший способ применения – принятие горячих ванн с отваром.Способ приготовления отвара из цикория: 1 ложечку измельченной травы заливают 150 – 200 мл горячей воды, дают покипеть 10 – 15 минут, затем процеживают. Применять в качестве примочек или обтираний, можно добавлять в ванну при купании.
Если вы нашли ошибку в тексте, обязательно дайте нам знать об этом. Для этого просто выделите текст с ошибкой и нажмите Shift + Enter или просто нажмите здесь. Большое спасибо!
Спасибо что уведомили нас об ошибку. В ближайшее время мы все исправим и сайт станет еще лучше!
Экзема на локтях – кожное заболевание аутоиммунной природы с локализацией высыпаний в области локтевых сгибов. Точные причины его возникновения до сих пор неизвестны. Но ведущая роль, по мнению врачей, принадлежит различным экзогенным и эндогенным факторам, провоцирующим нарушения в иммунной системе.
Для развития экземы в иммунной системе должны произойти определенные сдвиги. Этому способствуют различные факторы:
- стрессы;
- переутомления;
- частые или хронические заболевания;
- наследственная предрасположенность;
- склонность к аллергическим реакциям;
- гормональные сбои;
- отравления и др.
На фоне изменения иммунных реакций экзема на локте возникает вследствие воздействия различных раздражителей:
- аллергических факторов;
- токсических веществ;
- инфекционных агентов;
- некоторых лекарств;
- повреждений и ожогов кожи;
- ультрафиолетовых облучений;
- ношения синтетической одежды;
- использования некачественной косметики и др.
В экзематозном процессе можно выделить две стадии: сухую и влажную.
Начальная стадия экземы характеризуется появлением красных отечных пятен на локтях, на фоне которых в первые двое суток возникают папулы и везикулы. Пузырьки заполнены серозным содержимым и после вскрытия образуют мокнущую поверхность. Со временем она подсыхает, формируя корочки. Параллельно с этим появляются новые пузырьки.
На данном этапе при осмотре можно увидеть папулы, везикулы, корочки и трещинки на красной отечной коже. Описанная картина носит название ложного полиморфизма и является отличительной чертой рассматриваемого заболевания. Как это выглядит, можно увидеть на фото.
Весь процесс сопровождается зудом и болезненностью. При этом надо воздерживаться от расчесывания, так как оно способствует распространению очагов поражения.
Со временем кожа очищается от корочек и остальных элементов. В случае глубокого процесса могут остаться рубцы и шрамы, но чаще всего кожная поверхность такая же, как и до болезни.
При хроническом течении на локтях образуются участки гиперкератоза – сухой утолщенной кожи, склонной к трещинам и шелушению.
Выделяют несколько вариантов экзем:
- истинную;
- микробную;
- профессиональную;
- детскую;
- себорейную.
На локтях чаще возникает истинная или профессиональная экзема (вследствие контакта едких веществ с руками). Если произойдет присоединение инфекции, процесс примет микробный характер. Себорейная форма в этой области почти не встречается, так как эти зоны практически лишены сальных желез. Детская экзема иногда может поражать локти, но чаще бывает на коже лба и щек.
Экзему можно легко спутать с другими кожными болезнями, такими как:
- атопический дерматит;
- псориаз;
- нейродермит;
- красный плоский лишай;
- аллергическая реакция.
Атопический дерматит схож с экземой по проявлениям. Но он всегда начинается в раннем возрасте, в то время как экзематозный процесс может возникнуть в любой момент жизни. Очаги поражения при этом носят больше папулезный характер и имеют размытые границы, асимметричные. А при экземе границы четкие, высыпания симметричные, наблюдается полиморфизм сыпи и мокнущий процесс.
При псориазе нет связи между контактом с раздражающим веществом и началом заболевания. Высыпания представляют собой папулы с чешуйками и тенденцией к слиянию. При экземе сыпь имеет другой характер, и чаще всего удается выявить провоцирующий агент, вызвавший обострение.
При диффузном нейродермите очаги поражения локализуются на локтях и коленях. Но от экземы этой же области их отличают папулезный характер и нечеткие границы.
Экзема на локтевом сгибе от красного плоского лишая отличается проявлениями высыпаний и сопутствующими симптомами. При лишае сыпь мелкопапулезная со склонностью к сливанию очагов. Нередко поражаются слизистые оболочки рта и ногтевые пластины.
Аллергический контактный дерматит имеет схожие проявления с экземой – есть связь с раздражающим фактором, сыпь папулезно-везикулезная на эритематозном фоне. Но при аллергии очаги поражения точно совпадают с зоной контакта с аллергеном. И течение острое, несклонное к хронизации, если нет постоянного взаимодействия с причиной, вызвавшей дерматит.
Отличить экзему от других заболеваний не всегда бывает просто. Поэтому при появлении любых высыпаний нужно обратиться к врачу для постановки правильного диагноза.
Для лечения экземы применяют следующие группы препаратов:
- антигистаминные для купирования клинических симптомов;
- гормональные для снятия воспаления;
- антибактериальные в случаях присоединения вторичной инфекции;
- противогрибковые при грибковой природе заболевания;
- седативные средства;
- местные препараты негормональной природы для подсушивания, снятия зуда, воспаления и т. д.
Помимо этого, для обработки кожи используют антисептические растворы. Они выступают в качестве профилактики инфекционных осложнений и позволяют подготовить пораженную поверхность к нанесению лекарственных средств.
Из антигистаминных средств чаще всего используют:
- Кларитин;
- Супрастин;
- Тавегил;
- Зиртек;
- Зодак и др.
Эти препараты снижают чувствительность кожных рецепторов к раздражителям аллергенной природы и уменьшают явления воспаления.
Гормональные препараты используют в качестве местной терапии, а при необходимости и как системное лечение. Хорошо зарекомендовали себя:
- Адвантан;
- Элоком;
- Целестодерм;
- Тридерм;
- Дермовейт и др.
Гормоны хорошо снимают воспалительные явления, но их нельзя применять долго, так как может развиться привыкание, а позже – синдром отмены.
Для длительного лечения и профилактики обострений назначают местное негормональное лечение. С этой целью активно используют всевозможные пасты, мази, болтушки, такие как:
- ихтиоловая мазь;
- нафталановая мазь;
- средства с дегтем;
- серная мазь или болтушка;
- препараты с цинком в разной форме.
Они хорошо подсушивают и оказывают противовоспалительное действие, а также эффективно снимают зуд. В сухой стадии их применение ограничивают и назначают увлажняющие и ранозаживляющие средства.
При присоединении бактериальной инфекции используют:
- Банеоцин;
- Эритромициновую мазь;
- Тетроциклиновую мазь;
- Синтомицин;
- Стрептоцид и другие антибактериальные средства.
Против грибковой инфекции назначают:
- Экзодерил;
- Флуцинар;
- Ламизил;
- Микосептин и другие.
Тридерм – популярный препарат против экземы, так как содержит в своем составе гормональный, антибактериальный и противогрибковый компоненты.
Так как стрессовые факторы являются одними из основных в развитии экземы, успокоение пациента представляет собой важную задачу. В зависимости от психологического состояния больного назначаются седативные препараты от легких растительных средств до антидепрессантов и транквилизаторов.
В случае сложного эмоционального статуса у пациента ему рекомендуется консультация психотерапевта с последующим назначением адекватной терапии.
Экзема на локтевом суставе чаще всего представляет собой хроническое заболеванием с упорным течением и склонностью к обострениям. Для более успешного лечения и предупреждения рецидивов таким больным рекомендуется:
- придерживаться гипоаллергенной диеты;
- носить одежду и обувь из натуральных материалов;
- пользоваться только гипоаллергенной косметикой;
- домашние работы, связанные с применением бытовой химии, выполнять обязательно в перчатках;
- ежегодно принимать витамины курсами для улучшения иммунитета;
- отказаться от вредных привычек;
- заниматься спортом и вести активный образ жизни для общего оздоровления организма;
- избегать посещения саун, бани и принятия горячего душа;
- пользоваться защитой на солнце во избежание получения солнечных ожогов.
Если экзему на локте вызвали профессиональные раздражители, рекомендуется сменить работу. В противном случае добиться излечения и стойкой ремиссии не удастся.
Экзема – сложное заболевание с длительным течением, которое не так-то просто вылечить. Не стоит заниматься самолечением, чтобы не усугубить ситуацию. При появлении любой сыпи на коже лучше сразу обратиться к дерматовенерологу. Только врач сможет поставить точный диагноз и определить, чем лечить экзему в том или ином случае. Комплексная терапия и ответственный подход больного к своему образу жизни и состоянию – залог эффективного лечения при этом заболевании.
Атопический дерматит (нейродермит, атопическая экзема) – хроническое заболевание аллергической природы, характерным признаком которого являются кожные высыпания, сопровождающиеся интенсивным зудом. Это весьма распространенная болезнь – согласно данным ВОЗ ею страдает около 5-10% населения всего Земного шара. Наиболее часто нейродермит регистрируется у детей.
Считается, что чем раньше появляются симптомы, тем благоприятнее прогноз. Так, в случае, когда атопический дерматит возникает в раннем возрасте, вероятность достижения полной клинической ремиссии максимальна, поскольку у ребенка возрастом до 3х лет под маской этого заболевания может скрываться простая пищевая аллергия, симптомы которой исчезают по мере созревания ферментных систем желудочно-кишечного тракта крохи.
Однако существует и обратная сторона медали: вероятность заболеть аллергическим ринитом или бронхиальной астмой у детей с атопическим дерматитом значительно выше, чем у здоровых.
К сожалению, причины атопического дерматита ученые пока не выяснили. Считается, что в развитии болезни играет роль генетический фактор, обуславливающий повышенную чувствительность иммунной системы к внешним раздражителям. Высыпания на коже у таких лиц могут возникнуть вследствие:
- контакта с аллергенами (шерстью животных, пылью, плесенью, пищевыми или химическими аллергенами);
- острого или хронического стресса;
- климатических изменений (холодный воздух и низкая влажность воздуха приводят к пересыханию кожи);
- резких колебаний температуры воздуха (усиливают зуд);
- чрезмерной чистоплотности (вследствие этого с кожи смывается защитная пленка – эпидермис обезвоживается, появляется сухость и зуд.).
Атопический дерматит характеризуется волнообразным течением с чередованием периодов обострения и ремиссии. Обостряется болезнь после повторного контакта с аллергенами (продуктами питания, шерстью животных, химикатами). Случаи обострений значительно учащаются в холодный осенне-зимний период.
Главным симптомом атопического дерматита является продолжительный интенсивный кожный зуд. В результате почесывания зудящих мест появляются элементы сыпи, которые, в зависимости от внешних характеристик разделяют на 3 вида:
- острая, или временная – в месте высыпаний выделяется жидкость, после чего оно покрывается корочкой (это является признаком инфицирования сыпи);
- подострая, или длительная – элементы сыпи красного цвета, сухие, покрыты чешуйками, сопровождаются выраженным зудом;
- лихенификация – огрубевшие от расчесывания элементы сыпи.
Чем больший участок кожи поражается высыпаниями, тем более выражены симптомы болезни.
Локализация и характер высыпаний зависит от возраста больного:
- дети 2-24 месяцев: элементы сыпи могут располагаться на волосистой части головы, лице, шее, конечностях (особенно в области локтей и коленей), на туловище; под подгузником сыпь обычно отсутствует; в зимние месяцы имеет вид сухих шершавых пятен красного цвета на щеках; нередко элементы сыпи выделяют жидкость и покрываются корочкой;
- дети 2-11 лет: высыпания появляются впервые или отмечались ранее, локализованы на шее, местах сгиба и внутренних поверхностях конечностей; может наблюдаться острая, подострая сыпь или лихенификация; возможно инфицирование вследствие расчесывания;
- старше 12 лет: болезнь протекает в легкой форме, высыпания располагаются на лице, шее, внутренней части локтей и коленей, предплечье, запястье.
Наиболее частым осложнением данного заболевания является инфицирование элементов сыпи патогенной микрофлорой. При присоединении инфекции пораженная кожа приобретает красный цвет, появляется боль, повышается температура.
Неоднократно диагностировались случаи инфицирования элементов атопического дерматита вирусом простого герпеса – отмечалось наличие волдырей, иногда с геморрагическим содержимым, боль в области высыпаний, повышение температуры тела.
Врач выставляет диагноз «атопический дерматит» на основании характерных жалоб больного (описаны выше), данных анамнеза заболевания и наследственного анамнеза (наличие заболеваний аллергической природы у близких родственников), принимая во внимание данные объективного осмотра. С целью уточнения диагноза пациенту может быть назначен анализ крови на уровень IgE, высокие цифры которого говорят о склонности к аллергическим реакциям.
Чтобы уточнить природу аллергена, вызывающего обострения болезни, назначаются аллергопробы.
С целью достижения максимального эффекта пациент должен использовать как медикаментозные, так и немедикаментозные методы лечения.
- регулярное использование увлажняющих кожу лосьонов и кремов;
- ограничение контакта с аллергенами (гипоаллергенная диета, регулярная влажная уборка без применения агрессивных химикатов, ношение гипоаллергенного нательного белья);
- избегание расцарапывания элементов сыпи (с этой целью на участки высыпаний рекомендуется накладывать чистую повязку);
- теплые ванны.
Медикаментозная терапия включает в себя:
- антигистаминные препараты (цетиризин, лоратадин, акривастин, фенистил) внутрь и местно;
- глюкокортикоидные мази (акридерм, фторокорт);
- в тяжелых случаях – глюкокортикоиды внутрь или внутримышечно;
- сорбенты (атоксил, лактофильтрум, сорбекс) с целью детоксикации организма;
- если заболевание обострилось на фоне стресса – седативные препараты (глицисед, валериана, успокоительные сборы);
- в случае инфицирования высыпаний – антибактериальная терапия местно или системно.
Перспективным методом лечения является системная иммунотерапия, или СИТ. Суть ее заключается в том, что в организм вводят постепенно нарастающие дозы конкретного аллергена, вследствие чего иммунная система становится к нему менее чувствительной.
Чтобы предупредить развитие атопического дерматита у будущего ребенка, беременной женщине необходимо внимательно следить за рационом питания – исключить продукты, способные вызвать проявления аллергии.
Для профилактики заболевания у грудных детей следует:
- кормить малыша исключительно грудным молоком или высокоадаптированной смесью до 6 месяцев;придерживаться сроков введения прикорма, вводить блюда именно в рекомендованной специалистами последовательности;
- не перекармливать малыша;
- в случае болезни ребенка предлагать ему только легкоусвояемую пищу, не вводить в рацион новые продукты в этот период;
- в случае предрасположенности крохи к аллергии вакцинировать его только при отсутствии признаков болезни и после 3х-дневного приема антигистаминных препаратов;
- купать малыша с использованием гипоаллергенных моющих средств.
При появлении признаков атопического дерматита у ребенка нужно прежде всего обратиться к педиатру и постараться исключить возможные аллергены, например, пищевые. Взрослым лучше сразу обратиться к дерматологу. Для более точной диагностики причины, вызвавшей дерматит, а также для проведения специфической иммунотерапии требуется осмотр аллерголога.
Со временем кожа очищается от корочек и остальных элементов. В случае глубокого процесса могут остаться рубцы и шрамы, но чаще всего кожная поверхность такая же, как и до болезни.
Проявления аллергии на локтях у детей
Тут несколько иные характеристики, поскольку кожа младенцев и даже детей постарше очень тонкая и чувствительная. Она быстро реагирует на любые раздражители, будь то пыль или соприкосновение с некачественной одеждой.
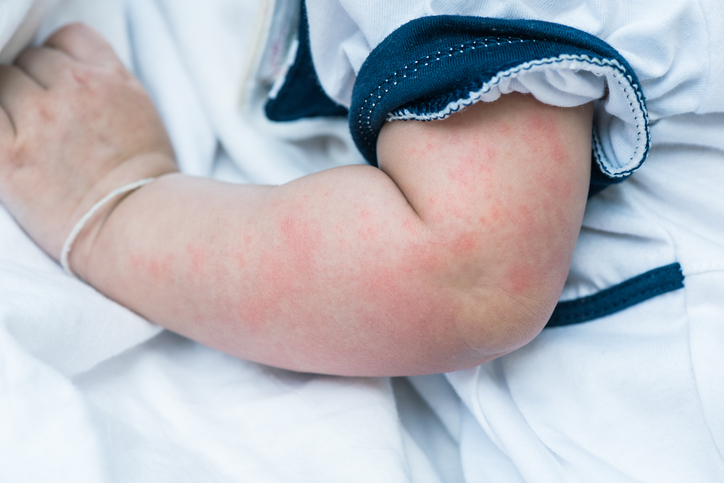
Пищевая аллергия также характерна для детей. Она проявляется по всему телу, но больше всего на локтях и других чувствительных участках. При проявлениях аллергии у ребенка кормящей маме стоит пересмотреть свой рацион и понаблюдать за реакцией младенца. Если после исключения некоторых продуктов-аллергенов все нормализовалось, не стоит есть их еще долго.
Методы избавления от недуга
Высыпания на локтях можно устранить в зависимости от причин болезни. При аллергии важно исключить контакт с раздражителем, а также принимать антигистаминные препараты строго по назначению врача. Кроме них доктором могут быть назначены успокоительные препараты, а также гормоны (если проявления очень сильные).
Легкие формы аллергии также не избавляют от применения средств, особенно это касается мазей и кремов. Врач может назначить Фенистил, Тавегил и др. Данные препараты выпускают в виде кремов и спреев для местного применения. Внутрь можно принимать Тавегил, Лоратадин, Зиртек, Кистин. Дозировки антигистаминов подскажет аллерголог.
Кроме того, у всех лекарств есть противопоказания и побочные эффекты. Даже если пациент исследовал все материалы, представленные в аннотации к лекарству, следует помнить о непредсказуемых последствиях. Поэтому необходимо оюращение к врачу.
Дерматит на локтях лечат и местно. Это примочки, народные средства на основе чистотела, ромашки. Важно придерживаться особой диеты с исключением из рациона аллергенов.
Диагностика
Доктор назначит пробы на разные аллергены, но проводить их нужно в период затишья, когда кожа реагирует меньше всего. Процесс проведения анализов безболезненный, а результаты будут готовы в течение нескольких дней. Кстати, противопоказаниями проведению проб являются инфекционные заболевания, грибок. Прежде, чем проводить анализы на аллергию, следует исключить данные недуги.
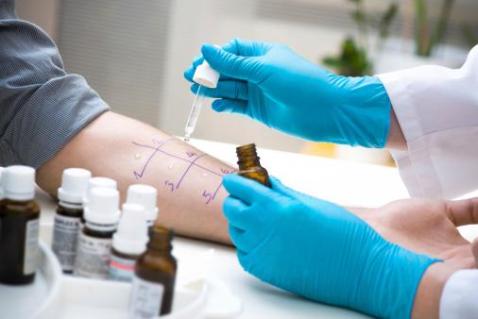
Доктор уже при визуальном осмотре сможет сказать, какого характера поражения кожи на локтях. При этом на стадии проведения соскобов и анализов, больному назначат первоначальное лечение, а уже после подтверждения диагноза – окончательное.
Диабет и иные болезни
При этом заболевании кожные проблемы возникают чуть ли не на начальной его стадии. Выявляет проблему и лечит пациента врач-эндокринолог. Глюкоза, которую не может переработать организм, откладывается на стенках сосудов, что приводит к нарушению процессов метаболизма, возникает сыпь на локтях.
Помимо страшных болезней, пятна на локтях сигнализируют об авитаминозе, последствиях переохлаждения, неправильно подобранной одежде (тесная, жесткая). Стоит исключить такие воздействия, чтобы оценить ситуацию. Если пятна разрастаются, чешутся или болят, важно как можно скорее обратиться к специалистам.
Высыпания на локтях можно устранить в зависимости от причин болезни. При аллергии важно исключить контакт с раздражителем, а также принимать антигистаминные препараты строго по назначению врача. Кроме них доктором могут быть назначены успокоительные препараты, а также гормоны (если проявления очень сильные).
Патологии инфекционного характера
Заразные болезни по симптоматике схожи между собой, причиняют дискомфорт и не проходят самостоятельно.
- Чесотка. Подкожный клещ проделывает тоннели, в которых скапливаются продукты его жизнедеятельности. Движение паразитов вызывает сильный зуд, особенно ночью, появляются красные точки и пятна, заметны парные входы на поверхности. Если болезнь не лечить, инфекция поразит обширные участки тела, начнут появляться язвочки, провоцируя воспаление.
- Лишай. Есть много разновидностей болезни, которые имеют вирусную или грибковую природу. Характерными признаками являются красные сухие пятна на локтях и других участках тела, выпуклая овальная окантовка или обычное шелушение. Патология может перейти в хроническую форму с ремиссией и обострением. Тяжесть болезни зависит от конкретной разновидности лишая, индивидуальных особенностей организма.
- Микоз. Локтевые сгибы с внутренней и внешней стороны нередко поражают грибки. Споры вызывают шелушение, покраснение или потемнение кожи, зуд, может появиться мелкая сыпь. Для постановки диагноза необходимо провести лабораторные исследования, чтобы безошибочно определить инфекцию и назначить соответствующие препараты.
Псориаз
Заболевание носит хронический характер. В состоянии обострения характеризуется появлением чешуек, после отслоения которых заметны бляшки с гладкой поверхностью. Чтобы продлить состояние ремиссии больным необходимо придерживаться строгих правил.
- переедание;
- преобладание в рационе жирной и острой пищи;
- алкоголь;
- холод;
- стресс, переутомление, недосыпание;
- бытовая химия;
- ухаживающая косметика;
- прием лекарств.
Начинать лечение необходимо, как только чешутся локти, и появились красные пятнышки на коже.
Возможные заболевания
Правильная диагностика позволит выявить нарушения в кожном покрове или во внутренних системах организма, так как симптомы многих болезней первоначально локализуются на локтях. Часто эти патологические состояния имеют не дерматологическую причину происхождения, а инфекционную или эндокринную.
Что означает сыпь на локтях?
Наличие сыпи на коже является признаком основного заболевания, которое может варьировать от легких нарушений до серьезных проблем со здоровьем, требующих неотложной медицинской помощи. Высыпания могут чесаться и встречаться на разных частях тела, при этом чаще всего на спине, ягодицах, коже головы, коленях и локтях.
Сыпь иногда указывает на непереносимость клейковины (глютена) у некоторых людей, состояние, известное в медицине как целиакия. На внутренней стороне локтей может являться симптомом контактного дерматита, псориаза, атопической экземы, аллергии, импетиго или крапивницы. Обнаружение основной причины поможет в лечении.
Сыпь является изменением кожи, которое влияет на ее цвет, внешний вид и текстуру. Сыпь может быть локализована в одной части тела или охватывать всю кожу. Сыпь может привести к тому, что кожа изменит свой цвет, станет горячей, неровной, сухой, потрескавшейся или покрытой волдырями.
Давайте будем совместно делать уникальный материал еще лучше, и после его прочтения, просим Вас сделать репост в удобную для Вас соц. сеть.