Доброго времени, многим будет интересно разобраться в своем здоровье и близких, и поведую Вам свой опыт, и поговорим мы о Кровь при запоре. Скорее всего какие-то детали могут отличаться, как это было с Вами. Внимание, что всегда нужно консультироваться у узкопрофильных специалистов и не заниматься самолечением. Естественно на самые простые вопросы, можно быстро найти ответ и продиагностировать себя. Пишите свои вопросы/пожелания в комменты, совместными усилиями улучшим и дополним качество предоставляемого материала.
У каждого человека свои биоритмы. Иногда эти ритмы нарушаются, что приводит, например, к запорам. Многие люди несерьёзно относятся к проктологическим проблемам, однако, эти проблемы могут серьёзно навредить здоровью.
Не существует единого для всех людей стандарта частоты опорожнения кишечника. Если в области живота не ощущается дискомфорт, то естественной частотой дефекации можно считать как несколько раз в день, так и всего три раза в неделю.
Кровь в испражнениях нередко свидетельствует о серьёзном нарушении в работе или опасном заболевании ЖКТ. Консистенция экскрементов и цвет кровянистых вкраплений в них помогают определить, какая именно часть желудочно-кишечного тракта повреждена.
Куда обратиться за помощью?
К доктору следует обратиться при первых же симптомах нарушения работы желудка и кишечника. Проктолог – это врач, который специализируется на заболеваниях сигмовидной и прямой кишки.
В каких случаях требуется неотложная медицинская помощь:
- Кровотечение усиливается, больному не удаётся остановить его самостоятельно;
- Рвота с кровью, сильная и обильная рвота;
- Гематомы, кровотечение из носа;
- Общая слабость во всём теле;
- Резкая боль в животе, при этом высокая температура.
Как диагностируется ректальное кровотечение?
Существуют следующие методы диагностики:
- Колоноскопия;
- Ирригоскопия.
Они широко применяются при диагностике самых разных заболеваний кишечника, включая и онкологию.
В дополнение к ним могут потребоваться лабораторные методы:
- Анализ кала и крови;
- УЗИ;
- Рентгенография.
Как возникает запор?
Запором считают задержку дефекации, начиная с 48 часов, кроме того, неполное или затруднённое освобождение кишечника.
Человек начинает испытывать дискомфорт, когда подобная ситуация становится регулярной и кишка постоянно неестественным образом растянута. Такое состояние указывает на различные расстройства. Чтобы привести прямую кишку в естественное состояние, может потребоваться продолжительное лечение.
Различают несколько путей развития запоров:
-
Атонический – из-за слабого тонуса гладкой мускулатуры в стенках толстого отдела кишечника. Слабые мышцы плохо справляются со своей задачей по проталкиванию фекальных масс вниз по кишке;
- Спастический – результат избыточного тонуса некоторых участков кишечника. В этих местах начинаются спазмы, которые мешают опорожнять кишечник. Как правило, именно этим путём развивается запор при эмоциональном перенапряжении, а также при отравлениях.
- Дискинетический, он же неврогенный – то, что в быту обычно называется «на нервной почве»: сильные стрессы, эмоциональное перенапряжение в результате конфликтных ситуаций и не только, из-за всего этого развиваются неврозы.
- Основные причины из-за которых идет кровь из заднего прохода
- Появление алой крови при дефекации
- Кровь при поносе
- Кровяные сгустки в фекалиях
- Какие меры предпринять
- Кровотечения могут быть ложные
- Методы самодиагностики
- Исследования проктолога
- Ректальные свечи и лечение с их использованием
- Операционные методы
- Лечение с помощью средств народной медицины
- Травы при кровотечениях сзади
- Питание при кровотечениях во время дефекации
- Профилактика
- Прогноз
- отсутствует необходимость в госпитализации;
- безболезненность и быстрота процедуры;
- вероятность возникновения рецидивов сведена к минимуму;
- краткость послеоперационного периода.
- соблюдать питьевой режим;
- употреблять кисломолочные продукты;
- увеличить количество круп в рационе;
- отдавать предпочтение черному хлебу.
- салаты со свеклой;
- тыквенные семечки использовать в рецептуре блюд;
- морковные салаты;
- чернослив и компоты из сухофруктов.
- принятие ванночек с небольшим количеством раствора марганцовки, при геморрое;
- ванночки с добавлением настоя ромашки и зверобоя, смешанных в пропорции 1 к 1, в случае возникновения анальных трещин;
- применение микроклизм с ромашкой (30г травы цветков ромашки заварить стаканом кипящей воды, остудить, настоять в течение 2 часов, ввести в заднепроходное отверстие с помощью кружки Эсмарха) при колитах, трещинах геморроидальных внутренних проявлениях;
- если у пациента гельминты – их выводят с помощью применения раствора из репчатого лука: измельченную головку репчатого лука на ночь заливают теплой кипяченой водой, утром процеживают и выпивают жидкость на голодный желудок;
- избавиться от солитера можно, используя простейшие доступные продукты – чеснок и молоко: необходимо съесть 10 головок чеснока и запить стаканом молока, после чего, спустя 40 минут, принять слабительное средство (правда, такая методика подойдет не всем);
- применение тампонов, смоченных облепиховым маслом (облепиха – эффективное противовоспалительное и кровоостанавливающее средство), в качестве примочек к анальному отверстию;
- для борьбы с полипами в кишечнике, используют чистотел: отвар травы применяют для клизм, а настой (1 к 4) пьют за 10-15 минут до еды, утром;
- корни хрена, смешанные с медом (1 к 1), принимают по чайной ложке трижды в день – также для устранения полипов;
- апельсиновая кожура, сваренная в кипятке, послужит прекрасным средством против кровотечений: можно как кушать кожицу фрукта, так и добавить в отвар сахар и пить небольшими порциями, 3 раза в день;
- остановить сильное кровотечение поможет общеизвестное кровоостанавливающее средство – крапива: сухую траву (30 г) следует заварить кипятком (200 мл), остудить и принимать трижды в день по 1 ст. ложке, до еды.
- скрутив бумагу конусообразно, в нее необходимо залить травяной настой или охлажденную, после кипячения, воду;
- поместить конус в морозильник;
- после замерзания, вставить в заднепроходное отверстие, соблюдая аккуратность.
- Залить 40 г пшеничных отрубей 200 мл горячего молока. Наставить 40 минут, а утром на голодный желудок выпить 100 мл отрубей. Длительность курса 30 дней.
- Ежедневно принимать настой, полученный из 10 г льняного семени и 200 мл кипятка. Настаивать 4-5 часов, а после выпить всю норму вечером перед сном.
- Принимать каждый день по 10-20 г сока алоэ 3 раза в сутки. Длительность курса – 1-2 месяца.
- Алиментарный. Это результат дегидратации организма в результате малого потребления вода или выделения ее через почки в повышенном количестве. Объем каловых масс снижается, плотность при этом растет даже при малом потреблении пищи.
- Механический. Формируется в процессе нарушения продвижения химуса по кишечнику.
- Дискинетический. Это результат функциональных нарушений в кишечнике.
- Солевые слабительные – Дюфалак, Форлакс.
- Лекарства, стимулирующие секрецию кишечника — Сеннаде, Бисакодил, сульфат магния.
- Препараты, увеличивающие объем содержимого в кишечнике — Фиберлок, Лактулоза, Сорбитол.
- Средства, размягчающие кал (касторовое, вазелиновое, оливковое масла).
- Дизентерия. Она образуется при проникновении в ЖКТ бактерий Shigella, поражающих нижние отделы толстого кишечника. Для патологии свойственна боль схваткообразного характера, частые дефекации с кровью, слизью и гноем. Пациента беспокоят явные симптомы интоксикации – озноб, боль в мышцах и суставах, температура тела 39-39,9 градусов, слабость.
- Амебиаз. Это протозойный инфекционный процесс, на развитие которого оказывают влияние амебы. Они поражают толстый кишечник и приводят к жидкому стулу, в котором можно увидеть гной, кровь, слизь. При отсутствии адекватной терапии болезнь может перейти в вялотекущую стадию с формированием хронических язв.
- Балантидиаз. Патологический процесс формируется при активности в ЖКТ балантидий. Симптомы болезни схожи с амебиазом, имеют слабо выраженный характер или практически отсутствуют. Однако в некоторых случаях возможна длительная диарея с кровянистыми выделениями.
- Залить 40 г пшеничных отрубей 200 мл горячего молока. Наставить 40 минут, а утром на голодный желудок выпить 100 мл отрубей. Длительность курса 30 дней.
- Ежедневно принимать настой, полученный из 10 г льняного семени и 200 мл кипятка. Настаивать 4-5 часов, а после выпить всю норму вечером перед сном.
- Принимать каждый день по 10-20 г сока алоэ 3 раза в сутки. Длительность курса – 1-2 месяца.
- Белки – 100 г, при чем 55% отводится под животные, а 45% приходится на растительные.
- Углеводы – максимальная доза 450 г.
- Жиры – 100 г, разделенные в соотношении 70/30 между животными и растительными.
- Поваренная соль – 10-15 г.
- Норма ежедневной калорийности – 2900 ккал.
- Норма жидкости – 1,5 л.
- неправильное питание;
- злоупотребление алкоголем;
- перенапряжение мышц таза;
- постоянные запоры, мешающие нормально покакать;
- несоблюдение норм гигиены.
- Обеспечение бесперебойной работы кишечника. Этому способствуют растительные продукты, обогащенные клетчаткой, которая смягчает каловые массы и уменьшает риск возникновения трещин заднего прохода.
- Употребление достаточного количества жидкости. При геморрое не рекомендуются напряжения при акте опорожнения, поэтому кал не должен быть плотным – вода имеет особое значение в решении этой проблемы.
- Дробность питания. Продукты нужно употреблять строго по времени, чтоб кишечник привык к новому режиму.
- Крупы: гречневая, овсяная, перловая, ячневая, отруби.
- Хлеб грубого помола, отруби.
- Овощи свежие, запеченные или паровые. Полезнее всего свекла, морковка, кабачки, брокколи, помидоры, огурцы, цветная капуста.
- Спелые фрукты: абрикосы, цитрусовые, яблоки, бананы, сливы.
- Сухофрукты: чернослив, курага, изюм.
- Постное мясо или рыба в паровой обработке.
- Масло растительное: оливковое, льняное.
- Молоко и кисломолочные продукты.
- Полезные напитки: свежевыжатые соки, ягодные морсы, зеленый чай, чистая вода.
- жирные, жареные, острые продукты;
- консервированные продукты;
- хлеб пшеничный;
- сладкие продукты с жирными кремами и сливками;
- сладкие напитки, такие как кисель или какао;
- крепкий чай, кофе;
- все виды бобовых, редис, редька, репа, белокочанная капуста;
- алкогольные продукты;
- рис и манка.
- Большое количество овощных супов.
- Хлеб грубого помола цельнозерновой.
- Каши на воде с добавлением масла, меда и фруктов.
- Нежирное мясо курицы или рыба, но только 2 раза в неделю.
- Кисломолочные продукты.
- В случае экстренной необходимости с помощью или слабительных средств избавиться от накоплений в прямой кишке. Не применять эти методы на регулярной основе.
- Соблюдать режим питания, при необходимости обратиться за консультацией к диетологу.
- Активный образ жизни способствует гармоничному взаимодействию систем всего организма.
- Своевременные профилактические осмотры у врача, с целью преждевременного выявления заболевания.
- воспалительный процесс;
- новообразования ─ опухоли, полипы;
- эрозии, язвы;
- хрупкость сосудистых стенок;
- патогенные микроорганизмы.
- кровь со слизью ─ , колиты, опухоли;
- капли и прожилки алого цвета на поверхности, не смешанные с калом, ─ геморрой, трещины ануса, криптит;
- вкрапления крови ─ гельминты;
- прожилки, перемешанные с калом, ─ хронические заболевания кишечника, запоры;
- черный кал ─ кровотечения в верхних отделах ЖКТ;
- яркий коричневый оттенок испражнений ─ патология тонкого кишечника.
- Атонический. Вследствие снижения функции кишечника, нарушается процесс продвижения каловых масс. Толстая кишка имеет в результате недостаточный тонус гладкой мускулатуры стенок, что и характерно для атонического механизма.
- Спастический. В случае чрезмерно высокого тонуса на определенных участках кишечника, возникает спазм, который и препятствует нормальному процессу дефекации. Чаще всего именно этот механизм возникновения запоров характерен вследствие нервных перенапряжений или отравлений организма.
- Алиментарный. Имеет место при развитии процесса общего обезвоживания организма.
- Механический. Процесс нарушения моторики и перистальтики
- Неврогенный или дискинетический. Характерными причинами развития есть стрессы и нервные расстройства, перенапряжения и конфликты, неврозы.
Факторы, которые служат помехой для дефекации:
-
Алиментарный, который возникает в результате общего обезвоживания организма;
Механический – когда не в порядке перистальтика и моторика кишечника;
Причины появления крови в кале при запоре:
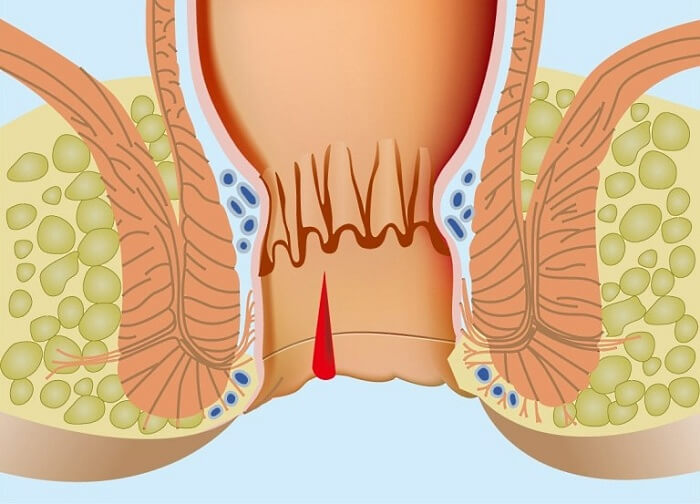
Случается, что человек вдруг обнаруживает у себя кровянистые выделения из заднепроходного отверстия. Такой тревожный симптом ни в коем случае не должен оставаться незамеченным или игнорируемым. Ведь кровь из ануса – опасный признак, свидетельствующий о вероятном серьезном заболевании.
Вне зависимости от количества выделяемой во время стула крови, следует немедленно обратиться к врачу, для выяснения причины такого явления. Ведь кровь при опорожнении кишечника – это просьба организма о помощи.
Не стоит легкомысленно относиться к подобной симптоматике, даже если она внезапно прекратилась.
Обращение к специалисту, в любом случае, необходимо, поскольку заболевание могло просто перейти в скрытую, хроническую форму.
Операционные методы
Если проблема вызвана геморроем, существует отличная возможность удаления геморроя, при помощи лазерной терапии. Этот метод, современный и безболезненный, поможет решить проблему аккуратно и надолго.
Рекомендована такая методика в запущенных случаях. Она состоит в том, что больному прижигают сосуды прямой кишки, используя лазерное воздействие, таким образом, причина кровотечения устраняется.
К сожалению, лазерный метод лечения в России пока не слишком распространен, и многие пациенты прибегают к консервативному методу – операционному вмешательству.
Питание при кровотечениях во время дефекации
Если у человека возникли вышеперечисленные симптомы, следует внести серьезные изменения в рацион питания:
При возникновении запоров, употреблять блюда с легким слабительным эффектом:
Лечение с помощью средств народной медицины
Множество людей задаются вопросом: как в домашних условиях избавиться от геморроидальных кровотечений? Начальная стадия геморроя лечится народными методами, так что такой подход вполне закономерен.
Целители достигают в лечении неприятной проблемы высокой эффективности, практически гарантируя положительный результат такого подхода. Однако, довольно рискованно применять народные методы без наблюдения компетентного специалиста.
Лучше воспользоваться рецептами целителей, в качестве вспомогательных средств, при назначенной доктором профессиональной терапии.
Наиболее популярные народные методики представлены следующими рекомендациями:
Чтобы эффективно устранить кровянистые выделения, очень часто применяют свечи из льда, приготовляемые таким способом:
Такой способ хорош в тех случаях, когда у больного нет воспалительного процесса. Если же таковой имеется, подобные процедуры категорически запрещены.
Вне зависимости от количества выделяемой во время стула крови, следует немедленно обратиться к врачу, для выяснения причины такого явления. Ведь кровь при опорожнении кишечника – это просьба организма о помощи.
Народные методы лечения
Чтобы восстановить потерянную кровь с каловыми массами нужно использовать следующие средства нетрадиционной медицины:
Механизм развития кровотечения при запоре
Главная причина появления запоров – нарушенная регуляция моторики кишечника, в результате которой становится непродуктивной двигательная активность сигмовидной кишки. Она не дает каловым массам полноценно продвигаться, и происходит их застой. У взрослого человека позывы к дефекации появляются утром после трапезы, так как возникает гастроцекальный рефлекс.
Внимание! Весь описанный процесс находится под контролем ЦНС, а человек в состоянии его подавит, если нарушит одно из звеньев процесса, тем самым, сознательно вызовет запор.
Если рассматривать эту проблему с патогенетической точки зрения, то существуют следующие типы запора:
Медикаментозная терапия
Лекарства во время кровотечения при запоре выбирают с учетом причины развития данной симптоматики и индивидуальных особенностей организма.
Важно! Слабительные медикаменты показаны только на начальном этапе терапии, когда возникают кровные сгустке в каловых массах. Тогда они будут размягчаться и выводится.
Эффективны следующие группы слабительных препаратов:
Инфекционные причины
Кровь при запоре может возникнуть под влиянием следующих инфекционных причин:
Примерное меню диеты при обострении болезни
При заболеваниях кишечника, в том числе и геморрое, рекомендован диетический стол №3. Он назначается для восстановления нарушенной функции кишечника и нормализации обменных процессов. Структура такой диеты от геморроя на каждый день должна включать продукты, содержащие:
С болью при дефекации
Кровавый стул, сопровождающийся болями, однозначно свидетельствует о геморрое. Причин появления этого недуга много:
Геморрой лечится быстро и не имеет осложнений при своевременном обращении к врачу. Иногда боли при дефекации являются симптомами более серьезных заболеваний, среди которых более опасное – рак прямой кишки. Вы вряд ли сможете самостоятельно его диагностировать, поэтому не тратьте время на самолечение и проконсультируйтесь у специалиста. Все болезни прямой кишки должны излечиваться под строгим наблюдением врача.

Алая кровь на туалетной бумаге после опорожнения
Болезни прямой кишки могут сопровождаться следами крови на бумаге после дефекации. Часто это признаки наружного геморроя, который требует скорейшего лечения. Если этот вариант – не ваш случай, то такие симптомы указывают на то, что у вас образовались трещинки заднего прохода. Отсутствие болей при дефекации означает, что ничего страшного нет, а трещинки появились из-за неправильного соблюдения гигиены или других внешних обстоятельств. В этом случае можно приобрести мазь и смазывать поврежденные участки ежедневно до полного излечения.
При наличии болей и установления более точного диагноза необходимо приглядеться к цвету крови, ведь она может выглядеть по-разному. Яркая, алая кровь из заднего прохода при дефекации – признак трещины в анальном проходе. Цвет, приближенный к коричневому, означает, что воспален кишечник. Черный цвет крови грозит таким заболеванием, как цирроз, рак желудка, гастрит. Установить правильный диагноз сможет только врач.

При геморрое, запорах и трещинах
Основные принципы диеты при геморрое и запорах:
Рацион питания при геморрое построен на разрешенных продуктах:
Чтобы не возникали запоры, рекомендуется исключить то, что нельзя есть при геморрое:

Профилактика запоров
Профилактика запоров необходима для исключения возможности обострения заболевания, возможных осложнений и приобретения хронической формы.
Основные правила профилактики запоров:
Кровь в стуле появляется в результате нарушения целостности слизистой оболочки ЖКТ, повреждения мелких и средних кровеносных сосудов.
Причин, вызывающих кровотечение разной интенсивности, бывает несколько :
Кровь в каловых массах не всегда бывает видимой. Скрытая кровь обнаруживается при проведении анализов. По ее количеству, цвету, расположению (на поверхности калового комка или по всей массе) предполагают о развитии тех или иных заболеваний пищеварительной системы.
Наиболее распространенные патологии, при которых в кале содержится кровь, ─ , . Незначительными кровотечениями сопровождаются доброкачественные и злокачественные опухоли (рак, полипы), криптит (закупорка анальных пазух прямой кишки).
Инструментальные методы диагностики позволяют с точностью определить наличие патологического очага, его локализацию, оценить степень поражения и риски прогрессирования болезни. Эндоскопия дает возможность провести биопсию ─ взятие образцов тканей для микроскопического исследования и определения характера новообразований.
Какие заболевания можно предположить по кровянистому калу:
Профилактические меры
Вышеописанные процедуры не могут носить постоянный характер. Их нужно использовать только в экстренном случае.
Активная жизнь, отказ от вредных привычек, постоянное занятие спортом – рекомендации, обеспечивающие нормальное функционирование всех систем и органов, включая ЖКТ.
Периодически следует обследоваться, своевременно лечить болезни ЖКТ. В группу риска входят пациенты, страдающие от язвы и гастрита.
Если пациенту назначается оперативное лечение, предварительно проводится его подготовка. Выбор хирургической манипуляции зависит от поставленного диагноза.
Если вышеописанная клиника угрожает жизни пациента, проводится внеплановая операция.
Радикальные методы терапии применяются, если к рассматриваемым симптомам присоединяются дополнительные признаки. В остальных случаях пациентам помогает восстановиться грамотно назначенная диетотерапия.
Биологические часы каждого организма индивидуальны. Запор – это следствие нарушения процесса пищеварения. Проктологические недуги могут нести серьезную угрозу человеческому здоровью.
Невозможно выделить единую, верную частоту дефекации. Если человек не имеет дискомфортных ощущений в области кишечника, то нормой может быть опорожнение как несколько раз в течение суток, так и трижды на протяжении недели.
Наличие крови в каловых массах это один из признаков возможного нарушения или серьезного заболевания желудочно-кишечного тракта (ЖКТ).
От цвета кровяных выделений, густоты и насыщенности каловых масс, может зависеть предварительное предположение о нарушение целостности в определенной части ЖКТ. Точное определение причины, сложности и вариантов лечения заболевания можно выявить, только обратившись к специалисту.
Механизм возникновения запора
Задержка стула по истечении 48-ми часов уже относится медиками к запору. Может иметь место недостаточно полное или опорожнение с затруднениями.
Накопление каловых масс, в прямой кишке происходит до определенно необходимого объёма. Далее, происходит закономерный процесс давления на стенки прямой кишки, что и должно заканчиваться естественной дефекацией. Если этого не происходит, прямая кишка расширяется. Очевидно, что для следующего позыва к дефекации давление становится сильнее, как и размер уже расширенной прямой кишки.
Если такая ситуация будет повторяться часто, а прямая кишка постоянно будет иметь неестественный, увеличенный размер, очевидны различные нарушения. Для того чтобы прямая кишка приобрела свой прежний вид, а человек перестал ощущать дискомфорт иногда необходим длительный курс лечения.
Выделяют следующие механизмы возникновения запоров:
Пути образования затрудненного акта дефекации:
Как оказать себе первую помощь?
При сильной боли можно принять обезболивающие препараты. Можно делать прохладный компресс в область воспаления. Использовать марганцовку на марлевой повязке, для дополнительного охлаждения использовать лед.
Нельзя тужиться при запоре, чтобы избегать сильных кровотечений.
Чтобы уменьшить болевые ощущения можно делать ванны с тёплой водой (добавить отвары трав, чаще подмываться).
 Полезно будет поставить клизму для очистки кишечника, что способствует заживлению ран.
Полезно будет поставить клизму для очистки кишечника, что способствует заживлению ран.
Запор с кровью в кале наблюдается при развитии в органах ЖКТ у взрослых пациентов или детей серьёзного заболевания.
Кровь появляется как в кале, так и на белье, туалетных салфетках. При возникновении такого явления рекомендуется пройти комплексное обследование.
Свечи, снимающие воспаление геморроидальных узлов, уменьшающие кровотечение и степень выраженности запоров:
Давайте будем совместно делать уникальный материал еще лучше, и после его прочтения, просим Вас сделать репост в удобную для Вас соц. сеть.