Доброго времени, многим будет интересно разобраться в своем здоровье и близких, и поведую Вам свой опыт, и поговорим мы о Холера: путь передачи, источник, симптомы, профилактика. Скорее всего какие-то детали могут отличаться, как это было с Вами. Внимание, что всегда нужно консультироваться у узкопрофильных специалистов и не заниматься самолечением. Естественно на самые простые вопросы, можно быстро найти ответ и продиагностировать себя. Пишите свои вопросы/пожелания в комменты, совместными усилиями улучшим и дополним качество предоставляемого материала.
Холера – острая антропонозная инфекционная болезнь, характеризующаяся гастроэнтеритическими проявлениями, нарушениями водно-электролитного обмена, обезвоживанием, токсикозом, возникновением в тяжелых случаях гиповолемического шока и острой почечной недостаточности.
Возбудителем является холерный вибрион – Vibrio cholerae. Имеет вид изогнутых палочек размерами 1,5–3,0 мкм в длину и 0,2–0,6 мкм в ширину, спор и капсул не образует. Подразделяется на 2 биовара: 1) классический – Vibrio cholerae asiaticae;2) Эль-Тор –Vibrio cholerae eltor. Существует мнение, что между биоварами нет существенных различий. Холерные вибрионы содержат соматические термостабильные О-антигены и жгутиковые термолабильные Н-антигены. Оба биовара по О-антигену подразделяются на 3 серологических варианта: Огава, Инаба, Гикошима. На основании чувствительности к холерным фагам выделяют 8 фаговаров классического вибриона и вибриона Эль-Тор. Холерные вибрионы обладают несколькими токсическими субстанциями. При разрушении возбудителей образуется термостабильный эндотоксин. Вирулентность в значительной мере связана с продукцией термолабильного экзотоксина. По способности к продукции экзотоксина популяция холерного вибриона весьма разнородна и в ней выделяются как высокотоксигенные, так и нетоксигенные вибрионы. Для вибрионов Эль-Тор характерной является высокая вибриоциногенность, т. е., способность продуцировать вещества (вибриоцины), обладающие бактерицидными свойствами в отношении энтеробактерий. В последние годы все чаще выделяются холерные вибрионы, обладающие устойчивостью к антибиотикам.
На поверхности арбузов и помидоров вибрионы Эль-Тор отмирают через 8 ч. В воде открытых водоемов возбудитель холеры способен переживать несколько месяцев. Губительное действие оказывают на вибрионов высушивание, кипячение (погибают через несколько секунд), кислая среда и дезинфицирующие средства в обычных концентрациях. Во внешней среде холерные вибрионы сохраняются в течение различного времени. При комнатной температуре в мясных, рыбных продуктах и на поверхности овощей возбудитель обнаруживается от 2 до 5 суток. При благоприятных температурных условиях и реакции среды холерные вибрионы в мясных и молочных продуктах не только сохраняются, но и размножаются. В условиях рассеянного дневного света при температуре 20-26
Инкубационный период– составляет от нескольких часов до 5 дней, чаще – 1–2 дня.
Механизм передачи– фекально-оральный.
Пути и факторы передачи.В качестве факторов передачи выступают пищевые продукты, предметы обихода и вода. Из пищевыхпродуктов наибольшее значение в передаче инфекции имеют изделия из рыбы, моллюски, устрицы, креветки, молоко и молочные продукты, кондитерские изделия. Бытовой фактор (предметы обихода) способствует распространению холерных вибрионов: при уходе за больным холерой; в коллективах, находящихся в неблагоприятных санитарно-гигиенических условиях (теснота, скученность, отсутствие водопровода и канализации и т.д.); среди лиц, не соблюдающих санитарно-гигиенические правила (пациенты учреждений психиатрического профиля, домов престарелых и т.д.). Водный фактор играет ведущую роль в распространении холерных вибрионов. Это определяется многими обстоятельствами, важнейшие из которых: холерные вибрионы неизбежно попадают в открытые водоемы в составе сточных жидкостей; отмечается высокая устойчивость вибрионов Эль-Тор в водной среде; происходит интенсивное загрязнение воды открытых водоемов поверхностно-активными веществами, сдвигающими рН среды в щелочную сторону (благоприятную для вибрионов); вибрионы попадают в организм рыб, устриц, моллюсков и других обитателей водоемов, что способствует сохранению их жизнеспособности в течение длительного времени; наблюдается трансформация вибрионов в LС), существенно повышающая их возможности противостояния неблагоприятным факторам окружающей среды.
Восприимчивость и иммунитет. Популяция людей характеризуется выраженной неоднородностью по восприимчивости к холере. Исход заражения зависит от состояния макроорганизма, дозы возбудителя и наличия иммунитета против этой инфекции. В наибольшей мере заболеванию подвержены лица со сниженной кислотностью желудочного сока, болеющие анацидными гастритами, отдельными формами анемии, пораженные гельминтами. Экспериментальными исследованиями показано, что инфицирующая доза (ИД50) классического холерного вибриона составляет 10 8 –10 9 микробных клеток. Предварительное введение бикарбоната натрия снижало инфицирующую дозу примерно на 10 4 –10 6 вибрионов. Восприимчивость может повыситься при быстром опорожнении желудка, что имеет место при приеме больших количеств пищи и воды. Перенесенное заболевание холерой оставляет относительный иммунитет.
Проявления эпидемического процесса.Известно 6 опустошительных пандемий классической холеры, наблюдавшихся в течение 150 лет (1816–1960 гг.). С начала 60-х годов ХХ в. пандемическое распространение получила холера Эль-Тор. Наиболее неблагополучным по заболеваемости холерой был 1991г., в течение которого в мире было зарегистрировано более 500000 больных холерой. В последние годы заболевания холерой выявляются в 65–74 странах мира, и ежегодно заболевает примерно 143–293 тысячи больных. Летальность составляет 3,6–4,3%. Наиболее существенные эпидемиологические особенности современной холеры: 1) первичный эндемичный регион холеры Эль-Тор расположен на островах Индонезии (основной очаг классической холеры приурочен к территории Юго-Восточной Азии); 2) в распространении вибрионов Эль-Тор ведущая роль принадлежит водному фактору; 3) после заноса холеры Эль-Тор на территорию, ранее свободную от нее, эта инфекция способна «укореняться» и в течение длительного времени становиться эндемичной для данной территории. Территории риска – заболевания холерой преимущественно встречается в странах Африки, Юго-Восточной Азии, Южной Америки. В европейских странах отмечаются, в основном, завозные случаи – от 18 до 47 заболеваний в год. В Беларуси в течение многих лет завозных случаев не наблюдалось. Время риска – заболеваемость холерой Эль-Тор повышается в теплое время года, что связано с активизацией механизма передачи. Группы риска – на эндемичных территориях чаще болеют дети, так как взрослое население приобретает иммунитет в результате многократных встреч с возбудителем; при заносе возбудителя на ранее свободные от него территории в эпидемический процесс преимущественно вовлекаются лица в возрасте 20–50 лет.
Факторы риска.Недостаточный уровень гигиенических навыков и знаний, скученность, низкий уровень коммунальной благоустроенности, пребывание на эндемичной территории.
Профилактика.На основании результатов анализа эпидемиологической информации разрабатывают и ежегодно корректируют планы по профилактике заноса и распространения холеры. Их основу составляют санитарно-гигиенические мероприятия, направленные на обеспечение населения доброкачественной питьевой водой и эпидемически безопасными пищевыми продуктами. Важное место отводится созданию материально-технической базы и накоплению материальных ресурсов, необходимых для проведения противохолерных мероприятий. Проводится специальная подготовка различных категорий медицинских работников по эпидемиологии, лабораторной диагностике, клинике, лечению, патологической анатомии и мерам борьбы с холерой. Определяется порядок использования медицинских учреждений в случае появления заболеваний холерой. Ведется санитарно-просветительная работа с населением. Весь этот комплекс планируемых и проводимых мероприятий составляет основу системы санитарной охраны территории от заноса и распространения холеры.
Вакцинация против холеры, как профилактическое мероприятие, носит вспомогательный характер. При наличии обоснованных показаний прививки против холеры могут быть проведены за месяц до ожидаемого подъема заболеваемости группам населения, подверженным наибольшему риску заражения этой инфекцией (работники водопроводных, очистных сооружений, лица, занятые уборкой территории и т.д.). Корпускулярная вакцина вызывает выработку антимикробного иммунитета, холероген-анатоксин – антитоксического.
67. Назовите типы средств коллективной защиты населения. Приведите примеры и дайте их краткую характеристику. Перечислите правила поведения в убежищах.
Укрытие населения в защитных сооружениях является наиболее надежным способом защиты от оружия массового поражения и других современных средств нападения противника.
Развитие и совершенствование ракетно-ядерного оружия и стратегической авиации, как известно, значительно повысили возможность внезапного нападения противника. В этих условиях сроки проведения защитных мероприятий могут оказаться крайне ограниченными. В современных условиях на первое место должно быть поставлено укрытие населения в защитных сооружениях по месту его пребывания — на работе или учебе, в местах постоянного жительства.
Защитные сооружения — это инженерные сооружения, специально предназначенные для защиты населения от ядерного, химического и бактериологического оружия, а также от возможных вторичных поражающих факторов при ядерных взрывах и применении обычных средств поражения. В зависимости от защитных свойств эти сооружения подразделяются на убежища и противорадиационные укрытия (ПРУ). Кроме того, для защиты людей могут применяться простейшие укрытия.
К убежищам относятся сооружения, обеспечивающие наиболее надежную защиту людей от всех поражающих факторов ядерного оружия — от ударной волны, светового излучения, проникающей радиации (включая и нейтронный поток) и от радиоактивного заражения. Убежища защищают также от отравляющих веществ и бактериальных средств, от высоких температур и вредных газов в зонах пожаров и от обвалов и обломков разрушений при взрывах.
Люди могут находиться в убежищах длительное время, даже в заваленных убежищах безопасность их обеспечивается в течение нескольких суток. Надежность защиты в убежищах достигается за счет прочности ограждающих конструкций и перекрытий их, а также за счет создания санитарно-гигиенических условий, обеспечивающих нормальную жизнедеятельность людей в убежищах в случае заражения окружающей среды на поверхности радиоактивными, отравляющими веществами и бактериальными средствами или возникновения массовых пожаров.
Наиболее распространены встроенные убежища. Под них обычно используют подвальные или полуподвальные этажи производственных, общественных и жилых зданий.
Безмолвно также строительство убежищ в виде отдельно стоящих сооружений. Такие убежища полностью или частично заглублены и обсыпаны сверху и с боков грунтом. Под них могут быть приспособлены различные подземные переходы и галереи, метрополитены, горные выработки.
Убежища должны располагаться в местах наибольшего сосредоточения людей, для укрытия которых они предназначены.
Убежище состоит из основного помещения, предназначенного для размещения укрываемых людей, и вспомогательных помещений-входов, фильтровентялиционной камеры, санитарного узла, для отопительного устройства, а в ряде случаев и помещений для защищенной дизельной установки и артезианской скважины. В убежище большой вместимости могут быть выделены помещения под кладовую для продуктов питания и под медицинскую комнату.
Помещение, предназначенное для размещения укрываемых, рассчитывается на определенное количество людей: на одного человека предусматривается не менее 0,5м2 площади пола и 1,5м2 внутреннего объема. Большое по площади помещение разбивается на отсеки вместимостью по 50-75 человек. В помещении (отсеках) оборудуются двух- или трехъярусные нары-скамейки для сидения и полки для лежания; места для сидения устраиваются размером 0,45×0,45м, а для лежания — 0,55×1,8м.
Для того чтобы в помещения, где располагаются укрываемые, не проникал зараженный радиоактивными, отравляющими веществами и бактериальными средствами воздух, они хорошо герметизируются. Это достигается повышенной плотностью стен и перекрытий таких помещений, заделкой в них всевозможных трещин, отверстий и пр., а также соответствующим оборудованием входов.
Убежище обычно имеет не менее двух входов, расположенных в противоположных сторонах. Встроенное убежище должно иметь, кроме того, аварийный выход.
Входы в убежище в большинстве случаев оборудуются в виде двух шлюзовых камер (тамбуров), отделенных от основного помещения и перегороженных между собой герметическими дверями.
Снаружи входа устраивается прочная защитно-герметическая дверь, способная выдержать давление ударной волны ядерного взрыва. Вход может иметь предтамбур.
Аварийный выход представляет собой подземную галерею с выходом на незаваливаемую территорию через вертикальную шахту, заканчивающуюся прочным оголовком (незаваливаемой считается территория, расположенная на расстоянии от окружающих зданий, равном половине высоты ближайшего здания плюс 3м). Аварийный выход закрывается защитно-герметическими ставнями, дверями или другими открывающимися устройствами для отсекания ударной волны.
В фильтровентиляционной камере размещается фильтровентиляционный агрегат, обеспечивающий вентиляцию помещений убежища и очистку наружного воздуха от радиоактивных, отравляющих веществ и бактериальных средств.
Фильтровентиляционный агрегат – это обычно агрегат ВФА-49, ФВК.1 или ФВК-2, состоящий из фильтров-поглотителей, противопыльного фильтра и вентилятора и входящий в систему фильтравентиляции убежища. В эту систему, кроме того, входят воздухозаборное устройство, воздуховоды, клапаны-отсекатели ударной волны ядерного взрыва, регулирующая аппаратура.
Фильтровентиляционная система может работать в двух режимах: чистой вентиляции и фильтровентиляции. В первом режиме воздух очищается от грубодисперсной радиоактивной пыли (в противопыльном фильтре), во втором — от остальных радиоактивных и веществ, а также от отравляющих веществ и бактериальных средств (в фильтрах-поглотителях).
Количество наружного воздуха, подаваемого в убежище по режиму чистой вентиляции, устанавливается в зависимости от температуры воздуха в количестве от 7 до 20 мч, по режиму фильтровентиляции – от 2 до 8 м/ч на укрываемого человека. Подача воздуха осуществляется по воздуховодам с помощью вентилятора.
При расположении убежища в месте, где возможен сильный пожар или загазованность территории сильнодействующими ядовитыми веществами, может предусматриваться режим полной изоляции помещений убежища с регенерацией воздуха в них.
Сети воздуховодов, расположенные в убежище, окрашиваются в отличительные цвета: режима чистой вентиляции – в белый, режима фильтровентиляции – в красный. Трубы рециркуляции воздуха окрашиваются также в красный цвет.
Если убежище загерметизированно надежно, то после закрывания дверей, ставен и приведения фильтровентиляционного агрегата в действие давление воздуха внутри убежища становится несколько выше атмосферного (образуется так называемый подпор).
В убежище оборудуются различные инженерные системы: электроснабжения (трубы с электропроводкой окрашены в черный цвет), водоснабжения (трубы окрашены в зеленый цвет), отопления (трубы окрашены в коричневый цвет). В нем оборудуется также радиотрансляционная точка (громкоговоритель) и устанавливается телефон (при возможности организуется радиосвязь).
В помещениях убежища размещаются, кроме того, комплект средств для ведения разведки (дозиметрические приборы, приборы химической разведки и т. л.), защитная одежда, средства тушения пожара, аварийный запас инструмента, средства аварийного освещения, запас продовольствия и воды.
В убежище должны быть также документы, определяющие характеристику н правила содержания его, паспорт, план, правила содержания и табель оснащения убежища, схема внешних и внутренних сетей с указанием отключающих устройств, журнал проверки состояния убежища и др.

Опора деревянной одностоечной и способы укрепление угловых опор: Опоры ВЛ — конструкции, предназначенные для поддерживания проводов на необходимой высоте над землей, водой.
Профилактика.На основании результатов анализа эпидемиологической информации разрабатывают и ежегодно корректируют планы по профилактике заноса и распространения холеры. Их основу составляют санитарно-гигиенические мероприятия, направленные на обеспечение населения доброкачественной питьевой водой и эпидемически безопасными пищевыми продуктами. Важное место отводится созданию материально-технической базы и накоплению материальных ресурсов, необходимых для проведения противохолерных мероприятий. Проводится специальная подготовка различных категорий медицинских работников по эпидемиологии, лабораторной диагностике, клинике, лечению, патологической анатомии и мерам борьбы с холерой. Определяется порядок использования медицинских учреждений в случае появления заболеваний холерой. Ведется санитарно-просветительная работа с населением. Весь этот комплекс планируемых и проводимых мероприятий составляет основу системы санитарной охраны территории от заноса и распространения холеры.
Холера у детей и взрослых: распространение
Согласно данным эпидемиологии и этиологии, до 1817 года холерой заболевали исключительно индусы, но спустя несколько десятилетий болезнь вышла далеко за пределы этой страны. На сегодняшний день случаи холеры фиксируются в более, чем 90-а различных странах мира.
Несмотря на всевозможные попытки передовых медиков со всей планеты, никто так и не смог найти способ навсегда избавить человечество от холеры. К примеру, в Африке, Азии и Латинской Америке, систематически наблюдаются вспышки холеры у детей.
В первую очередь, это обусловлено тем, что в вышеперечисленных странах люди обитают в антисанитарных условиях. Кроме того, рискуют заболеть холерой и туристы, которые посещают Кубу, Гаити, Доминиканскую Республику.
Как проводится лечение?
Терапия включает:
- Госпитализация. Холера у детей и взрослых лечится только в стационаре в изолированном блоке.
- Режим во время лечебных мероприятий. Соблюдается строгий постельный режим, пока есть основные симптомы. Нередко используется кровать Филипса, в которой есть прорези для ягодиц.Каждые 1,5-2 часа проводится оценка количества жидкости, потерянной больным. Затем проводят расчет необходимого количества солевых растворов, чтобы предотвратить обезвоживание.
- Диета. Каких-либо жестких ограничений в плане приема пищи для больного нет. Но, в начале лечения рекомендуется диета номер 4, которой придерживаются при сильных поносах.
Категорически запрещены:
- молочные супы, а также супы на мясных и рыбных бульонах;
- жирные сорта колбасы, мяса, а также любые консервы;
- мед, сладкое, варенья;
- кисломолочная продукция;
- газировки, кофе;
- пшено, бобовые;
- сырые фрукты и овощи, сухофрукты;
- мучное.
Что рекомендуется употреблять в пищу:
- супы на нежирном бульоне;
- каши на воде;
- сухари из пшеничного хлеба;
- несколько яиц в день;
- отварной чай, а также отвар шиповника.
Такие продукты нужно употреблять только в первые дни, чтобы стул нормализовался. Потом пациента переводят на диету номер 15.
Холера: первые симптомы и правильное лечение
Как правило, первые симптомы холеры наблюдаются уже спустя 48 часов, при раннем выявлении лечение является наиболее эффективным. С того момента, как бактерия попала в организм человека и до появления первых признаков заболевания может пройти от пары часов до пяти суток.
Первые холеры симптомы могут быть заметны как сразу после заражения (спустя всего несколько часов), так и через пару-тройку суток. Все зависит от особенностей заболевания и конкретного человека.
Холера: профилактика
Чтобы заболевание не прогрессировало, нужно сразу изолировать зараженного человека. При массовом заражении при холере противоэпидемические мероприятия проводятся особым образом.
Профилактика холеры начинается с принятия специальных мер.
Министерство охраны здоровья разработало специальную инструкцию, которая пригодится, если риск развития холеры очень высокий:
- Все больные должны быть изолированы в стационаре сразу после выявления заболевания. Выписка производится только после положительного анализа на отсутствие возбудителя.
- Проверен должен быть абсолютно каждый, кто контактировал с больным. Затем у него 3 раза берется анализ на холеру. В качестве профилактики холеры выписывается курс специальных антибиотиков.
- В помещении, где живет больной, проводится дезинфекция. Бригада сотрудников медучреждения, одетая в специальные костюмы, с помощью определенных препаратов производит обеззараживание помещения.
- Все мягкие вещи и белье, контактировавшие с больным, пакуются в специальные герметичные пакеты и отправляются на обеззараживание.
- В помещении, где лежит больной, минимум 2 раза в день проводится дезинфекционная уборка.
- Остатки пищи, не съеденные больным, утилизируются и засыпаются хлором.
- Персонал медицинского учреждения одевается строго в специальные костюмы с капюшонами.
- Все вышеперечисленные меры профилактики должны быть предприняты максимально быстро, если имеют морфологические проявления заболевания.
Бактерия живет при температуре от 15 до 41 градусов. Холерный вибрион может выжить при минусовой температуре, но очень боится повышенной – от 60 градусов.
Лечение холеры
Госпитализация больных. Лечение больных холерой проводится только в инфекционном отделении стационара в изолированном боксе. Если больных много организовывают холерный госпиталь.
Режим при лечении холеры. Больной нуждается в постельном режиме на весь период болезни, пока есть клинические проявления: тошнота, рвота, слабость. Желательно использовать кровать Филипса с отверстием в районе ягодиц. Она также оснащена весами для контроля потери жидкости и емкостью для сбора кала мочи и других выделений. Все собирается в мерное ведро. Каждые 2 часа медперсонал оценивает количество жидкости, которое теряет больной. Исходя из этого, рассчитывают, сколько солевых растворов необходимо вводить, чтобы не допустить обезвоживания.
Физиопроцедуры, массаж и лечебная физкультура при лечении холеры не применяются.
Диета при холере. Специальных ограничений в питании нет. В первые дни болезни назначают диету №4. Она показана при заболеваниях кишечника, сопровождающихся сильными поносами. Это жидкие, полужидкие и протертые блюда, сваренные или приготовленные на пару.
Рекомендуется ограничить потребление жиров и углеводов, а также продуктов, вызывающих гниение и брожение в кишечнике.
Запрещены:
- супы на крепких мясных и рыбных бульонах, молочные супы
- свежий хлеб и мучные изделия
- жирные сорта мяса и рыбы, колбасы, консервы
- цельное молоко и кисломолочные продукты
- бобовые, пшено, ячневая и перловая крупа, макаронные изделия
- сырые овощи и фрукты, сухофрукты
- сладости, мед, варенье
- кофе, газированные напитки
Рекомендованы:
- супы на обезжиренном бульоне с добавлением паровых кнелей и фрикаделек, яичных хлопьев. Слизистых отваров круп
- каши на воде из манной крупы, протертого риса, овсяная, гречневая
- сухари из пшеничного хлеба высшего сорта
- суфле из отварного мяса, сваренные на пару котлеты, кнели, фрикадельки. Используют нежирные сорта мяса: кроликов, кур, индеек говядины, телятины
- свежий кальцинированный или пресный протертый творог в виде парового суфле
- 1-2 яйца в день в виде омлета или всмятку
- чай, отвар из шиповника, сушеной черники, смородины, айвы
Такая строгая диета назначается на 3-4 дня до нормализации стула. Потом переходят на диету № 15. Она не имеет строгих ограничений.
Запрещены:
- жирные сорта мяса
- острые приправы
- копчености
После болезни необходимы продукты, содержащие калий: картофель в «мундире», курага, черная смородина, виноград. Запасы калия восполняются в организме медленно. Поэтому эти продукты необходимо употреблять на протяжении 2-х месяцев.
Лекарственная терапия холеры
Водно-солевой раствор пьют или вводят в желудок с помощью назогастрального зонда при обезвоживании 1-2 степени. Компоненты раствора:
- питьевая вода, подогретая до 40 градусов — 1 л;
- гидрокарбонат натрия (питьевая сода) — 2,5 г;
- хлорид натрия (поваренная соль) — 3,5 г;
- хлорид калия — 1,5 г;
- глюкоза или сахар — 20 г.
Можно пользоваться готовыми препаратами Глюкосолан, Регидрон по одному стакану каждые 10 минут, в течение 3-х часов. Далее раствор необходимо пить постоянно, маленькими глотками на протяжении суток.
Солевые растворы необходимы при 3 и 4 степени обезвоживания. Первые 2 часа их вводят внутривенно струйно, после этого капельно. Используют препараты Хлосоль, Квартосоль или Трисоль. Они восполняют дефицит воды и минералов.
Антибиотики при холере. Для борьбы с холерным вибрионом назначают один из препаратов.
| Препарат | Схема приема |
| Тетрациклин | По 300-500 мг через каждые 6 часов |
| Доксициклин | По 100 мг каждые 12 часов в первые сутки лечения, а в последующие дни по 100 мг — один раз в сутки |
| Левомицетин | По 500 мг через каждые 6 часов |
| Эритромицин | По 500 мг через каждые 6 часов |
| Ципрофлоксацин | По 500 мг через каждые 12 часов |
Нитрофураны. Фуразолидон является противомикробным и антибактериальным средством. Его принимают по 100 мг через каждые 6 часов при непереносимости антибиотиков.
Длительность лечения зависит от тяжести протекания холеры и составляет 3-5 дней. После перенесенного заболевания у человека остается стойкий иммунитет.
Диспансерное наблюдение над переболевшими устанавливают на 3 месяца. В первый месяц необходимо сдавать анализы 1 раз в 10 дней. В дальнейшем 1 раз в месяц.
Симптомы и признаки холеры
 Инкубационный период холеры. С момента заражения до появления симптомов проходит от нескольких часов до 5 суток. Чаще всего 1-2 дня.
Инкубационный период холеры. С момента заражения до появления симптомов проходит от нескольких часов до 5 суток. Чаще всего 1-2 дня.
Степени течения холеры. Болезнь может протекать в разных формах, в зависимости от особенностей организма. У одних людей это стертые формы с незначительным расстройством пищеварения. Другие на протяжении первых суток теряют до 40 литров жидкости, что приводит к летальному исходу. Тяжелее других холеру переносят дети и пожилые люди.
Различают 4 степени обезвоживания организма и соответствующие степени течения болезни:
- І – потеря жидкости составляет 1-3 % массы тела – легкое течение холеры, наблюдается в 50-60 % случаев;
- II – потеря жидкости 4-6 % — средней тяжести;
- III – потеря жидкости 7-9 % — тяжелое течение;
- IV – потеря жидкости 10 % массы тела и больше — очень тяжелое течение, 10% случаев.
Болезнь всегда начинается на фоне полного здоровья. Температура обычно не повышена, а при обезвоживании опускается ниже 36 градусов. Продолжительность болезни составляет 1-5 суток.
Возбудитель холеры
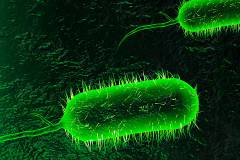 Холерный вибрион – бактерия, имеющая форму изогнутой палочки или запятой. Благодаря подвижному жгутику она может активно передвигаться в жидкости.
Холерный вибрион – бактерия, имеющая форму изогнутой палочки или запятой. Благодаря подвижному жгутику она может активно передвигаться в жидкости.
Холерный вибрион имеет около 200 разновидностей (серотипов), два из которых вызывают болезнь. Это Vibrio cholerae и Vibrio eltor.
Свойства возбудителя. Бактерии вырабатывают токсины, повреждающие оболочку тонкого кишечника. Именно с действием бактериальных ядов связано нарушение электролитного баланса и обезвоживание.
Токсины, выделяемые холерным вибрионом, обладают такими свойствами:
- разрушают эпителий тонкой кишки;
- вызывают обильное выделение воды в просвет кишечника. Эта жидкость выводится из организма в виде испражнений и рвоты.
- нарушают всасывание солей натрия в кишечнике, что приводит к нарушению водно-солевого баланса и к судорогам.
Оптимальная температура для жизни бактерий 16-40 градусов. Лучше всего холерный вибрион чувствует себя при температуре 36-37°C. Поэтому активно развивается в организме человека и в мелких водоемах в тропических странах. Он устойчив к низким температурам и не гибнет при замораживании.
Холерный вибрион погибает при высушивании, воздействии солнечного света, нагревании до 60°C и выше, при контакте с кислотами. Поэтому люди с повышенной кислотностью желудочного сока редко заболевают. Быстро погибает при обработке кислотами и дезрастворами.
Возбудитель холеры любит щелочную среду. В почве, на загрязненных пищевых продуктах и предметах холерный вибрион может прожить несколько недель. А в воде несколько месяцев.
Жизненный цикл холерного вибриона.
- Бактерии проникают в организм человека с пищей и водой.
- Часть из них гибнет в желудке, но некоторые преодолевают этот барьер и оказываются в тонком кишечнике.
- В этой благоприятной щелочной среде вибрион прикрепляется к клеткам слизистой оболочки кишечника. Он не проникает внутрь клеток, а остается на поверхности.
- Холерные вибрионы размножаются и выделяют токсин СТХ. Этот бактериальный яд связывается с оболочками клеток тонкого кишечника и вызывает изменения в их работе. В клетках нарушается обмен натрия и хлора, что приводит к выделению большого количества ионов воды и солей в просвет кишечника.
- Обезвоживание клеток приводит к нарушению связи между ними и гибели. Мертвые клетки слизистой выводятся из организма вместе с холерными вибрионами.
Причины холеры
Механизм передачи холеры фекально-оральный – больной человек выделяет бактерии при рвоте и поносе. Проникновение в организм здорового человека происходит через рот. Невозможно заразиться холерой воздушно капельным путем.
Пути передачи:
- Водный (основной) – через загрязненную испражнениями воду. В теплых пресных и соленых водоемах, загрязненных сточными водами, концентрация бактерий очень высока. Люди заражаются, употребляя воду и во время купания. Такой водой опасно мыть посуду и продукты.
- Контактно-бытовой – через предметы, дверные ручки, посуду, белье, загрязненные рвотными массами или испражнениями больного.
- Пищевой – через устрицы, мидии, креветки, молочные продукты, фрукты, рыбные и мясные блюда не прошедшие тепловую обработку. На продукты бактерии попадают с грязной водой, от носителей или посредством мух.
Риски развития холеры
- Купание в загрязненных водоемах, мытье в них посуды, употребление воды.
- Употребление в пищу морепродуктов, особенно сырых моллюсков.
- Посещение стран с низким уровнем жизни, где отсутствуют водопровод и канализация, не соблюдаются санитарные нормы.
- Большие лагеря беженцев, где не соблюдается санитария, и нет безопасных источников питьевой воды.
- Войны, социальные катаклизмы, когда появляется дефицит питьевой воды.
- В группе риска люди, страдающие гастритами с пониженной кислотностью и ахилией (состояние при котором желудочном соке отсутствует соляная кислота).
Красное вино содержит много танина, останавливающего рост и размножение холерного вибриона. Его сухое вино рекомендуют пить по 50 мл каждые полчаса.
Виды вирусов
Вызывать симптомы патологии могут разные типы бактерий, которые отличаются по месту локализации, скорости развития, признакам. Вирусы человека обладают специальной классификацией, условно они делятся на стремительные и медленные. Второй вариант очень опасен тем, что симптоматика очень слабая и обнаружить сразу проблему не получается. Это дает ей время размножиться, укрепиться. Среди основных видов вирусов выделяют следующие группы:
- Ортомиксовирусы – все вирусы гриппа.
- Аденовирусы и Риновирусы. Провоцируют ОРВИ – острая респираторная вирусная инфекция, которая поражает дыхательную систему. Симптомы очень схожи с гриппом, могут вызывать осложнения (бронхит, пневмонию)
- Герпесвирусы – вирусы герпеса, которые могут долгое время жить в организме бессимптомно, активизируются сразу же после ослабления иммунитета.
- Менингит. Провоцирует его менингококковая инфекция, происходит поражение слизистой головного мозга, питается вирус ликвором (спинномозговая жидкость).
- Энцефалит – поражает оболочку головного мозга, провоцирует необратимые нарушения в работе ЦНС.
- Парвовирус, которые является возбудителем полиомиелита. Очень опасная болезнь, способна вызывать судороги, воспаление спинного мозга, паралич.
- Пикорнавирусы – возбудители вирусных гепатитов.
- Ортомиксовирусы – становятся причиной паротитов, кори, парагриппа.
- Ротавирус – становятся причиной энтерита, кишечного гриппа, гастроэнтерита.
- Рабдовирусы – возбудители бешенства.
- Паповирусы – причина папилломатоза человека.
- Ретровирусы – возбудители СПИДА, сначала развивается ВИЧ, а потом уже СПИД.

Профилактика
Чтобы избежать повышенной активности кишечных микроорганизмов, требуется позаботиться об элементарных мерах профилактики, причем своевременно. Вот основные правила, чтобы защититься от вредоносной инфекции:
- тщательное соблюдение правил личной гигиены;
- кипячение воды, качественное мытье продуктов питания;
- термическая обработка продуктов питания;
- соблюдение правил асептики и поддержание частоты, стерильности в жилом помещении;
- отсутствие в жизни пациента поверхностного самолечения, особенно антибиотиками.
Человек максимально подвержен разным простудным явлениям в осенний и весенний период. Вирусные инфекционные заболевания – вид заболеваний, которые вызывает инфекция, проникшая в ослабленный организм. Они могут провялятся в острой форме или вялотекущей, но лечение нужно проводить в обоих случаях, чтобы не усугубить ситуацию, избежать опасных осложнений. Человек в среднем болеет от 2 до 3 раз за год простудными патологиями, но развитие болезнь всегда получает из-за вирусных ДНК.
Список вирусных заболеваний человека
Медицине известно огромное количество заразных вирусов и инфекций, которые способны провоцировать разные заболевания в организме человека. Ниже будут приведены только основные группы болезней, с которыми есть вероятность столкнуться:
- Одна из самых объемных групп вирусных болезней – грипп (А, В, С), разные виды простуд, которые вызывают воспалительный процесс в организме, высокую температуру, общую слабость и боль в горле. Терапия проводится при помощи общеукрепляющих средств, антивирусных препаратов, при необходимости назначают антибактериальные медикаменты.
- Краснуха. Распространенная детская патология, реже встречается у взрослых. К симптомам относится поражение оболочек дыхательных путей, кожи. глаз, лимфатических узлов. Передается вирус капельным путем, всегда сопровождается высокой температурой, кожными высыпаниями.
- Свинка. Опасное вирусное заболевание, затрагивающее дыхательные пути, сильно страдают слюнные железы. Редко встречается у взрослых мужчин, отмечается поражение семенников этим вирусом.
- Корь – часто встречаются у детей, поражает болезнь кожу, дыхательные пути, кишечник. Передается воздушно-капельным путем, возбудителем является парамиксовирус.
- Полиомиелит (детский паралич). Патология поражает дыхательные пути, кишечник, затем проникает в кровь. Далее происходит поражение двигательных нейронов, что приводит к параличу. Передается вирус капельным путем, иногда ребенок может заразиться через испражнения. В некоторых случаях переносчиками выступают насекомые.
- Сифилис. Это заболевание передается половым путем, поражает оно половые органы. Затем затрагивает глаза, внутренние органы и суставы, сердце, печень. Для лечения используют антибактериальные средства, но очень важно определить наличие патологии сразу, потому что она может длительное время не вызывать симптомов.
- Тиф. Встречается редко, характеризуется сыпью на коже, поражением кровеносных сосудов, что приводит к образованию тромбов.
- Фарингит. Заболевание провоцирует вирус, который проникает вместе с пылью в организм человека. Спровоцировать развитие патологии могут и холодный воздух, стрептококки, стафилококки. Сопровождается вирусный недуг повышение температуры, кашлем, болью в горле.
- Ангина – распространенное вирусная патология, которая имеет несколько подвидов: катаральная, фолликулярная, лакунарная, флегмонозная.
- Коклюш. Эта вирусная болезнь характеризуется поражением верхних дыхательных путей, образуется отек гортани, наблюдаются сильные приступы кашля.
Признаки
Большинство вирусов провоцируют развитие острых респираторных патологий. Существует некоторые сложности с тем, чтобы определить заболевания, которые были вызваны бактериями, потому что схема лечения в этом случае будет сильно отличаться. Существует более 20 0разновидностей вирусов, которые вызывают ОРВИ, но их основные симптомы схожи. К первичным признакам относят следующие проявления:
- ринит (насморк), кашель с прозрачной слизью;
- невысокая температура (до 37, 5 градусов) или лихорадка;
- общая слабость, головные боли, плохой аппетит.
Длительность первого этапа всегда зависит от конкретного типа вируса и может длиться от 2-3 часов, до полугода. Симптоматика будет отличаться в зависимости от развивающегося заболевания, но, как правило, к общим симптомам вирусных патологий относят следующие проявления:
История болезни
Впервые о холере заговорили в 19 в, когда страшная кишечная инфекция унесла неисчислимое количество жизней парижан. Тогдашние медики не понимали, с чем имеют дело. За несколько часов кожа больных сморщивалась от обезвоживания, кровь приобретала вязкую структуру и застывала прямо в венах.
Органы постепенно отказывали, отчего жертвы впадали в состояние тяжелейшего шока, но пребывали в сознании. Причем поражала болезнь людей всех сословий, не выбирая.
Холерный вибрион стал причиной семи масштабных пандемий 19-20 вв. Антисанитария и неверное понимание бактерий, точнее, отсутствие правильных сведений о них, сыграли наиважнейшую роль в дальнейшем распространении заразы по миру немаловажное, даже решающее значение.
Сегодня ученым известно порядка 150-200 разновидностей холерных вибрионов, имеющих серологическую симптоматику. В целом вибрионы холеры подразделяются на А и В группу. Причиной холеры выступают именно вибрионы А группы.
- Холерный вибрион является грамотрицательной бактерией, очень подвижной, которая выделяет в окружающую среду в ходе своей жизнедеятельности термолабильный холероген и термостабильный эндотоксин.
- Токсические вещества, которые выделяет данная бактерия, разрушают тонкокишечный эпителий, провоцируют активное выделение в кишечный просвет большого количества жидкости, выходящей из организма в виде жидкого стула или рвоты.
- Мало того, токсины нарушают процессы всасывания натриевых солей в кишечном просвете, что вызывает водно-солевой дисбаланс и судорожные мышечные сокращения.
Холера: возбудитель, симптомы, пути передачи, диагностика, лечение, профилактика
Холерой называют кишечную инфекцию острого характера, возникающую вследствие поражения пациента вибрионом холеры. Поражает инфекция преимущественно тонкую кишку, протекает с характерной диареей, сильной дегидратацией, интоксикацией и неукротимой рвотой. Во время инфекции пациенты могут потерять жидкость из организма до 40 л в день.
Группы риска
Чаще всего холера выявляется у таких пациентов:
- Зараженных глистными инвазиями;
- Имеющих пониженную желудочную кислотность;
- Имеющих слабый иммунитет;
- Алкозависимых пациентов;
- Страдающих анемическими состояниями;
- Недавно переживших оперативную желудочную резекцию.
Рост и размножение бактерии
Холерный вибрион относительно устойчив к действию факторов внешней среды. В течение недель и месяцев сохраняется в пресной и морской воде. Не чувствителен к действию низких температур. Зоной комфорта для возбудителя холеры является щелочная среда.
Уничтожают холерный вибрион такие воздействия:
-
 высокая температура (пастеризация и кипячение);
высокая температура (пастеризация и кипячение); - воздействие солнечных лучей;
- обработка дезинфицирующими растворами, особенно эффективны хлорсодержащие реагенты;
- влияние кислотосодержащих веществ, в том числе и соляной кислоты желудочного сока.
В связи с этим, наиболее подвержены инфицированию холерой не только лица с низким уровнем санитарной культуры, но и пациенты с хронической патологией пищеварительного канала (гипоацидный гастрит).
Обычно холера распространяется в виде эпидемии. Латентная инкубация может занять лишь несколько часов или распространиться на несколько суток. Чаще до 2-3 (бывает до 5 дней).
Давайте будем совместно делать уникальный материал еще лучше, и после его прочтения, просим Вас сделать репост в удобную для Вас соц. сеть.